M RI心肌延迟增强联合心电图评价“正后壁”心肌梗死
2010-02-27程流泉陈琪
程流泉 陈琪
磁共振心肌延迟增强(magnetic resonance imaging ofmyocardium delay enhancement,M RI-MDE)通过静脉注射对比剂,可以使坏死心肌呈现异常对比增强,而显示心肌梗死的部位及范围,其准确性与病理解剖结果呈高度一致性,而被视为“金标准”[1]。心电图一直是迅速判断心肌梗死部位和罪犯冠脉最简单和最主要的方法,但其敏感性和准确性有限,而M RI-MDE可以提高心电图定位的准确性。2002年,AHA提出了影像学统一左心室分区及命名[2],摒弃了应用近50年的"正后壁"的名称,本文结合近年的一些文献[1,3~5],对“正后壁梗死”的新命名、M RI影像及心电图特点加以阐述。
1 左心室“正后壁”的命名
1.1 以病理解剖为基础的命名 最初,位于膈肌上方的左心室壁因与前壁对应被称为“后壁”。20世纪60年代,G rant[6]和Massie[7]将紧邻膈肌上方的左心室壁改称为“下壁”,而将游离的、凹面向上的“真正”与前壁相对应的部分单独称为“正后壁”,并将该部位梗死称为“正后壁梗死”(true posterior w all)。1964年,Perloff等[8]提出“正后壁梗死”的心电图诊断标准,认为其可以与下壁或外侧壁梗死共存或单独发生。尽管有多项研究[1,3~5]认为上述名称及心电图诊断标准并不准确,但其至今仍然应用于临床。
1.2 以影像学为基础的命名 从MRI影像上看,多数患者的“正后壁”并非呈凹面向上的形态,从人体的冠状位和左心室的长轴及短轴位分析,其只是位于膈肌上方左心室下壁的延续,很难单独分出“正后壁”,而且该部位也并非正对人体后壁的脊柱面。2002年AHA/ACC[2]建议不同的影像学检查,包括超声、核素显像及M RI等,采用统一的心脏解剖断层,以心左室长轴为基准,将左心室共分为17区,分别与相应的冠状动脉供血区对应,并给予统一的命名(图1)。这种划分方法充分体现了心脏的功能解剖特征,在不同的影像学检查方法之间实现了统一,有利于相互交流,为临床和试验研究提供统一的标准。在统一左心室分区中,“正后壁”对应于下壁基底部(4区),“正后壁梗死”应称为“下壁基底部梗死”。
1999年,欧洲心脏病学会和北美起搏与电生理学会(ESC/ NASPE)已经建议取消“正后壁”这一名称[9]。2006年,西班牙学者Antoni Bayes等[7]代表国际动态心电图及无创心电学(ISHNE)会发表共识,建议在统一的影像学左心室分区基础上,按心脏MRI显示的梗死部位将左心室心肌梗死命名为7种类型,将“正后壁”梗死归入下壁梗死的范畴。2007年的心肌梗死统一定义(ESC/ACCF/AHA/WHF)[10]也将“正后壁”梗死改称为“下壁基底部”梗死,归属于下壁梗死。2009年3月,ACC/ AHA发表的“心电图标准化与解析指南”[11]中提出,将根据大型临床试验的结果,及时更新对心肌梗死部位的命名。
2 “正后壁”梗死心电图诊断标准的新认识
2.1 “正后壁”梗死的心电图表现 Perloff等[8]认为“正后壁”梗死向量应指向V1~V2导联,并提出心电图特征性表现:①V1导联R波时限≥40m s;②V1、V2导联R/S≥1。然而,一直以来有多项研究[1,3~5]认为上述标准并不准确,尤其是西班牙学者Bayés等[12]选经MRI-MDE证实的下壁(15例)、外侧壁(9例)及侧下壁(21例)梗死共45例,其中5例“正后壁”(4区)为独立或主要梗死区,无1例出现上述“正后壁”梗死的心电图表现。图2为作者收集的1例经MRI-MDE(图2B)证实下壁基底部梗死患者,心电图(图2A)并未出现上述表现。

图1 影像学统一左心室分区(17区)A.为水平长轴位;B.垂直长轴位; C、D、E.分别对应S1、S2、S3,为左心室的心底、中部和心尖层面,每个层面按照逆时针方向进行分区,并对应统一的名称, 17区为心尖

图2 下壁梗死患者心电图与MRI-MDE影像A.心肌梗死3周时心电图示Ⅱ、Ⅲ、aVF导联病理性Q波,T波倒置;B.MRI-MDE提示下壁中部及基底部梗死
2.2 结合M RI-MDE重新认识上述心电图表现 M RI-MDE[1,7,13,14]证实,外侧壁或外侧壁合并下壁梗死向量指向 V1、V2导联,背离V7~V9导联(图3),因而原有“正后壁”梗死的心电图表现实际上是外侧壁或侧下壁梗死的心电图表现[1,12], Bayés等[12]的研究证实了上述观点。作者总结外侧壁及侧下壁梗死患者的心电图特征,认为应该包括如下诊断标准:①V1导联R/S≥0.5;②V1导联R波振幅>3mm;③R波时限≥40ms,其敏感性和特异性均较高。图4A为1例心肌梗死患者24h时的心电图,示V1导联R/S=1。心肌梗死3周时心电图(图4B)示V 1导联R波振幅较前增高,R/S>1,按以往的心电图诊断标准,临床诊断为“正后壁梗死”。MRI-MDE(图4C)显示梗死部位在左心室外侧壁,累及左心室心尖、中部及基底部),而并非“正后壁梗死”或下壁基底部梗死。
2.3 依据心电图判断梗死相关冠状动脉 通过心电图缺血区对应导联的ST-T改变来判断心肌缺血或梗死,但由于冠脉供血区在不同患者之间的变异性较大,再加上上文提及的心电图记录本身的限制,依据心电图判断梗死相关冠状动脉的敏感性和准确性都有限,尤其对于回旋支闭塞的判断,其敏感性较差[15]。有研究[16~18]证实依据,V7~V9导联ST-T改变判断回旋支闭塞的敏感性较高,Lee和Hoshino等[19,20]对M RI-MDE结合冠状动脉造影的研究发现,V7~V9导联和与其反向的V1~V2导联的心电图ST-T改变反应外侧壁及侧下壁梗死,多数由回旋支近段或钝缘支闭塞引起。图4患者的冠状动脉造影(图5)示回旋支近段左心室次全闭塞合并自发夹层,为梗死相关血管,对应外侧壁的心肌梗死。
3 临床意义
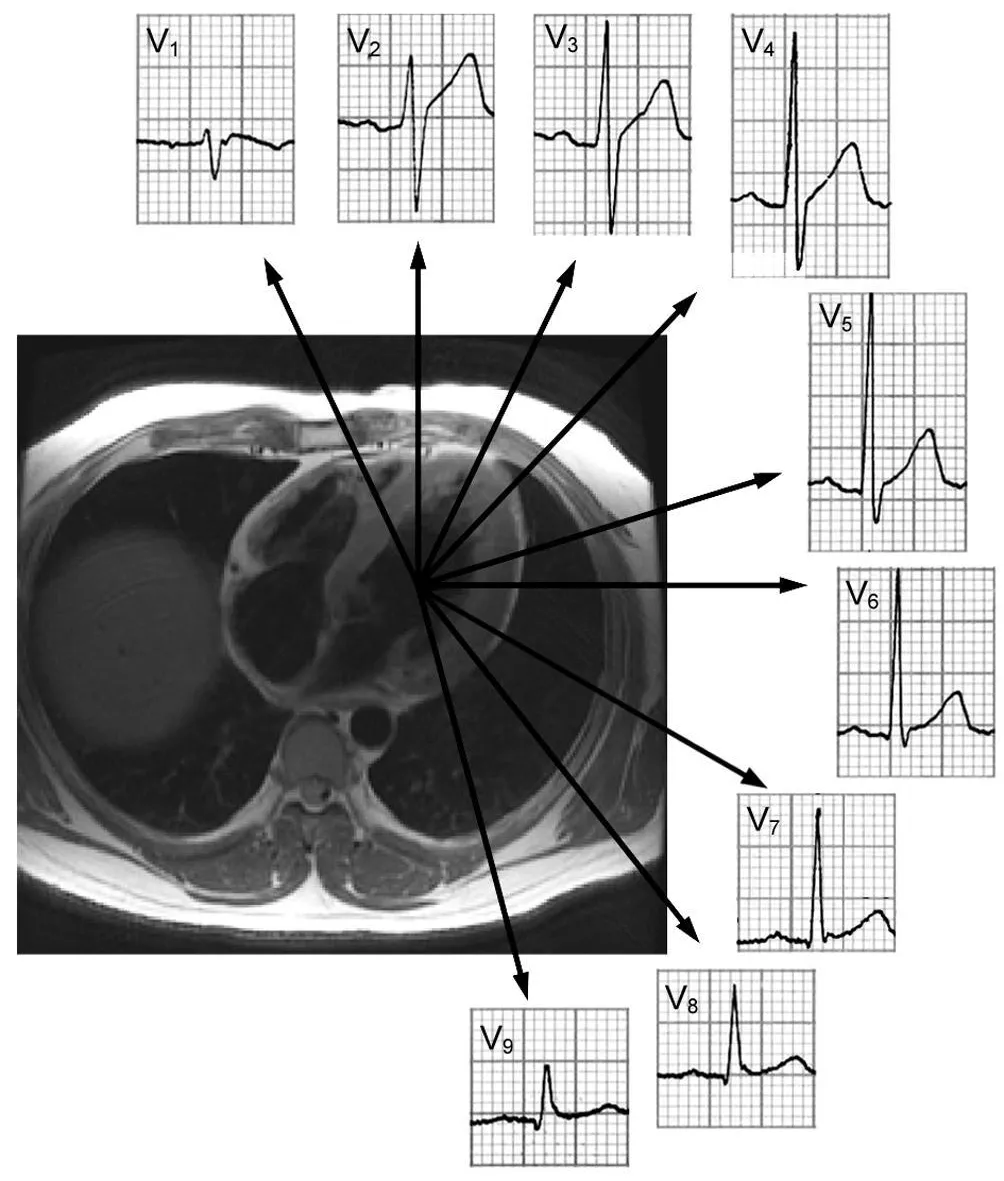
图3 左心室壁与心电图导联的对应关系V7~V 9为侧壁或侧下壁的对应导联,当该部位发生心肌梗死时,梗死向量应背离V 7~V 9导联,指向V 1、V 2导联,而形成V7~V9导联病理性Q波及V 1、V2导联高R波,R/S≥1,R波时限≥40ms

图4 侧壁梗死患者心电图与MRI-MDE影像A.心肌梗死24h心电图示V1导联R/S≥1;B.心肌梗死3周时心电图示V 1导联R波振幅较前增高,R/S>1, V 8、V 9表现为病理性Q波;C.CE-CM R提示侧壁基底部、中部及心尖部梗死
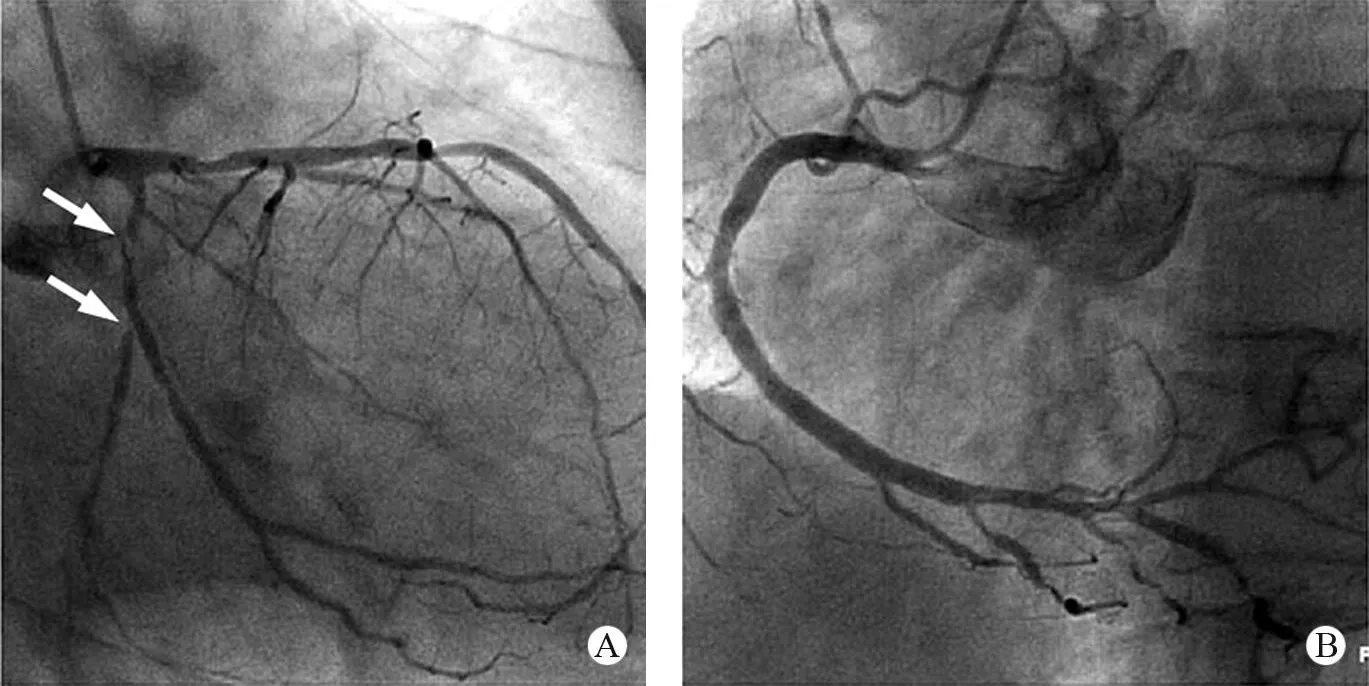
图5 同一例患者冠状动脉造影图A.回旋支近段次全闭塞并自发夹层,发出钝缘支后局限狭窄90%(箭头指示); B.右冠状中段局限狭窄40%,锐缘支开口后节段性狭窄,最重处80%,后降支节段性狭窄80%,左房室后支近段狭窄80%
MRI-MDE技术成熟稳定,能够在在体情况下直观地呈现心肌梗死部位及范围,改变了人们以往对坏死心肌形态及结构的认识;心电图在心肌梗死的诊断、梗死部位及梗死相关冠状脉的判断中起着无法替代的重要作用。M RI-MDE与心电图的联合应用使对“正后壁”及“正后壁心肌梗死”的认识发生了改变,包括:①取消“正后壁”的名称,按照统一命名改称为下壁基底部;②原有的“正后壁”梗死的心电图表现实际对应外侧壁或侧下壁梗死的心电图表现;③外侧壁或侧下壁梗死的梗死相关冠状脉主要是回旋支近段或钝缘支。这种认识的改变其临床意义为:①有助于建立以影像学统一左心室分区为基础的左心室空间概念,从左心室长轴和短轴切面观察左心室,明确左心室各室壁及其毗邻关系,理解左心室壁结构及形态的改变;②有助于临床医生通过心电图,迅速判断外侧壁和(或)侧下壁梗死及回旋支闭塞,为冠状动脉介入治疗提供依据;③有助于正确评价病情及预后,左心室外壁或侧下壁梗死占整个左心室面积的1/4或更多,远大于“正后壁”梗死,此类患者容易发生急性左心衰竭,如果将外侧壁或侧下壁梗死判断为下壁基底部梗死,可能低估患者的病情。
[1] Moon JC,De A renaza DP,Elkington AG,et al.The pathologic basis of Q-w ave and non-Q-w ave myocardia l infarction:a cardiovascular magnetic resonance study.J Am Coll Cardio l,2004,44(3):554.
[2] Cerqueira MD,Weissman NJ,Dilsizian V,et al.Standardizedm yocardial segmentation and nomenclature for tomographic imaging of the heart:a statement for healthcare professionals from the Cardiac Imaging Comm ittee of the Council on Clinical Cardiology o f the American Heart Association.Circu lation,2002,105(4):539.
[3] DunnW,Edw ards J,Pruitt R.Theelectrocardiogram in infarction of the left ventricle.A clinicopatho logical study.Circu lation,1956,14:540.
[4] Bough E,Boden W,Kenneth K,et al.Lefr ventricu lar asunergy in electrocardiographic“posterior”myocardia l infarction.JAm Coll Cardiol,1984,4:209.
[5] Bayés de Luna A,WagnerG,Birnbaum Y,et al.A new terminology for left ventricu lar walls and location of myocardial infarcts that present Q wave based on the standard o f cardiac magnetic resonance imaging:a statement for healthcare professionals from a comm ittee appointed by the International Society for Ho lter and Noninvasive Electrocardiography.Circu lation, 2006,114 (16):1755.
[6] G rant RP,M urray RH.QRS comp lex deform ity ofmyocardial infarction in the human subject.Am JM ed,1954, 17:586.
[7] Massie E,W alsh TJ.Clinical vectorcardiography and Electrocardiography.Chicago,III:Year Book Publishers Inc,1960.
[8] Perlo ff JK.The recognition of strictly posteriorm yocardial infarction by conventional scalar electrocardiography. Circulation,1964,30:706.
[9] Cosío FG,Anderson RH,Kuck KH,et al.ESCWGA/ NASPE/P experts consensus statement:living anatomy of the atrioventricular junctions.A guide to electrophysiologic mapping.Working Group of A rrhythm ias of the European Society o f Cardiology.North American Society of Pacing and Electrophysio logy.J Cardiovasc Electrophysiol,1999,10(8):1162.
[10]Thygesen K,A lpert JS,White HD,etal.Universal definition of myocardial infarction.Circulation,2007,116 (22):2634.
[11]Wagner GS,M acfarlane P,Wellens H,etal.AHA/ACCF/HRS recommendations for the standardization and interp retation of the electrocardiogram.JAm Coll Cardio l, 2009,53(11):1003.
[12]Bayés de Luna A,Cino J,Goldw asser D,et al.New electrocardiographic diagnostic criteria for the pathologic R waves in leads V1and V2of anatom ically lateral myocardial infarction.J Electrocardiol,2008,41(5): 413.
[13]Kelle S,Roes SD,K lein C,et al.Prognostic value of myocardial in farct size and contractile reserveusingmagnetic resonance imaging.J Am Co ll Cardio l,2009,54 (19):1770.
[14]Aqel RA,H age FG,Ellipeddi P,et al.Usefulness of three posterior chest leads for the detection of posterior wall acutem yocardial infarction.Am JCardio l,2009,103 (2):159.
[15]Gettes LS.Is it time for change.JElectrocardiol,2008, 41(5):419-20;author rep ly 423.
[16]Selvester RH.Nom ina anatomica contradicta revisited: especially as it relates to cardiac imaging and electrocardiology.JElectrocardiol,2008,41(5):421-2;author rep ly 423.
[17]Aqel RA,H age FG,Ellipeddi P,et al.Usefulness of three posterior chest leads for the detection of posterior wallacutemyocardial infarction.Am JCardiol,2009,103 (2):159.
[18]M atetzky S,Freimark D,Feinberg MS,etal.Acutemyocardial infarction with isolated ST-segment elevation in posterior chest leads V7-9:“hidden”ST segment elevations revealing acute posterior infarction.JAm Coll Cardio l,1999,34:748.
[19]Lee LC,Tan HC,Poh KK.Iso lated high lateral acute myocardial infarction with superior injury current axis. Singapore M ed J,2008,49(10):e266.
[20]Hoshino Y,Hasegaw a A,Nakano A,et al.Electrocardiographic abnormalities of pure posterior myocardial infarction.Internal Medicine,2004,9:883.
