二甲双胍联合抗结核药物短期治疗肺结核合并2型糖尿病的临床效果
2024-12-18杨柳陈倩倩吴金华李智存郭晋平
[摘" "要]" "目的:探讨二甲双胍(metformin, MET)联合抗结核药物短期治疗肺结核(pulmonary tuberculosis, PTB)合并2型糖尿病(type 2 diabetes mellitus, T2DM)的临床效果,为临床治疗提供参考。方法:收集2023年1—12月沧州市第三医院首次诊断PTB的T2DM患者70例,根据降糖方案中是否含有二甲双胍分为MET组和N-MET组。分析两组在治疗2、4周时空腹血糖(fasting blood glucose, FBG)、血沉(erythrocyte sedimentation rate, ESR)、CRP及胸部影像学的改变,并统计两组的肝功能异常发生率。结果:治疗4周时,MET组FBG、ESR、CRP水平较N-MET组下降更明显(t=-2.084、-3.144、-3.229, P=0.048、0.003、0.003),但两组患者病灶明显吸收率差异无统计学意义(P>0.05);相同时间内两组肝功能异常发生率差异无统计学意义(P>0.05)。结论:MET联合抗结核药物短期治疗PTB合并T2DM可以促进炎症指标下降,FBG尽快达标,但短期治疗对病灶吸收无明显优势,药物不良反应发生率并未增加。
[关键词]" "2型糖尿病;二甲双胍;肺结核
[中图分类号]" "R521.5" " " " " " " "[文献标志码]" "A" " " " " " " "[文章编号]" "1674-7887(2024)05-0427-04
The clinical efficacy of metformin combined with anti-tuberculosis drugs in short-term treatment of pulmonary tuberculosis complicated with type 2 diabetes mellitus
YANG Liu CHEN Qianqian WU Jinhua LI Zhicun1, GUO Jinping" " " " (1The First Department of Infectious Diseases of Cangzhou Central Hospital, Hebei 061000; 2Department of Tuberculosis of Cangzhou Third Hospital; 3Emergency ICU of Cangzhou Central Hospital)
[Abstract]" "Objective: To investigate the clinical efficacy of metformin(MET) combined with anti-tuberculosis drugs in the short-term treatment of pulmonary tuberculosis(PTB) complicated with type 2 diabetes mellitus(T2DM), and provide a reference for clinical treatment. Methods: The clinical data of 70 T2DM patients with primary PTB treated in Cangzhou Third Hospital from January to December 2023 were collected, and they were further divided into the MET group and the N-MET group according to whether MET was included in the hypoglycemic regimen. The changes in fasting blood glucose(FBG), erythrocyte sedimentation rate(ESR), CRP and chest imaging after 2 and 4 weeks of treatment were analyzed and compared between the two groups, and the incidence of abnormal liver function of the two groups were counted. Results: After 4 weeks of treatment, FBG, ESR and CRP in the MET group were lower than those in the N-MET group, and the differences were statistically significant(t=-2.084, -3.144, -3.229; P=0.048, 0.003, 0.003). There was no significant difference in the absorption rate of lesions between the two groups(Pgt;0.05). There was no significant difference in the incidence of abnormal liver function between the two groups at the same time(Pgt;0.05). Conclusion: A short-term use of MET and anti-tuberculosis drugs in the treatment of PTB with T2DM can promote a decrease in inflammatory markers and the target of FBG as soon as possible. However, this short-term treatment approach has no obvious advantage in the absorption of lesions. The incidence of adverse drug reactions does not increase.
[Key words]" "type 2 diabetes mellitus; metformin; pulmonary tuberculosis
近几年我国肺结核(pulmonary tuberculosis, PTB)的发病率在逐年上升,为国家及个人带来较重的经济负担。PTB患者中有很大一部分合并2型糖尿病(type 2 diabetes mellitus, T2DM),长期高血糖使免疫力低下,结核菌易扩散,延长痰阴转时间,甚至耐药结核菌出现,导致治疗时间延长、失败、复发等情况[1-2]。而糖尿病患者感染结核菌后又会导致血糖不稳定,易导致并发症出现,故控制血糖与治疗结核菌同样重要。二甲双胍(metformin, MET)目前被认为具有一定的调节免疫功能作用,有利于抗结核治疗,但仍缺乏大量的临床试验数据。本研究着眼于此,在相同的治疗时间段内,比较MET及非MET治疗后PTB合并T2DM患者的各项指标及影像学变化,从而为临床治疗提供参考。
1" "资料与方法
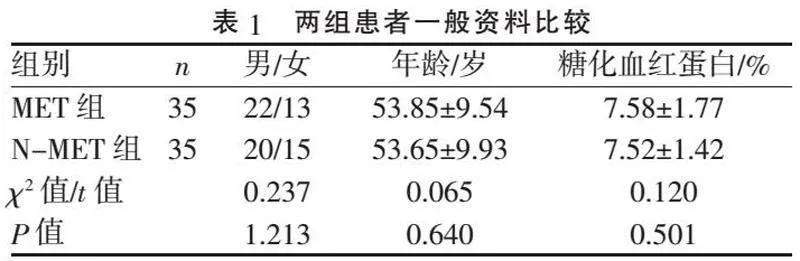
1.1" "一般资料" "收集2023年1—12月在沧州市第三医院首次诊断PTB合并T2DM住院患者70例。纳入标准:(1)符合《WS288-2017肺结核诊断》的诊断标准,首次诊断;(2)既往有糖尿病病史,符合《中国2型糖尿病防治指南(2020年版》中的T2DM诊断标准。排除标准:(1)合并严重的基础疾病,如心脑血管疾病、呼吸系统疾病、肝肾功能不全等;(2)合并免疫缺陷疾病,如HIV、肿瘤放化疗后、长期使用糖皮质激素等;(3)合并其他部位感染者。70例患者中男42例,女28例;年龄23~72岁,平均(52.78±9.93)岁。根据自愿原则及使用降糖药物的不同分为MET组及非MET(N-MET)组,两组患者性别、年龄、糖化血红蛋白比较差异无统计学意义(P>0.05),具有可比性,见表1。本研究已通过沧州市中心医院伦理委员会批准(审批号:2022-029-01)。所有入组患者均签署知情同意书。
1.2" "治疗方法" "MET组给予盐酸二甲双胍片[(格华止,0.5 g/片,默克制药(江苏)有限公司,批号H20023370]0.5 g/次,3次/d,餐中服用。N-MET组给予门冬胰岛素[诺和诺德(中国)制药有限公司,批号S20153001],或其他不含MET的口服降糖药物阿卡波糖(50 mg/片,拜耳医药保健有限公司,批号H19990205)。两组抗结核药物均相同(异烟肼0.3 g/d、利福平0.45 g/d、盐酸乙胺丁醇0.75 g/d、吡嗪酰胺0.5 g/次,3次/d)。疗程为4周。
1.3" "观察指标" "(1)实验室检查:分别于治疗前、治疗2周、治疗4周时,采集患者清晨空腹静脉血检测CRP、红细胞沉降率(erythrocyte sedimentation rate, ESR)和空腹血糖(fasting blood glucose, FBG)。(2)影像学检查:治疗前、治疗2周及治疗4周时行胸部CT检查,评估病灶是否明显吸收,明显吸收为肺部听诊无异常,肺部CT示病灶较治疗前显著缩小或缩小50%。(3)不良反应:观察患者在治疗2、4周时出现肝功能异常的情况。
1.4" "统计学方法" "采用SPSS 20.0统计软件对数据进行统计分析,计量资料以x±s表示,组间比较采用两独立样本t检验;计数资料以例(%)表示,组间比较采用χ2检验;Plt;0.05表示差异有统计学意义。
2" "结" " " 果
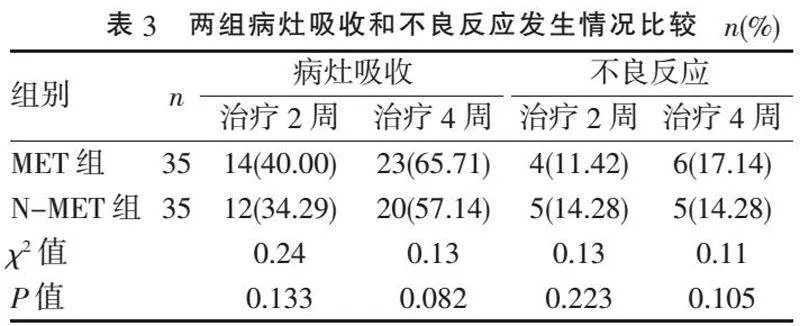
2.1" "两组患者炎性指标和FBG的变化" "治疗2周时,MET组ESR、CRP与N-MET组相比差异无统计学意义(Pgt;0.05);治疗4周时,MET组ESR、CRP下降较N-MET组明显(Plt;0.05);两组患者治疗2、4周时FBG差异均有统计学意义(均Plt;0.05),见表2。
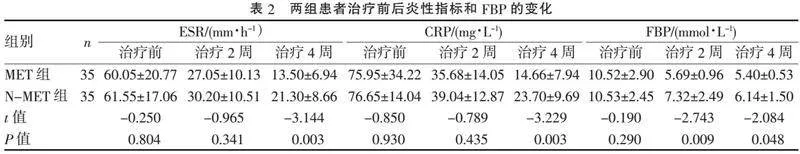
2.2" "两组患者病灶吸收和不良反应发生情况比较" "治疗2、4周时,MET组和N-MET组病灶吸收率和不良反应发生率比较差异均无统计学意义(均P>0.05),见表3。
3" "讨" " " 论
目前越来越多的证据表明糖尿病与结核病之间密切相关。研究[3]表明,糖尿病患者患结核病的风险大约是没有糖尿病者的3倍。因糖尿病患者免疫功能发生改变,导致抗结核药物不能及时、充分发挥效果,同时急性期活动性结核可导致持续高血糖及波动性高血糖,二者均可引起炎性指标升高[4]。邝浩斌等[5]研究发现PTB合并糖尿病时,超敏C反应蛋白(hypersensitive C-reactive protein, hs-CRP)高于单纯PTB的1.8倍,比单纯糖尿病高9.6倍。而且,hs-CRP升高的水平与PTB病灶侵犯的肺野数量和空洞数量呈正相关,提示病情越严重,hs-CRP越高。研究[6]发现,PTB合并T2DM患者血清CRP水平较单纯PTB患者升高,提示炎症反应更活跃,可能是结核菌感染导致,也可能与T2DM患者更易并发细菌感染有关。具体机制:(1)过量的葡萄糖可引起活性氧(reactive oxygen species, ROS)和促炎细胞因子IL-1和IL-6的增加,在足够高的浓度下它们可抑制巨噬细胞的功能。(2)由于葡萄糖过多,TGF-β通过激活糖基化终产物及其受体,高级糖基化终产物受体(通过蛋白激酶C)增加,从而抑制了谷胱甘肽(glutathione, GSH)的生成,导致GSH总体水平下降和ROS升高,从而改变体内细胞因子的水平。(3)GSH的减少导致IFN-γ和IL-12的产生减少,不利于宿主抵抗结核分枝杆菌感染的免疫反应。尽管目前对药物敏感性结核病的治疗有效,但药物毒性和多耐药性增加等问题促使不得不寻找或开发新药。
MET是治疗T2DM的经典药物之一,MET可通过多种机制发生抗结核作用,作为结核病宿主定向治疗的候选药物,它可减少结核相关的炎症和肺损伤[7-8]。其作用机制[9-11]有:(1)促进巨噬细胞中线粒体ROS产生:ROS可通过破坏宿主细胞DNA、蛋白质、脂质以直接杀死细胞内结核分枝杆菌(mycobacterium tuberculosis, MTB),也可利用芬顿反应和三羧酸循环氧化核苷酸库以间接杀死细胞内MTB;(2)MET对体内MTB的清除具有促进作用:MET降低了肺组织中MTB的负荷,减轻了肺脏的炎症反应,同时MET能增强可用抗菌治疗对MTB感染的杀菌活性,通过重新编程CD8+T淋巴细胞代谢来增强宿主对MTB的免疫功能,有利于扩大具有抗MTB特性的记忆CD8+CXCR3+T淋巴细胞群。同时,在MET治疗的小鼠及T2DM患者中均可观察到这种独特的记忆T淋巴细胞表型频率在持续增长。
虽然目前已有理论支持MET在治疗PTB合并T2DM方面的正向作用,但在治疗早期、治疗剂量以及疗程方面缺乏相应的数据支持。研究[12]发现,在暴露条件相同的情况下,每日服用MET 2 000 mg并持续使用6个月的受试者,发生结核病的风险较未使用MET者降低31%。韩国的一项关于MET对新诊断T2DM患者结核病发展的累积剂量依赖性影响的研究[13],通过Cox回归模型比较了MET使用者和非使用者在2年内的PTB发展情况,发现只有最高累积剂量的MET对结核病的发展具有保护作用;MET的较低累积剂量似乎没有降低活动性TB感染的发生率。来自印度的研究[14]表明,在标准抗结核方案中添加MET 0.5~1.0 g/d治疗8周,能够促进炎症因子水平的下降,以及肺部空洞的吸收,并不能显著缩短痰培养转化的时间,这表明含MET的5种药物方案可降低空洞病患者的传染性和传播性。本研究中MET使用的剂量下,对治疗4周病灶吸收率无明显提高,建议探索更高剂量或延长使用MET后所获得的收益。
张颖等[15]研究表明PTB合并T2DM患者,使用MET(1.0~1.5 g/d)联合胰岛素治疗3个月可提高PTB合并T2DM初治患者的痰菌转阴率及病灶吸收率;汪敏等[16-17]亦证实MET(0.5~1.5 g/d,连续使用3个月)能降低结核空洞的发生率。而本研究因疗程较短,故两组在病灶吸收率方面差异不明显。
本研究结果显示,两组患者治疗前的FBG、CRP及ESR均明显高于正常,且大部分患者糖化血红蛋白未达标,表明近2~3个月血糖控制较差。在初始治疗4周(MET 1.5 g/d)过程中,MET组FBG能更快达标,ESR及CRP较N-MET组下降更明显,表明MET不仅能缩短血糖达标时间,还可促进炎症指标下降,从而减轻机体炎症反应。两组在治疗2周时肺部病灶吸收率差异无统计学意义;治疗4周时,MET组肺部病灶吸收率高于N-MET组,但差异仍无统计学意义,考虑MET至少使用4周以上,需进一步研究证实。治疗相同的时间内,两组不良反应发生率差异无统计学意义,提示MET并未增加抗结核药物的不良反应发生。
本研究尚有不足之处:(1)纳入对象较少;(2)着重于治疗早期的指标,即开始治疗2、4周,研究周期较短;(3)入组患者未统计入组前服用MET疗程,可能对结论造成一定影响。
MET可以减少暴露于活动性病例后潜伏性结核感染,避免其向活动性疾病的进展,通过增加痰液转化率和减少组织损伤来调节活动性肺病的病程,改善患者生活质量。谭运彩等[18]研究也证实了T2DM患者长期服用MET可降低PTB发生的风险,可考虑针对高PTB风险的T2DM患者采用联合MET的治疗方案,从而降低患者PTB发生的风险。后期本课题组将继续关注MET对PTB患者的影响,为PTB合并T2DM患者的治疗策略提供更多依据。
[参考文献]
[1]" "SALINDRI A D, KIPIANI M, KEMPKER R R, et al. Diabetes reduces the rate of sputum culture conversion in patients with newly diagnosed multidrug-resistant tuberculosis[J]. Open Forum Infect Dis, 2016, 3(3):ofw126.
[2]" "SHEWADE H D, JEYASHREE K, MAHAJAN P, et al. Effect of glycemic control and type of diabetes treatment on unsuccessful TB treatment outcomes among people with TB-Diabetes: a systematic review[J]. PLoS One, 2017, 12(10):e0186697.
[3]" "AL-RIFAI R H, PEARSON F, CRITCHLEY J A, et al. Association between diabetes mellitus and active tuberculosis: a systematic review and meta-analysis[J]. PLoS One, 2017, 12(11):e0187967.
[4]" "李婉媚, 杨旭斌, 黄懿文, 等. 血糖波动对糖尿病大鼠心脏自主神经功能的影响及其机制[J]. 实用医学杂志, 2021, 37(16):2065-2068, 2074.
[5]" "邝浩斌, 汪敏, 邝小佳, 等. 糖尿病合并肺结核超敏C反应蛋白动态变化的临床分析[J]. 中国防痨杂志, 2015, 37(6):660-662.
[6]" "陈杰, 韩红洋, 吴志嵩, 等. 并发2型糖尿病的肺结核患者外周血白细胞介素6和C反应蛋白水平的研究[J]. 中国防痨杂志, 2019, 41(2):236-238.
[7]" "NOVITA B D. Metformin: a review of its potential as enhancer for anti tuberculosis efficacy in diabetes mellitus-tuberculosis coinfection patients[J]. Indian J Tuberc, 2019, 66(2):294-298.
[8]" "RODRIGUEZ-CARLOS A, VALDEZ-MIRAMONTES C, MARIN-LUEVANO P, et al. Metformin promotes Mycobacterium tuberculosis killing and increases the production of human β-defensins in lung epithelial cells and macrophages[J]. Microbes Infect, 2020, 22(3):111-118.
[9]" "SINGHAL A, JIE L, KUMAR P, et al. Metformin as adjunct antituberculosis therapy[J]. Sci Transl Med, 2014, 6(263):263ra159.
[10]" "VIJAY S, HAI H T, THU D D A, et al. Ultrastructural analysis of cell envelope and accumulation of lipid inclusions in clinical Mycobacterium tuberculosis isolates from sputum, oxidative stress, and iron deficiency[J]. Front Microbiol, 2017, 8:2681.
[11]" "BÖHME J, MARTINEZ N, LI S M, et al. Metformin enhances anti-mycobacterial responses by educating CD8+T-cell immunometabolic circuits[J]. Nat Commun, 2020, 11(1):5225.
[12]" "PAN S W, FENG J Y, YEN Y F, et al. Metformin use and post-exposure incident tuberculosis: a nationwide tuberculosis-contact cohort study in Taiwan[J]. ERJ Open Res, 2020, 6(3):00050-02020.
[13]" "HEO E, KIM E, JANG E J, et al. The cumulative dose-dependent effects of metformin on the development of tuberculosis in patients newly diagnosed with type 2 diabetes mellitus[J]. BMC Pulm Med, 2021, 21(1):303.
[14]" "PADMAPRIYDARSINI C, MAMULWAR M, MOHAN A, et al. Randomized trial of metformin with anti-tuberculosis drugs for early sputum conversion in adults with pulmonary tuberculosis[J]. Clin Infect Dis, 2022, 75(3):425-434.
[15]" "张颖, 朱惠敏, 付亮, 等. 二甲双胍治疗糖尿病合并肺结核短期临床疗效观察[J]. 中国医学创新, 2018, 15(13):35-37.
[16]" "汪敏, 邝浩斌, 袁园, 等. 二甲双胍降糖治疗2型糖尿病合并肺结核的临床特点[J]. 实用医学杂志, 2022, 38(16):2061-2065.
[17]" "李青, 贾俊楠, 安军, 等. 二甲双胍对肺结核合并2型糖尿病患者辅助治疗的横断面研究[J]. 中国热带医学, 2018, 18(6):609-613.
[18]" "谭运彩, 袁媛, 杨双喜, 等. 二甲双胍与2型糖尿病患者肺结核感染风险的倾向性评分匹配分析[J]. 新发传染病电子杂志, 2021, 6(3):202-205.
[收稿日期] 2023-12-01
