内镜下黏膜剥离术与内镜下黏膜切除术治疗结肠粗蒂性息肉的效果及安全性比较
2024-06-14潘学东乔振国
潘学东 乔振国

作者简介:潘学东,大学本科,主治医师,研究方向:消化内科的疾病诊疗。
【摘要】目的 分析内镜下黏膜剥离术与内镜下黏膜切除术治疗结肠粗蒂性息肉的疗效及安全性,为临床治疗提供参考。方法 选取2021年10月至2023年10月苏州市第九人民医院收治的78例结肠粗蒂性息肉患者为研究对象,进行回顾性分析,根据治疗方法不同分为剥离组(行内镜下黏膜剥离术,39例)和切除组(行内镜下黏膜切除术,39例)。比较两组患者临床疗效、手术相关指标、炎症因子[白细胞介素-6(IL-6)、白细胞介素-8(IL-8)]水平、疼痛程度及生活质量、术后并发症发生情况。结果 剥离组患者临床疗效优于切除组,治疗总有效率高于切除组,但组间比较,差异均无统计学意义(均P>0.05);切除组患者手术时间短于剥离组,出血量少于剥离组,止血夹使用数量少于剥离组(均P<0.05);切除组患者病灶直径及蒂部直径均小于剥离组,但组间比较,差异均无统计学意义(均P>0.05);术后3 d,两组患者IL-6、IL-8水平均升高,但切除组增长幅度均小于剥离组(均P<0.05);术后3 d,两组患者视觉模拟量表(VAS)疼痛评分均下降,且切除组低于剥离组,健康状况调查简表(SF-36)评分均上升,且切除组高于剥离组(均P<0.05);切除组患者术后并发症总发生率低于剥离组(P<0.05)。结论 内镜下黏膜剥离术与内镜下黏膜切除术均可有效治疗结肠粗蒂性息肉,但内镜下黏膜切除术手术时间更短,术中出血量更少,术后炎症反应更轻,更利于缓解患者疼痛、改善生活质量,且并发症发生率更低。
【关键词】内镜下黏膜剥离术;内镜下黏膜切除术;结肠粗蒂性息肉
【中图分类号】R574 【文献标识码】A 【文章编号】2096-2665.2024.08.00.03
DOI:10.3969/j.issn.2096-2665.2024.08.018
结肠粗蒂性息肉是一种较为常见的肠道病变,其临床表现主要为排便异常、腹部疼痛、腹泻等[1]。内镜手术具有手术视野广、创口小等优点,临床应用较广泛,但其术式多样,如何选择合理的内镜术式仍为目前临床讨论重点[2]。内镜下黏膜切除术可有效避免因开腹引发的并发症,且操作简单、术后患者恢复较快,但切除直径较大的肿瘤或息肉时,需多次进行手术[3]。内镜下黏膜剥离术是以黏膜切除术为基础的手术,可一次性剥离较大范围的病变组织,为后续病理学活检提供完整的标本信息,但该技术操作难度较大,手术过程中发生胃肠道出血、穿孔的风险较高[4]。以上两种术式均可有效治疗早期消化系统肿瘤,但哪种更适合结肠粗蒂性息肉患者尚无明确定论。基于此,本研究旨在分析内镜下黏膜剥离术与内镜下黏膜切除术治疗结肠粗蒂性息肉的疗效及安全性,现报道如下。
1 资料与方法
1.1 一般资料 选取2021年10月至2023年10月苏州市第九人民医院收治的78例结肠粗蒂性息肉患者为研究对象,进行回顾性分析,根据治疗方法不同分为剥离组和切除组,各39例。剥离组患者中男性20例,女性19例;年龄37~65岁,平均年龄(53.11±8.24)岁;病灶位置:升结肠3例,横结肠5例,降结肠7例,乙状结肠20例,直肠4例。切除组患者中男性23例,女性16例;年龄34~67岁,平均年龄(52.63±8.45)岁;病灶位置:升结肠2例,横结肠4例,降结肠5例,乙状结肠23例,直肠5例。两组患者一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。本研究经苏州市第九人民医院医学伦理委员会批准。纳入标准:⑴符合结肠粗蒂性息肉的诊断标准[5],且经病理学检查确诊;⑵息肉蒂部直径>1 cm。排除标准:⑴合并心、肝、肾等严重器质性病变;⑵合并凝血功能障碍;⑶合并麻醉及内镜手术禁忌证;⑷合并胃肠穿孔、溃疡。
1.2 手术方法 两组患者术前均禁食并清空肠道。剥离组患者行内镜下黏膜剥离术治疗:辅助患者取左侧卧位,经肛门放置内镜检查,明确息肉的位置、大小、形态等。明确息肉位置后⑴将2 mL亚甲蓝注射液(济川药业集团有限公司,国药准字H32024827,规格:2 mL∶20 mg)与250 mL0.9%NaCl注射液(苏中药业集团股份有限公司,国药准字H32025057,规格:250 mL∶2.25 g)混合稀释;⑵将500单位凝血酶散(湖南一格制药有限公司,国药准字H43020122,规格:500单位)与100 mL0.9%NaCl注射液混匀后,分别将两种混合液体进行黏膜下注射。待局部病灶充分隆起后,使用高频电凝刀(德国爱尔博电子医疗仪器公司,型号:VIO 200S)在息肉边缘向外0.5~1.0 cm处环形切开至黏膜下层。随后,采用多次小切口剥离法沿切口逐渐分离黏膜层,使用尼龙套扎圈将分离的黏膜层完整切除,采用止血夹对创面进行止血处理,如有活动性出血,可使用热活检钳夹闭血管。
切除组患者行内镜下黏膜切除术治疗:术前准备及检查同剥离组,明确息肉位置、大小等情况后。在内镜前端安装透明帽,于患者息肉蒂部黏膜区域注入亚甲蓝注射液与凝血酶散的配置溶液。待局部病灶充分隆起后,使用圈套器对息肉蒂根部进行结扎处理,使用电凝刀对病变组织进行电凝切除。随后,使用止血钳进行局部止血并对创面进行处理,术后处理方法同剥离组。
1.3 观察指标 ⑴临床疗效。包括显效(病灶完全清除,临床症状消失,创口完全愈合)、有效(病灶完全清除,临床症状明显改善,创口愈合良好)、无效(未到达上述标准,创口愈合缓慢)[6]。治疗总有效率=[(显效+有效)例数/总例数]×100%。⑵手术相关指标。观察并记录两组患者手术相关指标,包括手术时间、出血量(使用纱布称重法进行测量)、病灶直径、息肉蒂部直径、止血夹使用数量。⑶炎症因子水平。于术前及术后3 d,采集患者空腹静脉血5 mL,以3 000 r/min 转速(5 cm半径)离心10 min后提取血清,使用酶联免疫吸附试验(ELISA)检测白细胞介素-6(IL-6)、白细胞介素-8(IL-8)水平。
⑷疼痛程度及生活质量。于术前及术后3 d,采用视觉模拟量表(VAS)疼痛评分[7]评估患者疼痛程度,满分
10分,分数越高提示患者疼痛越强烈;采用健康状况调查简表(SF-36)[8]评估患者生活质量,分数越高提示患者生活质量越好。⑸术后并发症发生情况。并发症包括腔内狭窄、切口感染、腹痛、电凝综合征,并发症总发生率=并发症总发生例数/总例数×100%。
1.4 统计学分析 采用SPSS 22.0统计学软件处理数据。计量资料以(x)表示,采用t检验;计数资料以[例(%)]表示,组间行χ2检验,等级资料比较行秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床疗效比较 剥离组患者临床疗效优于切除组,治疗总有效率高于切除组,但组间比较,差异均无统计学意义(均P>0.05),见表1。
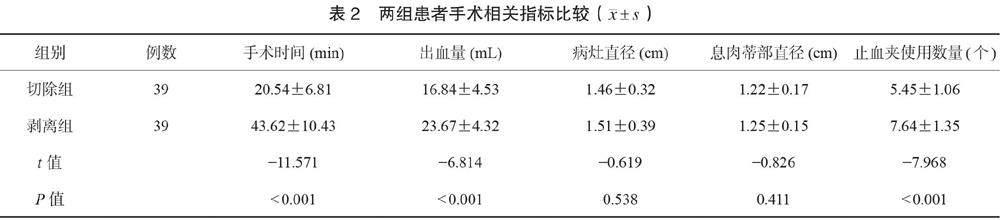
2.2 两组患者手术相关指标比较 切除组患者手术时间短于剥离组,出血量少于剥离组,止血夹使用数量少于剥离组,差异均有统计学意义(均P<0.05);切除组患者病灶直径及息肉蒂部直径均小于剥离组,但组间比较,差异均无统计学意义(均P>0.05),见表2。
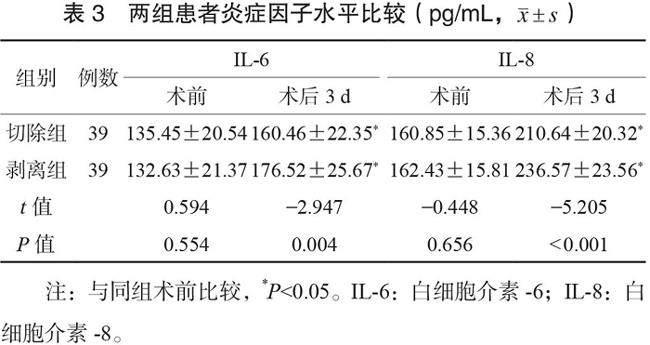
2.3 两组患者炎症因子水平比较 术前,两组患者IL-6、IL-8水平比较,差异均无统计学意义(均P>0.05);术后3 d,两组患者IL-6、IL-8水平均升高,但切除组增长幅度均小于剥离组,差异均有统计学意义(均P<0.05),见表3。
2.4 两组患者疼痛程度及生活质量比较 术前,两组患者VAS疼痛评分、SF-36评分比较,差异均无统计学意义(均P>0.05)。术后3 d,两组患者VAS疼痛评分均下降,且切除组低于剥离组;两组患者SF-36评分均上升,且切除组高于剥离组,差异均有统计学意义(均P<0.05),见表4。
2.5 两组患者术后并发症发生情况比较 切除组患者术后并发症总发生率低于剥离组,差异有统计学意义(P<0.05),见表5。
3 讨论
结肠粗蒂性息肉是指大肠黏膜上皮细胞异常生长形成的肿块,可分为腺瘤性、炎性、错构瘤性等,其中腺瘤性息肉是结肠癌的主要前期病变[9]。内镜手术是目前治疗结肠粗蒂性息肉的首选方法,其中黏膜切除术与黏膜剥离术临床应用均较广泛,但受息肉位置、生长情况及医师技术等因素影响,两种术式的疗效及安全性仍存在较大争议。
本研究结果显示,两组患者临床疗效与治疗总有效比较,差异均无统计学意义;切除组患者手术时间短于剥离组,出血量少于剥离组,止血夹数量少于剥离组;但两组患者病灶大小及蒂部直径均比较,差异均无统计学意义,提示在切除类似病灶时,内镜下黏膜切除术、内镜下黏膜剥离术均可有效治疗结肠粗蒂性息肉,但内镜下黏膜切除术的手术效率更高,出血量更少。分析原因为,结肠粗蒂性息肉多为良性病变,病灶直径通常较小,直接切除病灶的操作更为简便,故手术时间更短。另外,内镜下黏膜切除术仅涉及黏膜层,无需切除黏膜下层组织,因此,术中出血风险相对较低。本研究结果显示,术后3 d,两组患者IL-6、IL-8水平均升高,但切除组增长幅度均小于剥离组,提示与内镜下黏膜剥离术相比,内镜下黏膜切除术造成的炎症反应更轻。分析原因为,炎症反应受创口大小、出血量及手术时间等多因素影响,黏膜切除术在手术过程中仅作用于病灶本身,对周围组织的牵拉及损伤较小,因此,炎症反应较轻[10]。
本研究结果显示,术后3 d,两组患者VAS疼痛评分均下降,且切除组低于剥离组;两组患者SF-36评分均上升,且切除组高于剥离组;切除组患者术后并发症总发生率低于剥离组,提示内镜下黏膜切除术更利于减轻患者疼痛,改善生活质量,且安全性更高。分析原因为,膜切除术主要是通过高频电凝刀切除病变黏膜处息肉,而黏膜剥离术在切除病灶部位的同时,还需要对黏膜进行剥离,对结肠黏膜的损伤较大,更易发生出血、穿孔和狭窄等并发症[11]。
综上所述,内镜下黏膜剥离术与内镜下黏膜切除术均可有效治疗结肠粗蒂性息肉,但内镜下黏膜切除术手术时间更短且出血量更少,术后炎症反应更轻,更利于缓解患者疼痛程度,改善生活质量,且并发症发生率更低,相较于内镜下黏膜剥离术更为安全可靠。
参考文献
[1]王淑辉, 刘丽波, 孔学哲. 河北省承德地区大肠息肉发生的相关因素调查研究[J]. 安徽医药, 2022, 26(1): 35-39.
[2]王小东, 邢军, 麻继锋, 等. 内镜下结肠黏膜切除术、氩等离子凝固术治疗结肠息肉的回顾性研究[J]. 现代消化及介入诊疗, 2020, 25(1): 73-75.
[3]陈淑佳, 祁胜宾, 孙秀静, 等. 帽状息肉病临床和内镜特征及内镜下切除治疗效果[J]. 中华消化内镜杂志, 2022, 39(10): 838-840.
[4]柯希权, 汪建超, 朱玉, 等. 内镜黏膜下剥离术及全层剥离术治疗上消化道黏膜下肿瘤197例分析[J]. 蚌埠医学院学报, 2020, 45(9): 1169-1172.
[5]中华医学会病理学分会消化疾病学组. 胃肠道腺瘤和良性上皮性息肉的病理诊断共识[J]. 中华病理学杂志,2020,49(1):3-11.
[6]王显岭, 邱振宇, 赵志峰. 内镜下黏膜切除术和内镜黏膜下剥离术治疗结肠粗蒂性息肉的疗效分析[J]. 临床荟萃, 2020, 35(4): 335-339.
[7]严广斌. 视觉模拟评分法[J/CD]. 中华关节外科杂志(电子版), 2014, 8(2): 273.
[8]孙松朋, 龙俊红, 张书信. 中文版SF-36量表应用于肛肠良性疾病患者生命质量评价的信度和效度研究[J]. 结直肠肛门外科, 2019, 25(5): 497-505, 512.
[9]许剑, 刘斌, 魏周阳, 等. 湖南省局部地区无症状结直肠腺瘤型息肉的流行病学特征分析[J]. 中国普通外科杂志, 2022, 31(1): 139-142.
[10]姜建江. 内镜下黏膜切除术治疗胃肠道息肉对患者炎性因子的影响及安全性分析[J]. 大医生, 2021, 6(21): 72-74.
[11]徐兆军, 张予蜀, 张振玉. 内镜黏膜下剥离术及全层切除术治疗胃黏膜下肿瘤的临床效果分析[J]. 中国肿瘤临床, 2021, 48(14): 728-732.
