超声、CT、MRI单独与联合诊断眼眶海绵状血管瘤的价值分析
2024-05-23路亚运赵佳龙许琨
路亚运 赵佳龙 许琨
在众多的眼眶肿瘤中,眼眶海绵状血管瘤(OCH)是相对常见、多发的一种,属于良性肿瘤范畴。流行病学表现无性别差异,以青年后发病居多,占眼眶原发性肿瘤的4.5%~26.0%[1]。OCH病理上属错构瘤,由多种细胞成分形成,病因尚未明确,并非真正肿瘤。临床表现以缓慢性眼球突出为主,病变早期多无感觉,偶有眶区轻度疼痛,原发部位不同,首发症状不同。OCH生长缓慢,多无感觉,瘤体长大可致各种病症,如眼球突出、眼球运动障碍、视力下降等[2],严重时甚至可致视神经萎缩。影像学检查(CT、超声、MRI)是提高OCH诊断效率的重要辅助方法之一,但受各种综合因素的影响,影像学诊断时易致OCH和眼眶神经鞘瘤、泪腺混合瘤等[3]混淆。本文通过对53例OCH患者回顾分析,旨在探讨OCH的超声、MRI及CT表现并比较三种诊断方式的诊断价值。
1 资料与方法
1.1 一般资料 选择2019年1月至2021年1月张家口市第四医院眼科收治的53例OCH患者,样本选取均按Kendall粗糙确定样本量原则执行,53例OCH患者中,男35例,女18例;年龄18~75岁,平均年龄(45.62±5.64)岁;渐进性眼球突出34例,部分视力下降12例,眼球运动障碍17例,眼眶肿胀15例。本研究符合《赫尔辛基宣言》[4]医学研究准则。
1.2 纳入与排除标准
1.2.1 纳入标准:根据《眼科疾病鉴别诊断学》与《眼眶肿瘤和肿瘤样病变3.0 T MR检查与诊断专家共识》[5-6]中与OCH相关的标准与原则筛选:①18岁≤年龄≤75岁,男女皆可;②两眼眼压相差>8 mm Hg,眼球突出度相差>2 mm(任何1眼突出度>22 mm);③有眼部疾病治疗史;④无超声、MRI、CT等影像学诊断禁忌证;⑤ 签署《知情同意书》且基线资料完整有效。
1.2.2 排除标准:①合并其他眼部疾病(功能性眼病:屈光不正、干眼、视频终端综合征等;器质性眼病:糖尿病视网膜病变、青光眼、白内障、角膜炎、结膜炎、麦粒肿、视神经炎等)及其他眼眶疾病(眼眶骨折、视神经间接损伤、眼眶异物伤等);②眼眶神经鞘瘤、泪腺混合瘤等;③合并其他脏器疾病、免疫、造血、凝血功能异常,精神、语言、行为障碍及依从性差。
1.3 方法
1.3.1 超声检查:采用Eyecubed眼科型超声诊断仪(探头频率50/60 Hz)MyLab60全数字化彩色多普勒超声诊断仪(探头频率为12/18 MHz)。嘱患者平静状态下仰卧位,轻闭眼睑,探头轻置于眼睑,以部分眼球作为声窗进行纵切横切、斜切等多切面直接扫查,首先通过二维图像检测肿物的位置、大小、形状、内部回声及与周围组织间的关系,再进行加压、减压试验,即用探头压迫眼球,使压力传递至肿瘤,观察加压和解除压力过程中以及加压前、后肿块大小、形态及彩色血流信号变化的特点,并进行综合分析。
1.3.2 CT诊断:采用飞利浦Ingenuity Core 128 CT进行诊断,相关参数设置如下:矩阵为512×512,层间距设置为5 mm,层厚设置为5 mm,采取个体化扫描原则选择最佳层面进行扫描,在常规平扫基础上对部分患者实施CT增强扫描,静脉给药50~100 mL的泛影葡胺作为造影剂。患者取仰卧位,分别进行横断位、冠状位平扫,横断位扫描范围自眶上壁上缘至眶下壁下缘水平,冠状位自眶前缘至海绵窦区,由于部分眶颅沟通性病变范围较大,可根据病灶范围适当扩大扫描范围,扫描参数包括:管电压120 kV;管电流250 mAs;层厚5 mm;层距5 mm;矩阵512×512,软组织窗:窗宽250~300 Hu,窗位:30~50 Hu :骨窗:窗宽1 000~1 500 Hu,窗位250~500 Hu。
1.3.3 MRI诊断:采用医用磁共振成像系统Ingenia 1.5 T超导MRI成像仪进行诊断,使用圆形极化相控阵颅脑表面线圈检查,扫描参数设置如下:层厚为3 mm,FOV:200 mm×100 mm,T1WI:TR=570 ms,TE=11 ms,T2WI:TE=200 ms,TR=4 000 ms,激励次数为2次。常规对眼眶部位实施扫查,然后实施增强扫描,静脉给扎喷酸葡胺注射液作为造影剂,注入完成后及时进行增强扫描。患者取仰卧位,嘱患者在检查过程中不动,并且闭合双眼,扫描。
1.3.4 阅片分析:超声、MRI及CT阅片均由2名经验丰富的影像科医生完成,阅片内容涉及OCH病灶部位、信号高低、边缘轮廓形态等,所有结果均由二者协商,统一确定。
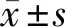
2 结果
2.1 OCH患者的超声检查结果 53例OCH患者中未检查到2例,明确位于肌锥内51例,B超表现为肿物呈圆形或类圆形,4例患者视盘处球壁回声欠光滑,眶内颞下方探及直径约25 mm的类圆形低回声区,边界不清晰,内回声多且分布不均匀,声衰减少。超声特点:瘤体内部造影剂填充早于对照物,与对照物比强度高,随造影剂(时间推移)逐渐增强,强度最大时呈中等-强度,造影剂消退时间早于对照物,整个造影过程耗时较短。彩超结果显示48例OCH患者肿物内未见血流信号。肌锥内组的RT、mTT 与非肌锥内组相比更慢(P<0.05)。见图1,表1。
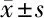
表1 OCH患者肌锥内的肿瘤定量数据比较

图1 OCH呈低-中等强度增强;a 瘤体内部造影剂填充早期图;b 瘤体内部造影剂填充中期;c 瘤体内部造影剂填充后期,显示逐渐增强的特点;d 类圆形低回声区,边界不清晰,内回声多且分布不均匀,声衰减少;e 类圆形低回声区,边界不清晰,内回声多且分布不均匀,声衰减少
2.2 53例OCH患者MRI检查结果 53例OCH患者中经眶上裂蔓延至颅内,与脑组织分界清晰1例;位于眼眶锥内,MRI显示肿瘤呈圆形或类圆形51例:(1)右侧眼眶内侧肌锥外间隙可见1类圆形肿物,边缘光滑清晰,肿瘤内信号均匀,大小8 mm×7 mm×11 mm(前后×左右×上下),T1WI呈等信号(与眼外信号比),T2WI呈高信号,DWI呈高信号,ADC图呈等信号。动态增强后呈渐进性明显均匀强化,眼眶内侧肌锥外间隙肿物,考虑为海绵状血管瘤。左侧泪腺区可见1椭圆形结节,边缘光滑清晰,肿瘤内信号均匀,大小7 mm×5 mm×5 mm(前后×左右×上下),T1WI呈高信号,T2WI呈等信号,DWI呈高信号,ADC呈等信号。增强后未见强化,泪腺结节,考虑囊肿(蛋白含量高)。(2)左侧眼眶球后肌锥内外间隙可见1椭圆形肿物,信号较均匀,T1WI和T2WI分别呈略低信号、明显高信号,WDC值约0.7,DWI呈明显高信号;肿块边界清晰,肿物大小333 mm×25 mm×24 mm(前后×左右×上下),眼眶外侧壁受压变形但无骨质破坏迹象。注入造影剂增强后边缘强化,中央未见强化。右侧鼻咽部软组织影增厚,T1WI呈等信号,T2WI呈高信号,ADC呈低信号,DWI呈高信号。因左侧眼眶球后肌肌锥内外间隙有肿物,结合CT骨质改变考虑良性,为海绵状血管瘤。15例存在眶尖脂肪,6例消失。见图2。

图2 眼眶平扫同时增强的MRI图像;2A-a ADC图呈等信号;图2A-b:DWI呈高信号;2A-c T1WI呈等信号;2A-d T2WI呈高信号;2A-e 动态增强冠状位图;2A-f 动态增强矢状位; 2B-a WDC值约0.7;2B-b DWI呈高信号;2B-c T1WI呈略低信号;2B-d T2WI呈高信号;2B-e 眼眶外侧壁受压变形;2B-f 眼眶外侧壁受压变形
2.3 CT诊断 (1)常规CT扫描:53例OCH患者眼眶水平CT显示肿瘤直径0.78~3.24 cm,平均(2.15±0.42)cm,共观察显示49例,肿瘤位于肌肉圆锥外者2例,肿瘤位于肌肉圆锥内者47例 。肿瘤形态判断49例患者有类圆形28例,椭圆形15例,梨形6例,肿瘤边界清晰。49例OCH患者中分叶者5例,内部密度均质者41例,有内部可见点状或小圆密度钙化者3例。平均肿瘤密度(CT值)为62 Hu,伴有不同程度的眼环或眼外肌受压表现(肌肉圆锥内视神经受压21例,肿瘤于眶尖部存在三角形透明区30例,肿瘤位于眶尖部,透明三角区不明显2例)。(2)动态增强扫描:经动态增强扫描后发现,53例OCH患者有49例早期呈小片状或结节状强化(不均匀渐进性强化,肿瘤直径>1.5 cm),随着时间延长,强化范围逐渐扩大,肿瘤密度(强化后)>100 Hu,含周边先强化31例,中央先强化18例。4例肿瘤直径<1.5 cm,随着时间推移肿瘤呈均匀强化,密度逐渐增高(峰值:注射造影剂后5~6 min时出现)。见图3。

图3 OCH强化CT左肌锥内肿瘤渐进性强化(箭头所述);a 显示OCH强化CT左肌锥内肿瘤两小片强化;b 显示随着时间延长强化范围逐渐扩大(箭头所述 )
2.4 病理诊断 53例OCH患者手术治疗均准确、有效的切除了病灶,其中OCH位于肌锥内52例,位于经眶上裂蔓延至颅内1例。右眼OCH患者34例,左眼OCH患者19例。肿瘤整体呈紫红色,有包膜,边界光滑且完整。53例OCH患者的肿瘤与视神经分界清楚,瘤体内含许多血窦样组织,全部确诊为OCH,5例患者肿瘤与眼直肌粘连。
2.5 超声、MRI的诊断价值 超声、CT联合MRI诊断OCH的灵敏度、特异度、准确度(95.67%、88.91%、92.37%)均高于单独的超声、CT、MRI诊断。见表2。

表2 超声、MRI及病理诊断的诊断价值
3 讨论
3.1 超声在OCH诊断中的价值 检索发现OCH的影像学(超声、CT、MRI等)特征典型,在不同影像学检测设备中表现存异。从超声检测来看,其典型性主要表现为肿物呈圆形或类圆形,有分布均匀且多的内回声,声衰减少[7]。本文53例OCH患者中绝大多数(52例)肿瘤位于肌锥内,除上述特征外,B超显示视盘处球壁回声欠光滑,眶内颞下方探及直径约有25 mm的类圆形低回声区,边界不清晰,肿瘤整体呈轻度可压缩性,其压缩性与OCH在眼眶内的位置相关,与李金星等[8]相近。彩超显示48例OCH患者肿物内未见血流信号(病因与肿瘤内部血窦内的血流缓慢相关[9]),病变部位表面有与瘤体内窦间隔相联系的边界清晰光滑(中等度声衰减)的包膜,边界清晰光滑,但有5例OCH患者伴有彩色血流信号或少量斑点红蓝血流信号改变。研究发现,肌锥内组的RT、mTT 与非肌锥内组相比更慢(P<0.05),超声定性诊断符合率为96.23%(51/53),有2例多发性肿瘤病灶未检测出来,最终经病理诊断确认。此外超声的每帧图像都可显示一个有限层面,可有效为OCH的定位提供大量有限层面数据,故在OCH诊断方面的定位诊断作用优缺点明显。
3.2 CT在OCH诊断中的价值 越来越多的研究证实,CT在OCH诊断方面能准确显示肿瘤在眼眶内的位置,阐明肿瘤与神经的关系(冠状面数据),在定性、定位诊断方面优势显著[2,9]。通过文中常规CT及动态增强扫描情况来看,CT作为一种密度图,能准确确定OCH患者肿瘤的形状、数据、空间位置及肿瘤继发改变等影像学特征。常规CT表现为大多数肿瘤位于肌肉圆锥内,密度均匀(高于眼外肌),少数OCH患者肿瘤内部可见点状或小圆密度钙化,CT平均肿瘤密度为62 HU,伴有不同程度的眼环或眼外肌受压表现。动态强化CT扫描发现,有显著的不均匀间进行强化征象,53例OCH患者中有49例早期呈小片状或结节状强化(不均匀渐进性强化,肿瘤直径>1.5 cm),肿瘤密度(强化后)>100 HU,原因与OCH的病理学基础相关。既往CT诊断研究发现,由于OCH患者肿瘤内部含有大量血窦,供血动脉多细小,瘤内循环缓慢,引流静脉一般较滋养动脉粗大,故CT造影剂由供血动脉进入肿瘤后尚未充分填充就已部分排出,故致不均匀渐进性强化征象[10]。本文有4例OCH患者的肿瘤直径<1.5 cm,呈均匀强化,原因与造影剂在肿瘤内填充时间短[1]有关。但需引起重视的是,由于CT在OCH诊断时仅从组织间的密度差异揭示肿瘤,而大多数OCH与眼外肌等密度,密度均匀,并且OCH密度与其他良性实体肿瘤无太大区别,虽然通过对肿瘤的部位、形状、大小及结合临床等[11-12]可作出OCH的定性诊断,但若组织(如肌锥内与眼外肌)间密度接近对OCH的定位、定性诊断不利,灵敏度(76.35%)、特异度(68.11%)和准确度(78.96%)中等。另外,虽然CT动态增强扫描状态下的OCH有显著的渐进性征象,但同样也受延迟扫描时密度降低[13]影响,对OCH病变确切观察与病变确定不利。
3.3 MRI在OCH诊断中的价值 相较于超声、CT(常规及动态增强扫描)而言,MRI在OCH诊断中的诊断价值是更显著的。肖胜昔等[1]指出,虽然MRI的诊断时间较长,对OCH的钙化、出血不敏感,但其多方位(冠状、矢状、横轴面)、多序列(T1WI、T2WI)扫描以及借助于肿瘤大小、肿瘤位置、肿瘤范围、肿瘤边界和周围组织结构的关系等综合数据,可极大程度提高OCH诊断的准确性,其动态延迟扫描呈现向心性、渐进性增强。有研究证实,OCH各组织的MRI参数成像(T1WI、T2WI)差异显著[14]。本研究发现,53例OCH患者中有94.34%(50/53)的病变部位位于眼眶锥内,MRI显示肿瘤呈圆形或类圆形,边缘光滑清晰,肿瘤内信号均匀,T1WI呈等信号,T2WI呈高信号,DWI呈高信号,ADC图呈等信号。动态增强(冠状位和矢状位)后呈渐进性明显均匀强化,眼眶内侧肌锥外间隙肿物。其诊断结果整体符合OCH影像学表现。魏锐利等[14]发现,OCH患者MRI从斑块状不均匀强化到均匀强化,较大的病灶在动态强化后期仍可能存在异质性,根据视神经、眶脂肪和OCH之间的信号强度不同能有效区分冠状、矢状、横轴面的关系,尤其是在肿瘤与视神经关系确认方面的优势显著,灵敏度(84.65%)、特异度(65.56%)、准确度(73.69%)与超声、CT相比更高。本研究中大多数OCH患者T1WI呈等信号(质子密度加权成像上呈高信号区),T2WI呈高信号,随回波时间延长OCH信号强度递增,此与肿瘤内存在缓慢流动的血管湖有相关性。这种征象在神经纤维瘤、血管外皮细胞瘤、神经鞘瘤及淋巴管瘤等[8]也存在,不具特殊性。但需引起重视的是,由于OCH富含液体与眶内脂肪的共振频率差异较大而肿瘤周围形成化学位移伪影,其是否是本病的典型特征尚需深层次研究数据佐证。
3.4 超声、CT、MRI联合诊断OCH的意义 渐进性强化是OCH特点。通过检索既往研究文献[15]发现,超声、CT及MRI对OCH诊断作用重要优势各异。本文超声、CT、MRI联合诊断的敏感度、特异度、准确度(95.67%、88.91、92.37%)与单纯的超声、CT及MRI相比均,与既往研究[16]文献相近。(1)MRI对比剂在OCH患者肿瘤内的停留时间长,能弥补CT造影剂的缺陷。(2)CT与MRI能精准定位OCH病变组织及其与周围组织的关系,清楚显示肿瘤与视神经的关系。(3)超声在OCH定位诊断方面有优势,优于CT及MRI[17],但提供层面影像学较为单一,而结合CT、MRI可明确获取OCH及其周围组织结构。研究发现,CT可对视神经关系密切的肿瘤进行定位,MRI除能直接形成冠状位、矢状位及横轴位三种位置图像,能弥补CT的不足[18]。故超声、CT、MRI联合诊断对提升OCH诊断符合率有益。
