脑梗死后吞咽困难患者实施神经电磁刺激联合摄食细节管理的效果评价
2024-05-14刘一颖
刘一颖
电子科技大学医学院附属绵阳医院·绵阳市中心医院康复医学科,四川 绵阳 621000
吞咽困难为脑梗死后常见并发症,患者食管、咽喉、舌等器官功能损伤,无法顺利将食物送到胃部,影响患者营养摄入。据统计[1],脑梗死患者发生吞咽困难的几率达29%~64%。吞咽困难越严重,患者出现营养不良的风险越大,不利于患者康复。常规吞咽训练虽可促进患者吞咽反射恢复,但起效较慢,患者日常进食时,还需家属帮助。摄食细节管理注重对患者进食的细节管理,可确保患者顺利进食,满足患者营养需求。基于此,本研究旨在探究评价脑梗死后吞咽困难患者实施神经电刺激联合摄食细节管理的效果。现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2020 年6 月—2022 年5 月电子科技大学医学院附属绵阳医院收治的84例脑梗死后吞咽困难患者作为研究对象,按照入院时间分为对照组与联合组,每组各42例。对照组患者男23 例,女19 例;年龄45~74 岁,平均年龄(57.12±6.37)岁;病程1~5 个月,平均病程(3.46±0.52)个月;吞咽功能评定分级为Ⅲ级17例,Ⅳ级20例,Ⅴ级5例。联合组患者男24 例,女18 例;年龄46~75 岁,平均年龄(58.83±6.59)岁;病程2~6个月,平均病程(3.51±0.79)个月;吞咽功能评定分级为Ⅲ级18 例,Ⅳ级19 例,Ⅴ级5 例。两组患者一般资料具有可比性(P>0.05)。纳入标准:经头颅CT、MRI 检查确诊为脑梗死,伴吞咽障碍,洼田饮水试验分级Ⅲ~Ⅴ级,患者家属签署知情同意书。排除标准:咽喉肿痛,精神异常,其他疾病引起的吞咽困难,视、听、说功能障碍,颅脑出血,气管切开或插管。本研究经样本医院医学伦理委员会批准通过。
1.2 方法
两组患者均接受常规康复护理,指导患者做舌部运动、吞咽反射、喉抬高、咽收缩等训练,20 min/次,1次/d。
1.2.1 对照组 实施摄食细节管理,患者进食前,指导其做吞咽动作,用冷刺激患者口腔做干性吞咽动作。患者进食时,采用坐位,头稍向前倾,进食后不可仰卧,食物由糊状逐渐向半流质、半固体、固体食物过渡,控制进食量2~20 mL/口,每次食物入口时间至少间隔30 s,口中无食物后才可进行下次喂食,将食物送至患者健侧舌后部,用汤匙背轻压患者舌部,刺激其吞咽。进食后用温水清理食物残渣。为预防误咽,指导患者做点头样吞咽、侧方吞咽等训练,进行咳嗽训练,可及时咳出气管异物。
1.2.2 联合组 实施神经电磁刺激联合摄食细节管理,摄食细节管理同对照组患者,神经电磁刺激操作如下,采用神经肌肉电刺激仪,30~80 Hz,0~25 mA。口腔期:把2 个通道1 电极放在舌骨上方水平位置,把2 个通道2 电极放在面神经颊支位置。咽期:把2 个通道1 电极放在舌骨上方水平,把2 个通道2 电极垂放在甲状软骨切迹正中线位置。食管期:把通道1、通道2电极各2个垂放在甲状软骨切迹正中线位置。调节电刺激强度,让患者做吞咽动作,30 min/次,2次/d,每周治疗5 d,共4周。用磁刺激治疗仪,将磁刺激线圈放在舌骨上肌群,频率20 Hz,双向波,脉宽340 μs,脉冲序列持续2 s,间歇28 s。磁刺激强度以患者有明显吞咽动作为宜,输出脉冲序列30 个/次,2次/d,每周治疗4 d,共4周。两组患者均住院28 d。
1.3 观察指标
(1)吞咽功能:干预前后,采用标准吞咽功能评价量表(SSA)对两组患者吞咽功能进行评价[2],包括临床检查、吞咽情况等,总分46 分,评分越低,则吞咽功能越好。(2)生活质量:干预前后,采用吞咽障碍特异性生存质量量表(SWAL-QOL) 对两组患者生活质量进行评价[3],总分220 分,评分越低,则生活质量越差。(3)营养状态:干预前后,对两组患者血清营养生化指标[总胆固醇(TC)、白蛋白(ALB)、血红蛋白(Hb)]水平进行检测,抽取清晨空腹静脉血5 mL,离心提取血清,-20 ℃冰箱保存。采用酶法测定血清TC 水平,采用溴甲酚绿法测定血清ALB 水平,采用酶联免疫吸附法测定血清Hb 水平,试剂盒由上海液质检测技术有限公司提供,严格按照说明书操作。(4)并发症发生情况:对两组患者并发症发生率进行统计,包括误吸、肺部感染、恶心、腹泻。(5)护理满意度:采用自制护理满意度评价量表对两组患者护理满意度进行评价,包括护理专业程度、服务态度、语言亲和力、责任感,总分10分;十分满意为10分,基本满意为8~9 分,尚可为6~7 分,不满意为0~5 分,总满意度=(十分满意例数+基本满意例数)/总例数×100%。
1.4 统计学方法
采用SPSS 22.0 软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者SSA评分、SWAL-QOL评分情况
干预前,两组患者SSA 评分、SWAL-QOL 评分比较,差异无统计学意义(P>0.05);干预后,两组患者SSA 评分较干预前低、SWAL-QOL评分较干预前高,联合组患者SSA 评分低于对照组患者、SWAL-QOL 评分高于对照组患者,差异有统计学意义(P<0.05)。见表1。
表1 两组患者SSA评分、SWAL-QOL评分情况(±s) 分

表1 两组患者SSA评分、SWAL-QOL评分情况(±s) 分
组别联合组(n=42)对照组(n=42)t值P值SSA评分干预前31.26±6.49 32.08±6.23 0.591 0.556干预后20.74±2.61 24.55±2.94 6.281<0.001 SWAL-QOL评分干预前130.49±26.71 132.05±27.32 0.265 0.792干预后168.36±32.44 151.72±30.08 2.358 0.021
2.2 两组患者血清营养生化指标水平情况
干预前,两组患者血清TC、ALB、Hb 水平比较,差异无统计学意义(P>0.05);干预后,两组患者血清TC、ALB、Hb 水平较干预前高,联合组患者血清ALB、Hb 水平高于对照组患者,差异有统计学意义(P<0.05);两组患者血清TC 水平比较,差异无统计学意义(P>0.05)。见表2。
表2 两组患者血清营养生化指标水平情况(±s)
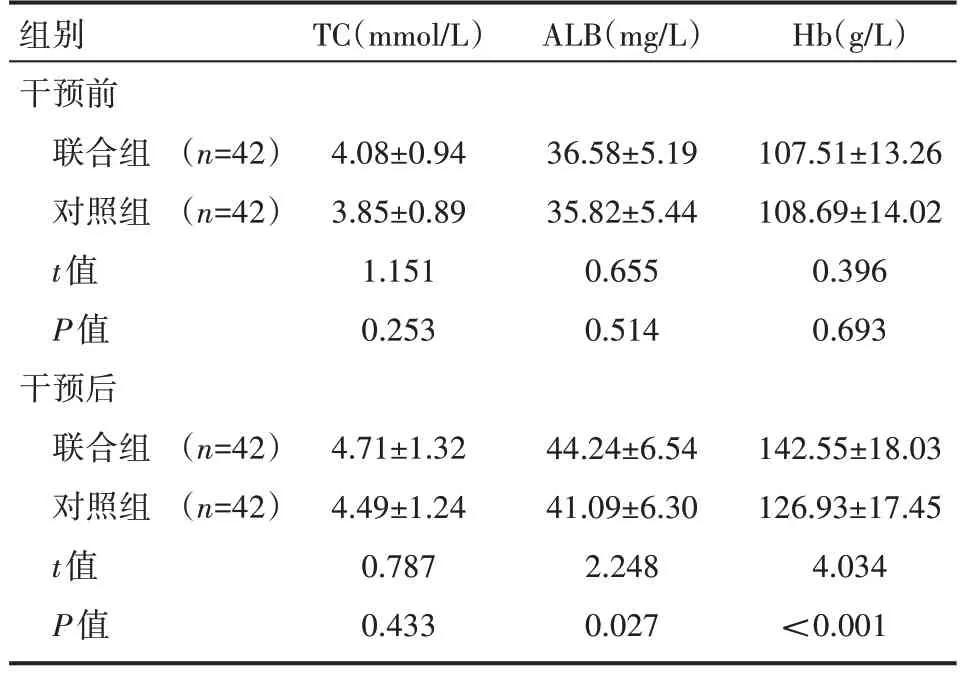
表2 两组患者血清营养生化指标水平情况(±s)
组别干预前联合组对照组t值P值干预后联合组对照组t值P值TC(mmol/L)ALB(mg/L)Hb(g/L)(n=42)(n=42)4.08±0.94 3.85±0.89 1.151 0.253 36.58±5.19 35.82±5.44 0.655 0.514 107.51±13.26 108.69±14.02 0.396 0.693(n=42)(n=42)4.71±1.32 4.49±1.24 0.787 0.433 44.24±6.54 41.09±6.30 2.248 0.027 142.55±18.03 126.93±17.45 4.034<0.001
2.3 两组患者并发症发生情况
干预后,联合组患者并发症发生率为14.29%,低于对照组患者的33.33%,差异有统计学意义(χ2=4.200,P<0.05)。
2.4 两组患者护理满意度情况
干预后,联合组患者护理满意度为92.86%,高于对照组患者的76.19%,差异有统计学意义(χ2=4.459,P<0.05)。
3 讨论
脑梗死后吞咽困难是由于脑梗死造成皮质脑干束受损,延髓吞咽中枢受累,损伤支配咽喉肌运动的神经核疑核所致,患者会出现吞咽延迟、喉上抬不充分、单侧咽壁瘫痪等现象。因患者食道功能受损,无法顺利将食物送到胃部,影响患者水、食物营养摄入。脑梗死后吞咽困难患者常会发生误吸、呛咳,增加呼吸道感染发生风险,加快脑氧消耗及营养消耗,影响其神经功能、营养状况改善。因此,需要对脑梗死后吞咽困难患者进行有效干预,以促进患者吞咽功能恢复,改善营养状态。
饮食干预能为脑梗死后吞咽困难患者提供营养支持,维持其生命活动运转。但是脑梗死后吞咽困难患者多无法独立进食,且易发生误吸、呛咳,需为患者提供更好的饮食服务。有研究[4]显示,口腔癌术后吞咽障碍患者进行摄食细节护理,可以指导患者掌握正确吞咽方法,有效降低咽腔收缩率,改善吞咽能力,减少误吸的发生,并且在一定程度上提高患者生活质量,改善患者营养状态。摄食细节管理是医护人员、患者、家属共同参与,注重对摄食细节的把控,避免患者摄食过程中出现问题引起误吸、恶心等并发症发生,促进患者营养摄入。摄食细节管理能强化吞咽功能训练,便于患者进食,提高其生活质量。但该方法仅实施摄食细节管理,脑梗死后吞咽困难患者无法快速纠正患者吞咽时序错乱,吞咽功能恢复较慢,不利于患者康复。神经电磁刺激是脑梗死后治疗的重要方法,通过低频电磁刺激支配吞咽肌的神经,促进受损神经血供恢复,加快神经再生,并刺激吞咽肌去极化,刺激神经肌肉接头处,诱发动作电位,促进萎缩的肌肉收缩,提高肌力。黎继华等[5]研究发现,小脑重复经颅磁刺激联合吞咽康复训练可有效改善脑卒中后吞咽障碍患者的吞咽功能,减轻神经损伤,缩短脑干听觉诱发电位的潜伏期。本研究结果显示,干预后联合组患者SSA 评分低于对照组患者,SWAL-QOL 评分高于对照组患者,血清ALB、Hb 水平高于对照组患者,提示对脑梗死后吞咽困难患者实施神经电磁刺激联合摄食细节管理,可增强患者吞咽功能,提高患者生活质量,改善其营养状态。分析其原因可能在于:(1)摄食细节管理从进食前指导、食物性状、体位、喂食间隔时间、喂食动作等多方面细节进行规范,有助于减少呛咳、误吸等并发症发生,确保患者顺利进食,保证患者营养供应,且在一定程度上能增强其吞咽功能。(2)神经电磁刺激能刺激喉返神经、舌下神经、舌咽神经等,增强受损神经活性,加快受损神经功能恢复,重建中枢神经至咽喉的运动传导通路。同时持续低频电流刺激舌骨下甲状舌骨肌、胸骨舌骨肌,可增强吞咽肌肌力,刺激吞咽肌收缩,避免其失用性萎缩,进而改善吞咽功能,提高患者吞咽协调性[6]。本研究结果还显示,联合组患者并发症发生率低于对照组患者、护理满意度高于对照组患者,说明对脑梗死后吞咽困难患者实施神经电磁刺激联合摄食细节管理,能降低并发症发生率,提高护理满意度。
综上所述,神经电磁刺激联合摄食细节管理应用于脑梗死后吞咽困难患者,可增强患者吞咽功能,提高患者生活质量,改善其营养状态,降低并发症发生率,提高护理满意度。
