艾司氯胺酮联合舒芬太尼在混合痔外剥内扎术术后镇痛效果的观察
2024-05-14刘峰曾毅高国一
刘峰 曾毅 高国一
以便血、脱出和疼痛为主要表现的混合痔是临床最多见的肛肠疾病之一,最近的国内流行病学调查显示混合痔和外痔发病率在35~59 岁人群中高达40%[1],对于Ⅲ~Ⅳ度脱出的混合痔仍然以经典术式外剥内扎术治疗为主,然而直肠齿状线下受骶段神经支配,对疼痛敏感,加上术后切口创缘和皮桥水肿、局部黏膜坏死后炎症介质释放,会导致疼痛加剧,造成术后患者坐立不安、甚至可能发展成难治性慢性疼痛[2],严重影响术后康复,延长住院时间,降低患者满意度。尽管痔术后镇痛方法很多,包括:中医电针穴位治疗、局部使用栓剂和注射长效局麻药、口服止痛药、使用患者自控镇痛(PCA)等,但每种方法均有一定的局限性[3],本研究旨在探讨外剥内扎术术后使用局部封闭麻醉联合静脉使用艾司氯胺酮复合强效阿片类药物舒芬太尼用于混合痔患者术后的镇痛效果,为临床提供参考。
1 材料与方法
1.1 一般资料经医院伦理委员会批准,患者及其家属均签署知情同意书,随机选取我院2022 年5~9月择期在单次腰麻下行外剥内扎术的混合痔患者44 例,分为观察组(KS 组)和对照组(SF 组),每组22 例,年龄31~69 岁,平均(45.6±10.6)岁,病程4~6 个月,平均(4.2±1.0)个月。纳入标准:所有病例纳入符合中国中西医结合学会大肠肛门病专业委员会发布的《中国痔病诊疗指南(2020)》中的诊断指标,确诊为Ⅲ~Ⅳ度混合痔[4];术前患者凝血功能、血小板计数正常,无椎管内麻醉禁忌证;无肛肠手术及内痔注射术史。排除标准:中枢神经系统病变,如脊柱畸形、精神病史、酒精依赖、术前有认知功能改变,及既往有长期使用镇痛药物史的慢性疼痛患者、糖尿病等有影响术后伤口愈合者、妊娠期或哺乳期女性。
1.2 麻醉与手术方法患者术前常规禁饮禁食及直肠灌肠准备,进入手术间后监护并开放外周静脉通路,在右侧卧位下使用腰麻包中的针内针于L3~4间隙穿刺。两次落空感后抽出针芯,确认脑脊液回流通畅后两组患者均推注0.25%罗哌卡因2.5mL(0.75%罗哌卡因1mL+脑脊液2mL),推注速度0.2mL/s。麻醉后转为俯卧位,调节麻醉平面在T8以下,两组患者术式均为混合痔外剥内扎术,经适当扩肛,暴露痔核后,切开痔核基底部,切口间保留0.5cm 以上皮桥,钳夹内痔核,结扎并切除痔核。
1.3 镇痛方法两组患者均在术毕由外科医生使用1%亚甲蓝2mL+0.75%罗哌卡因5mL+地塞米松5mg 再加生理盐水至10mL,在切口周围的创缘皮下呈点状注射,术后使用静脉镇痛泵开始持续输注镇痛。KS 组使用艾司氯胺酮0.2mg/kg+舒芬太尼1.5μg/kg+盐酸雷莫司琼0.3mg,SF 组使用舒芬太尼2μg/kg+盐酸雷莫司琼0.3mg,两组均使用生理盐水稀释至250mL,使用微电子泵(福尼亚,中国珠海)持续输注3mL/h,PCA 2mL/次,锁定时间20min。
1.4 观察指标①记录两组患者一般情况:年龄、体质指数(kg/m2),手术时间、病程。②记录两组患者在术后8h、16h、24h、48h、72h 的VAS 疼痛评分(视觉模拟评分)。VAS 评分标准:0 分为无痛;3 分以下为轻微疼痛;4~6 分为疼痛导致睡眠欠佳;7~10分为剧烈疼痛,影响睡眠。当VAS 疼痛评分大于4分时评价为疼痛控制不佳,经静脉给于帕瑞昔布钠40mg 进行镇痛补救。③记录两组患者术后首次排便时间小于48h 的人数、72h 内PCA 需求的人数及创缘水肿、排便困难、精神症状的发生率。
1.5 统计学方法采用SPSS 18.0 统计软件进行数据分析,计量资料以表示,组间比较采用独立样本t检验;计数资料以n(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组患者一般情况及手术时间和病程比较两组患者一般情况及手术时间和病程比较,差异无统计学意义(P>0.05)。见表1。
表1 患者一般情况及手术时间、病程比较()

表1 患者一般情况及手术时间、病程比较()
2.2 两组患者VAS 疼痛评分比较KS 组在72h 内的VAS 疼痛评分显著更低,与SF 组比较,差异有统计学意义(P<0.05)。见表2。
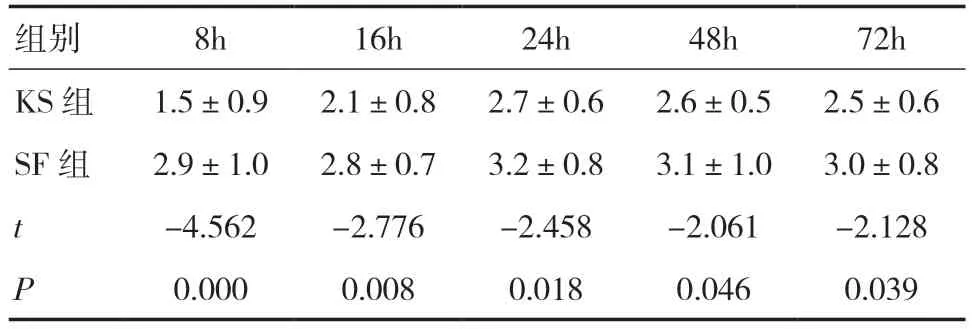
表2 两组患者术后72h 内VAS 疼痛评分比较(分)
2.3 两组患者术后相关指标比较两组首次排便时间小于48h 的人数、72h 内PCA 需求的人数及创缘水肿、排便困难发生率比较,差异有统计学意义(P<0.05),精神症状发生率比较,差异无统计学意义(P>0.05)。见表3。

表3 术后首次排便时间小于48h 的人数、72h 内PCA 需求的人数及创缘水肿、排便困难、精神症状的发生率[n(%)]
3 讨论
混合痔术后疼痛主要是由于手术导致肛缘静脉和淋巴循环障碍及感染引起的充血性和炎症性疼痛,Logistic 回归模型分析显示肛缘水肿的独立危险因素为:环状混合痔、手术操作不合理、术后排便异常及术后疼痛[5]。基于目前多模式镇痛理念,使用不同类型的镇痛方式或不同镇痛机制的药物作用在疼痛发生的不同信号通路上,具有减少用药剂量、降低单一用药的副作用,效果肯定的优点[6];但对于术后疼痛,在手术切口周围使用局麻药阻滞手术区域神经的传导,镇痛效果确切,可避免经全身用药引起的不良反应,而缺点是单次注射维持时间短,无法提供长时间稳定的镇痛,在成人术后急性疼痛管理策略中,建议使用长效局麻药行区域阻滞和地塞米松(给药途径可多样化)、以减少阿片类药物的需求[7]。本研究在手术结束时由外科医生在术区周围使用亚甲蓝、地塞米松复合长效局麻药罗哌卡因进行区域阻滞麻醉,这本身也是多模式镇痛的一种方法[8]。
艾司氯胺酮是外消旋体氯胺酮的S-异构体,其效力是氯胺酮的两倍,具有更强的镇痛作用和更少的副作用,在体内除对N-甲基-D-天冬氨酸(NMDA)受体作用外,对阿片受体、单胺受体、腺苷受体等多种受体均有激活作用,能够辅助阿片类药物镇痛并发挥节俭效应,使用NMDA 受体拮抗剂本身也是基于疼痛机制的多模式镇痛方法的一部分[9]。一项成人术后急性疼痛的荟萃分析显示,艾司氯胺酮在与阿片类药物合用时能够降低术后24h的疼痛评分并减少对阿片类药物的需求,且不会增加术后恶心呕吐和精神不良事件的风险[10]。
本研究显示,艾司氯胺酮联合舒芬太尼用于混合痔外剥内扎术术后镇痛能够显著降低72h 内的VAS 疼痛评分,并减少阿片类药物的剂量,与张晓艳等[11]报道的结果相似,但其研究中腰麻的浓度为0.75%罗哌卡因1mL,许多患者出现了Bromage评分在2~3 分的运动阻滞情况,虽然镇痛效果良好,但延迟了术后患者下床活动的时间,本研究中腰麻使用的是0.25%罗哌卡因2.5mL,大多数患者术后1h 便可下床自由活动,明显改善了患者的舒适度,在成人肛肠手术蛛网膜下腔阻滞中的麻醉效果研究[12]中发现,0.25%罗哌卡因虽然感觉起效较慢,但患者运动功能恢复很快且麻醉效果确切。在静脉镇痛方面,Brinck 等[13]报道艾司氯胺酮以0.25~0.75mg/kg 给药,能够使腰椎融合术后患者对阿片类药物的需求量降低25%,且患者在镇痛过程中表现为完全清醒,没有过度镇静现象,但剂量增加有可能导致恶心呕吐,本研究在镇痛期间KS 组中72h 内对PCA 需求的人数少于SF 组(P<0.05)。在妇科日间手术的研究[14]中显示,采用复合艾司氯胺酮0.5mg/kg,并减少阿片类药物的剂量,能够降低术后24h 内恶心的发生率,而术后平均住院时间和术后疼痛评分没有差异,疗效优于使用单纯高剂量阿片类药物。术后首次排便时间越短,越有利于患者恢复,KS 组中90.9%的患者能够在术后48h 内排便,在排便困难的患者中主诉因疼痛而不敢用力排便,经检查大部分是因为创缘水肿疼痛引起的,手术创伤会导致机体发生一系列炎性反应,而手术部位炎症水肿是引起术后疼痛的主要诱因,有研究显示[15],小剂量艾司氯胺酮0.2mg/kg 便能够降低术后血浆中炎性因子水平:肿瘤坏死因子(TNF-α)和白细胞介素-6(IL-6),从而改善镇痛不足导致的术后早期认知功能改变,Zhang 等[16]也发现,艾司氯胺酮通过降低白细胞、中性粒细胞、淋巴细胞水平及全身炎症反应指数,对手术应激诱导的细胞免疫损伤具有保护作用,能够减轻乳腺癌根治术术后机体的炎症反应水平,从而缓解疼痛。因此在KS组中因创缘水肿疼痛而影响排便的患者数明显减少。在精神症状方面,KS 组发生1 例,主要表现为视物模糊,考虑与幻觉相关,但镇痛效果良好,随访时通过减少持续输注剂量后自然缓解,无不良事件发生,在使用氯胺酮镇静镇痛来缓解蛛网膜下腔阻滞引起患者不适的研究[17]发现,0.3mg/kg 便能够为患者提供充分的镇静,超过此剂量容易出现致幻作用,但该研究术前使用了咪达唑仑,这可能减轻了该剂量下的致幻作用。
综上所述,艾司氯胺酮联合舒芬太尼用于混合痔外剥内扎术术后镇痛效果肯定,不良反应发生率低,减少了患者对镇痛药物的需求,并减轻了排便时的疼痛,促进了患者康复,然而最佳剂量仍未确定,需要警惕类精神症状的发生并及时干预。
