肝硬化2/3级腹水患者短期不良临床结局的影响因素
2024-04-25王晴晴丁洁李海雯董志坚王艺颖刘思奇常国楫华丽娟陈华憶李生浩杨永锐
王晴晴 丁洁 李海雯 董志坚 王艺颖 刘思奇 常国楫 华丽娟 陈华憶 李生浩 杨永锐
昆明市第三人民医院 1肝病综合科,2科教学术部,3超声医学科 (昆明 650041)
腹水是肝硬化患者最常见的并发症之一,它的出现导致了患者生活质量的下降和预期寿命的缩短[1]。据统计,肝硬化患者中每年有5% ~ 10%出现腹水,腹水出现后5 年的病死率高达30%[2-3]。我国《肝硬化腹水诊疗指南(2023 版)》明确指出:肝硬化1 级腹水患者多无症状可门诊治疗,而2/3级腹水患者多因症状严重常需要住院治疗[4]且后者全身炎症更重,并发症发生率更高[5-6],说明2/3级腹水患者是需要被关注的重点人群之一,探索其不良临床结局的影响因素对于制定针对这一人群的防治策略十分必要。本研究以肝硬化2/3 级腹水患者为研究对象,探索其短期不良临床结局的影响因素,为早期病情评估提供参考依据。
1 资料与方法
1.1 研究对象以2021 年12 月至2023 年2 月期间昆明市第三人民医院82 例因肝硬化2/3 级腹水住院的患者为研究对象。肝硬化及腹水的诊断参照中国《肝硬化腹水诊疗指南》[5]及《肝硬化腹水及其相关并发症的诊治指南》[7]。纳入标准:(1)年龄≥ 18 岁,性别不限;(2)因肝硬化2/3 级腹水住院的患者;(3)依从性良好,自愿配合观察者。排除标准:(1)其他原因引起的腹水;(2)恶性肿瘤;(3)临床资料不完整者;(4)非计划出院或非肝硬化腹水及并发症再住院的患者。所有患者住院期间行常规内科治疗,所有受试者(或家属)均签署知情同意书。本研究经昆明市第三人民医院伦理委员会讨论批准(编号:20220907)。
1.2 研究方法
1.2.1 基本临床资料收集以确诊肝硬化2/3 级腹水为基线,收集人口统计学和入院当天或次日清晨(空腹)临床资料,包括性别、年龄、饮酒史、基础病史、血常规、肝肾功、电解质、凝血功能、腹水深度等,以及是否合并肝性脑病、消化道出血等相关并发症,根据检测结果计算Child-Pugh 评分、MELD(model for end-stage liver disease, MELD)评分、MELD-Na 评分。
1.2.2 研究对象分组及随访以住院时间是否超过28 d 将患者分为:< 28 d 组和超过28 d 组;进一
步对上述“住院时间< 28 d 的患者(28 d 内好转出院的患者)”,根据是否距入院28 d 内因肝硬化病情恶化而再次住院分为:未再住院组和非计划再住院组;根据28 d 内和90 d 内是否病死分为:28 d内存活组、28 d 内病死组,以及90 d 内存活组、90 d 内病死组。出院后患者的随访由专人通过查阅病历、电话随访等形式获取上述不良临床结局的信息。
1.2.3 出院标准及相关不良临床结局的界定出院标准:腹水消失或降为1 级腹水,其他并发症得到控制。再入院标准:腹水再次出现伴明显腹胀或腹水增加至少1 个级别,其他并发症再次出现。短期不良临床结局:因肝硬化腹水住院,住院期间(1)腹水症状未改善或出现其他并发症导致住院时间超过28 d;(2)腹水或其他并发症症状改善,出院后腹水或其他并发症再次出现或加重导致距入院28 d 内非计划再住院;(3)因腹水或其他并发症病死。
1.3 统计学方法采用SPSS 22.0统计软件进行数据分析,GraphPad 7.0 进行绘图。服从正态分布的计量资料以均数±标准差描述,组间比较采用独立样本t检验,不服从正态分布的采用中位数(四分位数)[M(P25,P75)]描述,组间比较采用Mann-WhitneyU检验。计数资料以例(%)描述,组间比较采用χ2检验,期望频数小于5 的采用Fisher 精确检验。影响因素分析采用二元logistic 回归分析。绘制ROC曲线判断各影响因素的诊断效能。以P< 0.05为差异有统计学意义。
2 结果
2.1 不同分组患者间基本临床资料比较依据不同临床结局进行分组,采用组间比较的方法进行单因素筛查,结果显示(表1、2):(1)与住院时间< 28 d 组的患者比较,住院时间超过28 d 组FPG(fasting plasma glucose, FPG)较低、BUN 较高,差异有统计学意义(P< 0.05)。(2)上述“住院时间< 28 d 的患者”中,与距入院28 d 内未再住院组相比,非计划再住院组的BUN、PCT、MELD 评分、MELD-Na评分高于未再住院组,差异有统计学意义(P< 0.05)。(3)与存活组相比,28 d 内病死组肝性脑病的发生率、白细胞(white blood cell, WBC)、中性粒细胞(neutrophils, NEUT)、BUN、GGT、降钙素原(procalcitonin, PCT)较高,差异有统计学意义(P< 0.05)。(4)与存活组相比,90 d 内病死组肝性脑病的发生率、WBC、NEUT、血清钙离子、BUN、总胆红素(total bilirubin, TBIL)、天门冬氨酸氨基转移酶(aspartate aminotransferase, AST)、PCT、MELD评分、MELD-Na 评分较高,而血清钠和氯离子、总CO2较低,差异有统计学意义(P< 0.05)。(5)其余临床指标在两组间比较,差异均无统计学意义(P> 0.05)。见表1、2。
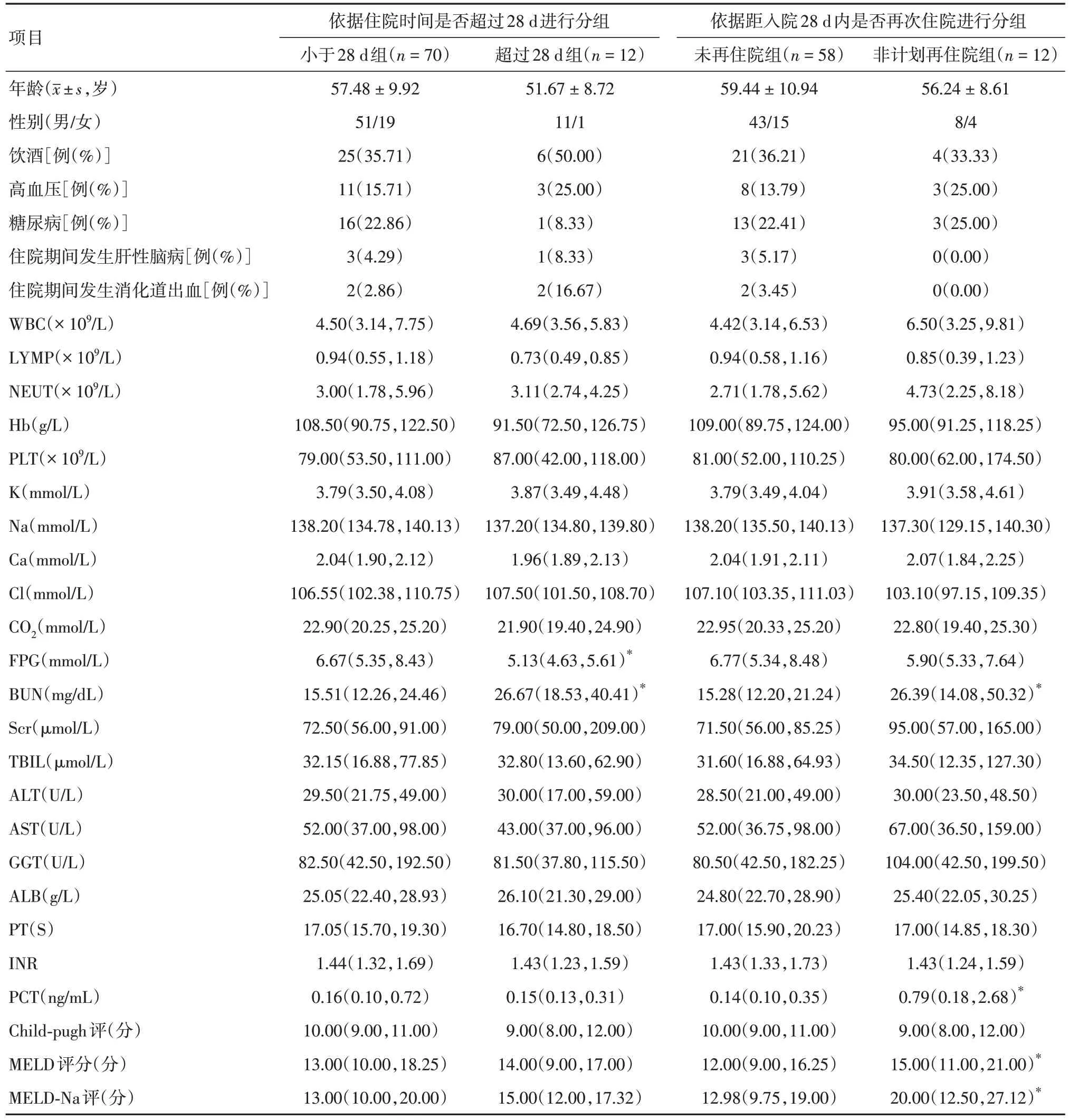
表1 28 d 相关的住院时间延长和非计划再住院的临床资料比较Tab.1 Comparison of Clinical data on 28-day extended hospital stay and unplanned readmissionsM(P25,P75)
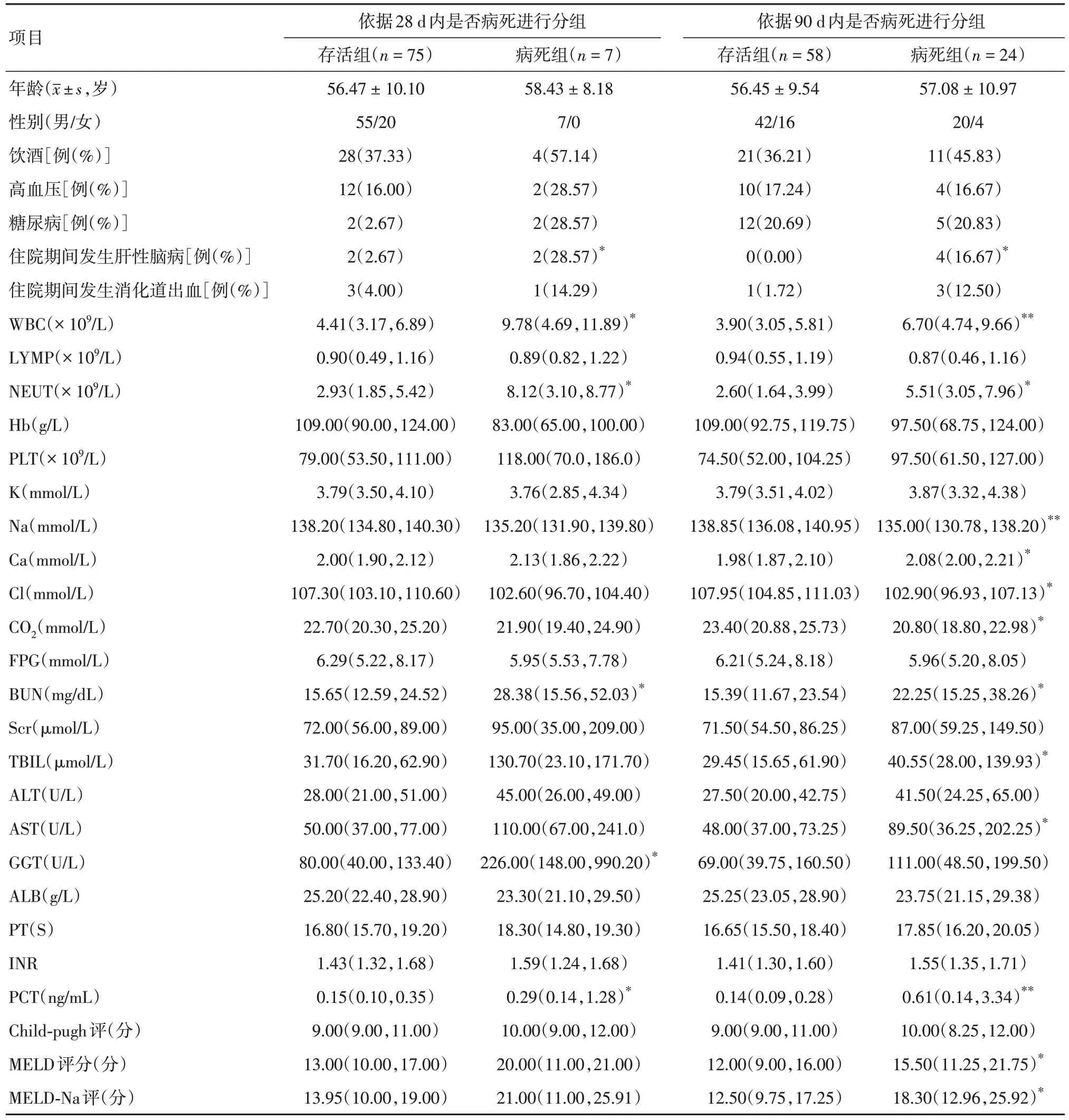
表2 28 d 内和90 d 内病死患者的临床资料比较Tab.2 Comparison of Clinical data on deaths within 28 and 90 days M(P25,P75)
2.2 不良临床结局的影响因素分析分别将上述单因素筛查中有统计学意义的指标,纳入二元logistic 回归分析(Forward: LR 法),结果显示:(1)BUN 是住院时间超过28 d 的独立危险因素(OR=1.111,95%CI:1.005 ~ 1.227,P< 0.05),FPG是保护因素(OR= 0.356, 95%CI: 0.157~0.806,P< 0.05)(表3)。(2)BUN和MELD-Na评分是距入院28 d内非计划再住院的独立危险因素(OR= 1.115 和1.087,95%CI:1.003 ~ 1.214 和1.006 ~ 1.175,P< 0.05)(表4)。(3)BUN和GGT是患者28 d内病死的独立危险因素(OR= 1.208 和1.004,95%CI: 1.057 ~ 1.382和1.002 ~ 1.007,P< 0.05)(表5)。(4)低水平血清氯离子和低水平总CO2是患者90 d 内病死的独立危险因素(OR= 0.875 和0.821,95%CI: 0.802 ~ 0.954和0.690 ~ 0.976,P< 0.05)(表6)。

表3 住院时间超过28 d 的多因素分析Tab.3 Multivariate analysis of hospitalization time exceeding 28 days
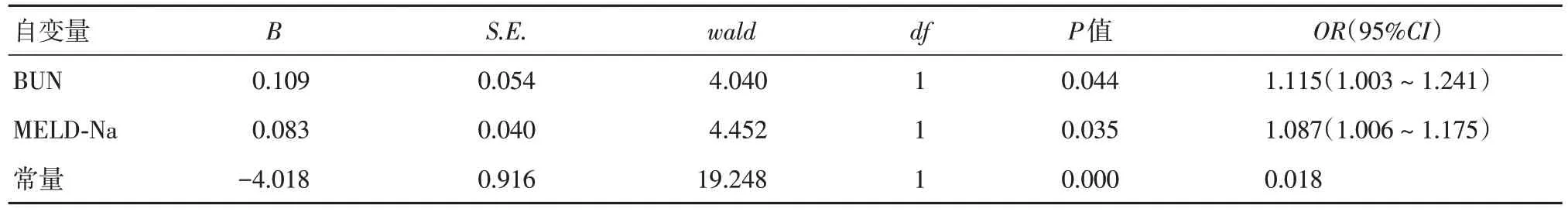
表4 距入院28 d 内非计划再住院的多因素分析Tab.4 Multivariate analysis of two hospitalizations within 28 days

表5 28 d 内病死的多因素分析Tab.5 Multivariate analysis of mortality within 28 days

表6 90 d 内病死的多因素分析Tab.6 Multivariate analysis of mortality within 90 days
2.3 不良临床结局影响因素的效能分析通过绘制ROC 曲线,对上述多因素分析中筛选的不良临床结局的影响因素进行效能分析,结果显示:(1)住院时间超过28 d 的影响因素中,AUC 由大到小分别为:FPG+BUN[AUC = 0.849(95%CI: 0.757~ 0.940),P< 0.05]> FPG[AUC = 0.785(95%CI:0.676 ~ 0.894),P< 0.05]> BUN[AUC = 0.757(95%CI: 0.627 ~ 0.887),P< 0.05](图1A)。敏感度和特异度分别为:71.4%和91.7%、64.3%和91.7%、65.7%和83.3%。(2)28 d 内2 次住院的影响因素中,AUC 由大到小分别为:BUN+MELD-Na 评分[AUC = 0.721(95%CI:0.532 ~ 0.911),P< 0.05]>MELD-Na评分[AUC = 0.707(95%CI:0.547 ~ 0.866),P< 0.05]> BUN[AUC = 0.670 (95%CI: 0.486 ~0.853),P< 0.05](图1B)。敏感度和特异度分别为:69.2%和86.2%、76.9%和58.6%、53.8%和84.5%。(3)28 d 内病死的影响因素中,AUC 由大到小分别为:BUN + GGT[AUC = 0.891 (95%CI: 0.793 ~0.990),P< 0.05]> GGT[AUC = 0.824(95%CI:0.667 ~ 0.981),P< 0.05]> BUN[AUC = 0.727(95%CI:0.539 ~ 0.915),P< 0.05](图1C)。敏感度和特异度分别为:81.3%和85.7%、77.3%和85.7%、81.3%和57.1%。(4)90 d内病死的影响因素中,AUC由大到小分别为:Cl + CO2[AUC = 0.821(95%CI:0.725 ~ 0.917),P< 0.05]> Cl[AUC = 0.717(95%CI:0.588 ~ 0.846),P< 0.05]> CO2[AUC = 0.700(95%CI:0.580 ~ 0.820),P< 0.05](图1D)。敏感度和特异度分别为:91.7%和71.9%、70.8%和74.1%、83.3%和54.4%。

图1 住院时间超过28 d(A)、距入28 d 内非计划再住院(B)、28 d 内病死(C)和90 d 内病死(D)的ROC 曲线Fig.1 ROC curves for hospitalization exceeding 28 days (A), tow hospitalizations within 28 days (B), deaths within 28 days (C)and deaths within 90 days (D)
3 讨论
腹水出现对肝硬化患者的工作和生活质量产生严重影响,尤其是增加住院频率和经济负担[8]。肝硬化2/3 级腹水患者预后更差[5],是需要我们重点关注的人群之一。因此,本研究通过探索肝硬化2/3 级腹水患者短期不良临床结局的影响因素,为早期识别和制定干预措施寻找新思路。
MELD-Na 评分是目前在临床上评价肝硬化患者病情严重程度常用的评分之一,它除包含MELD 评分中的因素外,还反映了患者重要内环境血钠的情况。研究表明,MELD-Na 评分对肝硬化失代偿期患者6 个月的病死率具有很高的预测价值[9]。本研究中,MELD-Na 评分是肝硬化2/3 级腹水患者非计划再住院的独立危险因素,提示对此类患者MELD-Na 评分相关指标进行干预和管理十分关键。另外,有研究表明GGT 是发生肝硬化失代偿、肝细胞癌和病死的重要预测指标[10],本研究也发现GGT 是肝硬化2/3 级腹水患者28 d 内病死的独立危险因素,推测GGT 的预测价值可能与该人群胆汁淤积的高发生率有关。
除MELD-Na 评分外,机体的酸碱状况也是严重影响肝硬化患者不良临床结局的重要因素。由于血清总CO2浓度约等于血清HCO3-浓度[11],因此血清总CO2的水平侧面反映了机体的酸碱平衡状况。本研究中,肝硬化2/3 级腹水患者90 d 内病死组的血清总CO2水平明显低于存活组,这与危重症肝硬化患者的酸碱失衡主要表现为代谢性酸中毒的报道是吻合的[12],多因素分析显示,血清总CO2每下降1 个单位,患者90 d 内发生病死的概率就升高17.9%。DROLZ 等[13]的研究也发现,酸中毒和酸血症与肝硬化患者28 d 病死率增加有关。
此外,低水平血清氯离子与重症肝硬化患者病死率增加有关[15-16]。本研究中,血清氯离子每下降1 个单位,肝硬化2/3 级腹水患者90 d 内发生病死的概率上升19.8%,说明对血清氯离子的干预可能是改善该类患者短期病死率的手段之一,但仍需要进一步的研究证实。肝硬化患者由于高动力循环、血容量不足、RASS 系统激活、钠水潴留等原因使血清氯离子浓度降低[16],而低水平的血清氯离子又通过改变RAAS 等神经内分泌的活性从而增加肝硬化并发症的发生及病死风险[14,16]。
低血糖在终末期肝病患者中十分常见[17]。研究[18]表明,低血糖是肝硬化住院患者病死的重要预测因素。本研究中,住院时间> 28 d 患者的血清FPG 水平明显低于住院时间超过28 d 者,表明血糖偏低与肝硬化2/3 级腹水患者住院时间延长有关。同时,低血糖也属于营养不良的表现之一。这种情况下,机体需要增加蛋白质分解维持血糖或能量供给[19],蛋白质分解代谢增加必然导致血清中BUN 含量增加,另外,终末期肝病患者肾小球滤过率下降[20]也是导致BUN 升高的重要原因之一。营养不良和肾功能下降均可增加终末期肝病患者不良预后的发生风险。所以,本研究中BUN 与肝硬化2/3 级腹水患者住院时间延长和病死等不良临床结局密切相关是合理的,这与ZHENG 等[21]的研究相一致。
综上所述,MELD-Na 评分、BUN、GGT、FPG、血清氯离子和总CO2是肝硬化2/3 级腹水患者短期不良临床结局的影响因素,提示我们在临床工作中需要高度关注这些指标,并采取有效的干预措施改善这类患者的预后。但本研究样本量相对较少,十分有必要扩大样本量,并根据上述影响因素开展多中心的前瞻性队列研究,从而更为深入和具体地探索其对不良预后的预测价值。
【Author contributions】WANG Qingqing designed the study, conducted the statistical analysis and wrote the article. DING Jie, WANG Yiying and HUA Lijuan participated in the method design. DONG Zhijian, LIU Siqi and LI Haiwen guided the experiments. CHANG Guoji and CHEN Huayi were responsible for experimental data collection. LI Shenghao and YANG Yongrui designed the study and reviewed the article. All authors read and approved the final manuscript as submitted.
【Conflict of interest】The authors declare no conflict of interest.
