扶正化浊汤联合甲状腺片治疗对甲状腺结节大小及疗效的影响*
2024-04-22韩娟张立文宋金岭董进李海华赵辉左艳敏
韩娟, 张立文, 宋金岭, 董进, 李海华, 赵辉, 左艳敏**
(1.河北省沧州中西医结合医院 超声科, 河北 沧州 061001; 2.河北省沧州中西医结合医院 治未病科, 河北 沧州 061001; 3.河北省沧州中西医结合医院 脑病科, 河北 沧州 061001)
甲状腺结节(thyroid nodule,TN)是临床常见内分泌疾病,多发于中老年女性,患病率高达50%[1],近年来患病人数呈增加趋势[2]。良性TN在发病早期无明显症状,随着病情进展可能出现甲状腺功能异常,甚至出现心血管系统并发症,其中约10%患者存在癌变风险[3]。证据显示,促甲状腺激素(thyroid stimulating hormone,TSH)高水平是TN癌变的高危因素[4],因此,需对TN合并TSH高水平的患者进行干预。口服左甲状腺素片是西医治疗TN的常用方案,可有效抑制TSH分泌,改善TN病情,但存在一定的不良反应,剂量控制不当甚至会引起亚临床甲状腺功能亢进、女性绝经后骨质疏松等[5-6]。TN属中医“瘿病”范畴,病机为阳化气不足、阴成形太过。杨泽佩等[7]学者曾提出基于“阳化气,阴成形”理论治疗阳虚阴盛型TN,扶正化浊汤补益机体阳气,消散病理凝滞,以达到散结消瘿的目的。目前尚缺乏关于扶正化浊汤对TN治疗的临床与随机对照研究,为此本研究对此进行探究,现报告如下。
1 对象与方法
1.1 研究对象
选取2021年1月—2022年6月TN患者106例,根据随机数字表法均分为观察组(n=53)和对照组(n=53)。纳入标准:(1)符合第9版《内科学》[8]西医诊断标准,单、或双侧可触及肿块,颈部超声示存在结节,结节无压痛、红肿等;(2)符合中医阳虚阴盛证诊断标准[9-10],即颈前肿大、神疲乏力、腰膝酸软、畏寒肢冷、舌淡苔白、脉沉迟、尺无力;(3)未出现局部压迫症状;(4)无手术指征;(5)血清TSH水平>4.2 mIU/L;(6)对本研究方案知情,自愿签署知情同意书。排除标准:(1)入组前1个月服用影响甲状腺功能的药物,合并肝肾功能衰竭,严重心力衰竭,妊娠或哺乳期女性,恶性病变者,颈部手术史或外伤史;(2)甲状腺功能5项异常(除外TSH)。收集2组TN患者性别、年龄、体质量指数(BMI)、病程及结节等一般资料。
1.2 研究方法
1.2.1常规治疗 2组TN患者给予由深圳市中联制药有限公司生产的左甲状腺素钠片(国药准字H20010008),口服,25 μg/次,1次/d。
1.2.2联合治疗 观察组TN患者在对照组西医常规治疗基础上增加中药扶正化浊汤治疗。中药扶正化浊汤的组方:香附15 g,川芎12 g,神曲9 g,栀子9 g,龙骨15 g,苍术18 g,清半夏15 g,牡蛎15 g,熟地黄60 g,夏枯草15 g,薏苡仁15 g,黄芪90 g,当归15 g。
1.2.3中医主症评分 2组TN患者均在治疗前、治疗后3个月时参照《中药新药临床研究指导原则》[10]对颈前肿大、神疲乏力、腰膝酸软、畏寒肢冷4项指标进行评分,按严重程度分别记0分(无)、2分(轻度)、4分(中度)、6分(重度)。颈前肿大诊断标准:视诊、触诊均未见甲状腺判定为无;视诊未见甲状腺,但触诊可及判定为轻度;视诊可见甲状腺,触诊可及,但肿块未超过甲状腺外缘判定为中度;视诊、触诊均可及甲状腺,且肿块超过甲状腺外缘判定为重度。神疲乏力:未感到疲倦乏力为无;稍感疲倦乏力,但不影响日常工作活动判定为轻度;自感较疲倦乏力,需额外休息才能完成日常工作活动判定为中度;自感严重疲倦乏力,需大量休息时间判定为重度。腰膝酸软:无腰、膝酸胀、疼痛等不适判定为无;腰、膝有酸胀、疼痛等不适,但不影响日常工作活动判定为轻度;腰、膝有酸胀、疼痛等不适,且对日常工作活动稍有影响判定为中度;腰、膝有酸胀、疼痛等不适,严重影响日常工作活动判定为重度。畏寒肢冷:未感畏寒怕冷判定为无;感觉稍冷但可耐受判定为轻度;轻微寒冷既难以耐受判定为中度;非常容易感到寒冷,影响日常工作活动判定为重度。
1.2.4彩色多普勒超声检查 2组TN患者均在治疗前、治疗3个月采用彩色多普勒超声仪(PHILIPS公司 EPIQ5型)完成甲状腺超声检查,探头频率5 MHz~12 MHz,TN患者取仰卧位,肩部抬高,头后仰,显露颈前部进行常规检查,记录结节数目、最大直径、结节体积、血流阻力指数(resistance index,RI)、搏动指数(pulsatility index,PI)。操作均由相同资深影像科医师规范完成。
1.2.5血清指标检测 2组TN患者均在治疗前、治疗后3个月时采集外周静脉血4 mL,离心10 min,全自动免疫分析仪测TSH、游离三碘甲状腺原氨酸(free triiodothyronine,FT3)和游离四碘甲腺原氨酸(free thyroxine,FT4)水平,全自动酶标仪测血管内皮生长因子(vascular endothelial growth factor,VEGF)水平。
1.2.6疗效判定 2组TN患者均在治疗3个月时进行疗效评估。(1)西医疗效判定标准[11]:临床症状完全消退,结节最大直径减小>80%即临床痊愈;临床症状明显缓解,结节最大直径减小60%~80%即显效;临床症状改善,结节最大直径减小30%~59%即有效;未达上述标准即无效;有效、显效、临床痊愈之和计入总有效率。(2)中医证候疗效判定标准[10]:中医症状、体征消退或基本消退,证候积分减低至少95%即称之临床痊愈;中医症状、体征明显好转,证候积分减低70%~94%即称之显效;中医症状、体征有所好转,证候积分减低30%~69%即称之有效;未达上述标准即称之无效;有效、显效、临床痊愈之和计入总有效率。
1.2.7收集不良反应情况 治疗期间记录2组TN患者恶心、呕吐、皮疹及口干等不良反应发生情况。
1.3 统计学分析
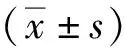
2 结果
2.1 一般资料
2组TN患者性别、年龄、BMI、病程及结节情况等一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 观察组和对照组TN患者的一般资料Tab.1 General information of the patients in observation and control groups
2.2 中医主症评分
治疗3个月,2组TN患者中医主症评分均较治疗前下降,且观察组低于对照组,差异有统计学意义(P<0.05)。见表2。
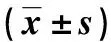
表2 观察组和对照组TN患者治疗前及治疗3个月时中医主症评分Tab.2 The main symptom scores of traditional Chinese medicine in the patients with TN in observation and control groups before treatment and 3
2.3 结节数目及大小
与对照组比较,2组TN患者治疗3个月后结节数目减少、结节最大直径和结节体积均降低,且观察组低于对照组,差异有统计学意义(P<0.05)。见表3。
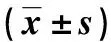
表3 观察组和对照组TN患者治疗前及治疗3个月时的结节数目及大小Tab.3 The numbers and the sizes of the nodules in the patients with TN in observation and control groups before treatment and 3 months of
2.4 甲状腺功能
治疗3个月,2组TN患者TSH降低,FT3、FT4升高;且观察组TSH低于对照组,FT3、FT4高于对照组(P<0.05)。见表4。
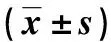
表4 观察组和对照组TN患者治疗前及治疗3个月时的甲状腺功能指标Tab.4 Thyroid function indicators in the patients with TN in observation and control groups before treatment and 3 months of
2.5 VEGF、RI、PI 水平
治疗3个月,2组TN患者VEGF,RI,PI均较治疗前减小,且观察组低于对照组,差异有统计学意义(P<0.05)。见表5。
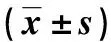
表5 观察组和对照组TN患者治疗前及治疗3个月时的血液VEGF、RI及PI水平Tab.5 The levels of blood VEGF, RI and PI in the patients with TN in observation and control groups before treatment and 3 months of
2.6 疗效
观察组TN患者西医疗效和中医证候疗效中的临床痊愈和总有效率均高于对照组,差异有统计学意义(P<0.05)。见表6。

表6 观察组和对照组TN患者治疗后的疗效[n(%)]Tab.6 The therapeutic effect of the patients with TN in observation and control groups after treatment[n(%)]
2.7 不良反应发生率
2组TN患者治疗后出现恶心、呕吐、皮疹及口干等不良反应发生率比较,差异无统计学意义(P>0.05)。见表7。
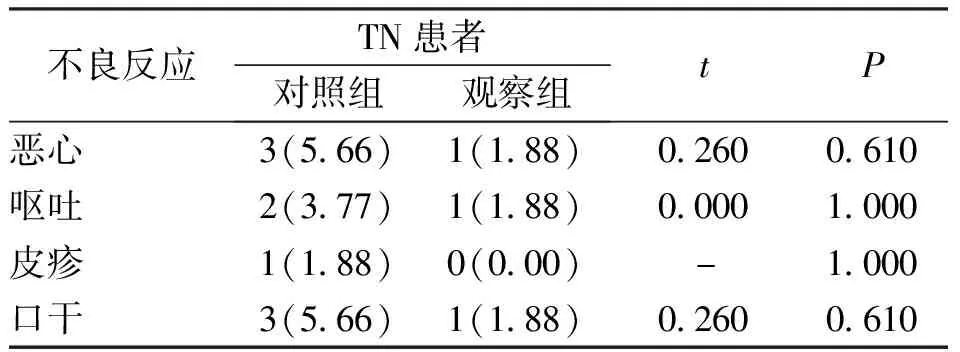
表7 观察组和对照组TN患者治疗后不良反应发生率比较[n(%)]Tab.7 Comparison of the incidences of adverse reactions between observation and control groups after treatment[n(%)]
3 讨论
TN发病因素复杂,包括遗传、环境、碘缺乏、年龄等[12]。甲状腺腺体分泌减少,反馈调节异常,TSH水平升高,刺激甲状腺局部间质增生,腺体缺血、坏死,形成TN[13]。左甲状腺素钠片可抑制TSH表达,促使TN缩小[14],但其整体疗效不甚理想。因此,仍需探寻更为科学有效的治疗方案。中医认为,阳虚阴盛型TN患者因肾精亏虚,加之饮食失调、情志不畅,致使肝失疏泄,脾失健运,气血津液运行失常,有形之邪积聚,凝痰聚湿,无形之气运行受阻,血行不畅,浊气、痰湿、瘀血互相胶结,致阳动不足、阴凝太过,治宜消阴益阳。扶正化浊汤由越鞠丸加味而来,香附为理气药,治气郁;川芎为活血化瘀药,治血郁;苍术芳香燥烈,治湿郁;神曲化谷消痰,治食郁;栀子为苦寒药,治火郁;诸药合用五郁得解,体内的痰湿瘀浊随之消解[15];合夏枯草增强清肝泻火之效[16],合清半夏增强消痰之功[17],合薏苡仁健脾渗湿[18],配龙骨、牡蛎可聚香附、川芎等的上散之势,避免气耗津伤,纳气归肾,亦可软坚散结,消散脏腑、经络停滞的有形阴邪,促进气血津液运行畅达。《本草新编》中记载“熟地至阴之药,尤与他阴药有殊,非多用之,奚以取胜”,本研究重用熟地,直补肾水,多用阴药直达下焦,阴中求阳,阳得阴助,生化无穷[19];黄芪补气升阳、固表止汗、生津养血、行滞通痹[20];当归与黄芪相须配伍,辛升运行,温和辛润,阳生阴长。熟地、黄芪、当归均为扶正制品,益精填髓,同调肝脾肾三脏。另外,阴药具有向下推动作用,而阳药则可以提升上行能力,共同起到培肾壮阳的作用,细微地调节体内的火气,促进阳气的化生以及阴液的顺畅流动。本研究在左甲状腺素钠片基础上加用扶正化浊汤治疗TN,结果显示,观察组西医疗效、中医证候疗效均高于对照组,治疗3个月观察组以上中医主症评分低于对照组,结节数目、结节最大直径、结节体积小于对照组,且不良反应发生率无明显变化,提示该中西医结合方案可有效减轻患者症状,减小结节数目及大小,安全有效。扶正化浊汤中诸药合用理气化痰燥湿以消阴,温阳益气扶正以复阳,消散有形之体,配合左甲状腺素钠片,可进一步促进患者结节消散,提高治疗效果。TSH可调节甲状腺细胞增殖、分化,其水平异常升高会影响FT3,FT4,形成TN,甚至恶化。本研究还发现,治疗3个月观察组TSH小于对照组,FT3,FT4大于对照组,表明扶正化浊汤对调节TN患者甲状腺功能亦有一定作用。
VEGF是一种强效促血管生成因子,TN患者因新生血管增加,VEGF呈现高表达[21]。PI可反映心肌收缩力、血容量、血管阻力;RI可反映结节内血流动力学情况,TN患者血管阻力增加,血流量降低,舒张期流速降低,PI、RI均呈现升高趋势。邵永楼等[22]学者研究指出,TN患者PI、RI均较高,经有效治疗后降低。本研究中治疗3个月2组VEGF、RI、PI降低,且观察组更低,提示扶正化浊汤有利于降低TN患者VEGF水平,调节血流。这可能与以下药理作用有关,川芎能扩张血管,改善局部微循环;夏枯草、牡蛎均有促进结节消散的作用;清半夏、薏苡仁、熟地、黄芪、当归等具有免疫调节作用,有助于减小结节。但关于扶正化浊汤降低VEGF、改善血流的具体作用机制尚未明确,可作为今后研究的方向之一。
综上所述,扶正化浊汤治疗TN在改善患者症状、甲状腺功能、VEGF水平、血流方面具有积极作用,可促进结节消失,是一种安全有效的治疗方案。
