正常形态精子百分率联合精子DNA碎片指数对体外受精-胚胎移植结局的预测价值
2024-04-22李冷艳楼丽君林娜娜
李冷艳,楼丽君,林娜娜
(中国人民解放军联勤保障部队906医院生殖中心,浙江宁波315000)
近年来,不孕不育症的发病率呈逐年上升趋势,已成为全球性问题,影响了15%~20%的育龄夫妇[1]。随着中国二胎、三胎政策的放开,高龄夫妇也参与到生育,因此更多的夫妇需要辅助生殖技术助孕。目前,体外受精-胚胎移植(in vitro fertilization and embryo transfer,IVF-ET)技术是全球使用最广泛且有效的治疗手段之一,其过程中,精子质量的优劣对妊娠结局至关重要[2]。
Coban等[3]根据精子形态评估各组胚胎的非整倍体率,发现正常形态精子百分率降低组的非整倍体率明显升高。但也有研究发现,精子形态与IVF-ET妊娠结局无显著相关性,即使正常形态精子百分率为0,也有受精及妊娠的可能[4]。而大量实验数据证实,精子DNA碎片化指数(DNA fragmentation index)与胚胎质量、临床妊娠率及活产率密切相关[5]。
因此,本研究探讨男性正常形态精子百分率和精子DNA碎片化指数与IVF-ET助孕过程中的实验室结果及临床妊娠结局的相关性,旨在通过联合诊断来预测IVF-ET助孕的妊娠结局。
1 材料与方法
1.1研究对象 回顾性分析2020年6月至2023年2月在本生殖中心行IVF-ET助孕的641例患者。所有患者信息按照2001年8月国家卫生部颁布的《人类辅助生殖技术管理办法》(令第14号)进行管理,操作过程符合《人类辅助生殖技术规范》的要求。纳入标准:(1)女方年龄≤35岁;(2)女方基础激素水平、抗缪勒管激素(anti-Müllerian hormone,AMH)水平及卵巢储备功能正常;(3)女方双侧卵巢及子宫无明显异常;(4)女方不孕原因为输卵管因素;(5)男女双方无吸烟、酗酒等不良嗜好;(6)男女双方染色体正常;(7)女方在本中心IVF-ET周期数≤3次。排除标准:(1)女方合并多囊卵巢综合征、免疫性不孕、子宫慢性炎症、盆腔炎、重度宫腔粘连等疾病;(2)男方合并无精子症、重度少精子症或重度弱精子症。
根据WHO《人类精液检查与处理实验室手册》(第5版),本研究界定正常形态精子百分率≥4%为正常。精子DNA碎片化指数采用精子染色质扩散实验(SCD)检测,根据商品化试剂盒说明,精子DNA碎片化指数<25%为正常。按正常形态精子百分率和精子DNA碎片化指数水平,将研究对象分为A组(正常形态精子百分率<4%,精子DNA碎片化指数<25%,403例)、B组(正常形态精子百分率≥4%,精子DNA碎片化指数≥25%,9例)、C组(正常形态精子百分率≥4%,精子DNA碎片化指数<25%,125例)、D组(正常形态精子百分率<4%,精子DNA碎片化指数≥25%,104例)以及A1组(正常形态精子百分率<1%,精子DNA碎片化指数<25%,106例)、D1组(正常形态精子百分率<1%,精子DNA碎片化指数≥25%,60例)。所有入组患者均已签署知情同意书。
1.2方法
1.2.1标本收集 男方在行辅助生殖技术前1个月内,禁欲2~7天,采用手淫法取精。将新鲜精液全部置于无毒取精杯中,1 h内对液化样本进行常规精液分析、精子DNA碎片化指数检测及精子严格形态学判定,按实验室操作流程执行。
1.2.2精子形态学分析 将精液用磷酸盐缓冲生理盐水(PBS)洗涤、离心(500×g,10分钟)制备精子悬液,制片后采用Diff-Quik快速染色试剂盒(深圳博锐德生物科技公司)染色。使用计算机辅助精子质量分析(CASA)系统(北京赛司医疗科技公司)自动采集约200条精子并分类,经有经验且参加室间质评的检验人员复核。严格按照WHO《人类精液检查与处理实验室手册》(第5版)进行精子形态学判定,分析2次,取95%可信区间内均值作为正常形态精子百分率。
1.2.3精子DNA碎片化指数检测 采用精子染色质扩散(SCD)法检测精子DNA碎片化指数,试剂购自深圳博锐德生物科技公司。操作流程:(1)取60 μL待测精液与融化的易熔凝胶充分混匀;(2)在载玻片包被区加入30 μL混合物,盖片置2~8 ℃冰箱5 min凝固;(3)浸入反应液A中反应7 min,再浸入反应液B中反应25 min;(4)蒸馏水洗涤5 min;(5)75%、95%乙醇各脱水2 min;(6)自然干燥后染片。使用CASA系统(北京赛司医疗科技公司)自动采集500条精子,经参加室间质评的检验人员复核计数存在DNA碎片的精子,得出精子DNA碎片化指数值。
1.2.4妊娠结局判定标准 胚胎移植后4周超声见孕囊并有心血管搏动为临床妊娠。所有患者均行卵泡期高孕激素状态下促排卵(progestin-primed ovarian stimulation,PPOS)方案获卵。
1.2.5观察指标 辅助生殖助孕结局包括实验室结局、妊娠结局。(1)实验室结局:受精率、可利用胚胎率、优胚率。受精率=受精数/成熟卵子数×100%,可利用胚胎率=可利用胚胎数/卵裂胚胎数×100%,优胚率=优质胚胎数/正常受精卵裂胚胎数×100%。(2)妊娠结局:临床妊娠率、早期流产率、活产率。临床妊娠率=临床妊娠周期数/移植周期数×100%,早期流产率=早期流产数/临床妊娠数×100%,活产率=活产分娩数/移植周期数×100%。
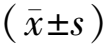
2 结果
2.1一般资料比较 见表1。女方年龄、男方年龄比较差异无统计学意义(P>0.05),但6组间精子活动率、前向运动精子百分率、精子总数、精子DNA碎片化指数、正常形态精子百分率比较差异有统计学意义(P均<0.05)。

表1 6组患者一般资料比较
2.2实验室结局比较 见表2。随着正常形态精子百分率的降低和精子DNA碎片化指数的增高,卵母细胞的受精率显著下降(P<0.05),而胚胎发育情况可利用胚胎率、优胚率比较差异无统计学意义(P>0.05)。

表2 6组患者的实验室结局比较
2.3妊娠结局比较 见表3。6组患者临床妊娠率、早期流产率、活产率比较差异均无统计学意义(P均>0.05)。

表3 6组患者的妊娠结局比较
3 讨论
据报道,不孕不育症已成为全球第三大疾病,影响15%的夫妇,其中男性因素占40%~50%[6]。我国不孕率从2007年的12%上升至2010年的15%,2020年又上升到18%左右[7],约一半源于男性因素[7]。随着辅助生殖技术(ART)的发展,男性因素与ART结局的关系受到越来越多关注。
研究表明精子DNA损伤影响男性生育力及ART结局[8],但单一变量下其与ART结局尚无统一结论。有研究发现精子DNA碎片化指数与流产相关,但与受精率、2PN胚胎形成率、临床妊娠率无关[9];也有研究认为精子DNA碎片化指数增加会显著降低生化妊娠率和临床妊娠率[10]。Oleszczuk等[11]发现精子DNA碎片化指数与优胚率无明显相关,但与流产率正相关、与活产率负相关。
精子形态学分析被认为是评价男性生育力的重要方法,但也有研究发现畸形精子症对IVF-ET结局无显著影响[4]。本研究显示,男方正常形态精子百分率联合精子DNA碎片化指数异常组的受精率显著降低(P<0.05)。既往研究发现正常形态精子百分率<4%会显著增加总受精失败率,但不会影响临床妊娠结局[4]。精子形态缺陷可能影响精子与卵子间相关蛋白和受体的正常表达,导致受精失败[12]。
2019年中华医学会生殖医学分会数据显示,新鲜移植和冷冻移植周期的临床妊娠率分别为51.95%和52.23%[13]。本研究对象为女方年龄≤35岁、移植周期≤3次的患者,临床妊娠率明显高于上述大数据。对男方作单一变量分析,不区分受精方式,正常形态精子百分率联合精子DNA碎片化指数正常组的临床妊娠率略高于异常组,但差异无统计学意义,与既往研究发现不同受精方式对结局无明显影响结论一致[14]。我们认为,密度梯度离心后的上游精液处理可改善正常形态精子总数;女方年龄≤35岁、卵巢储备功能正常,优质成熟卵母细胞可能具有修复精子缺陷的功能。研究显示,低龄卵母细胞ART结局差异不大,但高龄卵母细胞注射来自高DNA碎片化指数精子会发育成质量较差的胚胎,导致着床率、妊娠率降低及流产率升高[15]。
综上所述,对于年龄≤35岁且无自身慢性炎症和疾病的女性患者,男方正常形态精子百分率降低和精子DNA碎片化指数升高对IVF-ET结局的影响不大,预测价值有限。鉴于本研究为单中心、样本量较小,可能存在选择性偏倚,需开展更多高质量、多中心、大样本研究以得出更有说服力的结论。
