早期康复护理在神经内科脑卒中患者中的应用效果
2024-04-22佟仝
佟 仝
(沈阳市第五人民医院神经内二科,辽宁 沈阳 110000)
随着人们生活模式和作息方式的改变, 脑血管疾病患病概率不断提高。 脑卒中是一种脑血管疾病,又叫做中风,也是一种典型的神经系统疾病,病因主要是脑部血液供应出现中断或者循环障碍, 造成一系列脑部疾病的并发。 通常脑卒中患者的年龄多在40 岁以上, 男性发病率高于女性, 患者往往受到死亡、残疾等威胁[1]。 临床症状多表现为运动和感觉障碍,如偏瘫,同侧上下肢、面肌、舌肌功能障碍等[2]。 对于病情较轻的患者,可以通过有效治疗实现恢复;而对于病情较重的患者,一般只能部分恢复。 在治疗过程中,抓住治疗时间,尽早开始治疗并坚持进行,可以提高治疗效果[3]。 因此,给予脑卒中患者早期护理干预非常重要。
在脑卒中患者的治疗过程中, 需要结合患者的病情,保持患者的心理状态平稳,尽力改善和提高其日常基础生活能力,帮助患者更快康复[4]。 因此,根据康复训练计划,实施各项锻炼措施,帮助患者脱离运动功能障碍的困扰,恢复肢体、局部组织的功能性,对缩短治疗时长、减少综合征、减轻患者的家庭负担具有积极作用[5]。 现代康复医学认为,早期开展适当的专项运动、按摩等锻炼可促进患者血液循环通畅,如卧床期体位变换、刺激患处组织可唤醒感知功能,为运动功能恢复奠定基础。 在家人和医护人员的心理支持下,患者不需过度焦虑,配合康复措施,提高康复效果,减轻心理、经济负担[6]。 本研究旨在探讨早期康复护理在神经内科脑卒中患者中的应用效果,现报告如下。
1 临床资料
1.1 一般资料
选取2019 年4 月—2020 年4 月沈阳市第五人民医院收治的160 例脑卒中患者为研究对象, 采用随机数字表法分为常规护理(CE)组和早期康复护理(MG)组各80 例。 CE 组男44 例,女36 例;年龄51~65 岁,平均(42±8.25)岁;疾病类型:脑出血43 例,脑梗死37 例。 左侧偏瘫39 例,右侧偏瘫41 例。 MG 组男38 例,女42 例;年龄49~70 岁,平均(43±7.21)岁,疾病类型:脑出血35 例,脑梗死45 例。 左侧偏瘫33例,右侧偏瘫47 例。 2 组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究符合《赫尔辛基宣言》要求。
(1)纳入标准:经脑部CT 确诊为脑卒中;意识清醒,无昏迷、谵妄症状的患者;已经签署同意书的患者。 (2)排除标准:有心、肝、肾等脏器疾病者;严重脑梗死、大量脑出血、精神病患者;不能够配合完成本次研究的患者、躁动者。
1.2 方法
根据患者病情为其安排床位,调整空调,保持空气流动性和室内卫生环境,为患者输液并建立档案。CE 组给予常规护理,包括生活、药物、营养餐食护理等。MG 组给予早期康复护理。(1)心理疗法。脑卒中属于急性病,患者在突然患病后肢体失去活动能力,生活难以自理,容易出现愤怒、焦虑、急躁不安。 加之该病需要坚持长期治疗, 患者要面临较大的经济压力,长期处于无法正常活动,生活不能自理的状态,容易产生抑郁心理。 因此,治疗期需要给予患者健康心理疏导,医护人员应与患者密切沟通,了解患者病情和心理需求,向患者分享治疗信息与护理方法,帮助患者知晓病情,并形成对该疾病的认识,以及积极配合肢体康复训练对于疾病治愈的重要意义, 从而建立患者战胜疾病的勇气和决心。 其次,护理人员应向患者家属传授脑卒中护理知识, 包括早期康复护理的基本方法、注意事项,家属情绪对患者心理和身体健康的影响。 家属应根据患者心理状态给予适当关心和支持, 共享治疗成功案例, 帮助患者保持积极、向上的心态去配合治疗、对抗疾病。 (2)体位疗法。 ①日常保持患侧侧卧姿势,头略高于足部,使患侧肌肉处于舒张态, 同时使患者健康一侧可以不被束缚, 以便于其自理。 躺卧时注意调整患者患侧肩部,避免肩部受到压迫,胳膊及肘关节伸展,五指分开, 手心朝上放置, 患者健康一侧手臂平置于身体上;患者下肢用枕头垫于健腿处,让膝盖略微向上弯曲,与床面约成30°,保持踝关节基本处于90°。 坐位时,应将患者患侧上肢平放于床面或桌面,保持手指伸直。 患者双腿分开与肩同宽,保持平衡,脚尖朝前,足和小腿呈90°。 ②脑卒中患者基本长期卧床,容易造成肢体体位不适,或者发生褥疮,从而给患者皮肤造成伤害,甚至引发其他疾病。 因此,在护理期间,帮助患者及时做好翻身动作,频次为每2 小时1 次,每次翻身让患侧和健康一侧相互交替躺卧, 避免身体单侧形成压疮。 同时为患者擦洗皮肤,1 次/天,清除皮肤汗渍、死皮等。 (3)运动功能感觉功能刺激训练。①在治疗期患者处于病情不再发展时, 指导协助患者运用健肢在床上移动,带动患肢运动,保持良好的肢体位置,并锻炼髋的控制力、活动力,防止出现痉挛,每天锻炼5 次,每次时间在10 分钟。 待患者接受运动功能训练3 天后, 指导患者尝试进行伸手、屈肘、洗脸等动作,避免出现肌肉萎缩。 ②在患者接受治疗3 天后, 医护人员与家属协助患者进行Bobath握手、桥式运动和翻身训练,同时嘱咐家属应注意患者安全和休息,避免患者跌倒,掌控每次训练时间。根据患者病情协助进行坐起动作, 感受和练习肢体平衡力。 同时按摩患者患肢,刺激患肢的感知力,避免肌肉收缩功能丧失。 ③给予患者手脑协调感知训练,适当对患者进行神经冲动训练。 向患者提问简单的问题,借助彩色纸片、本、表情、手势沟通患者,鼓励患者练习张闭口和发声、说话训练,从拼音到词语到句子,由简到繁循序渐进,逐渐克服语言障碍。 ④给予患者饮食自理训练,对于存在吞咽障碍的患者,可通过流食、半流食对患者施以吞咽功能练习,并注意食物营养均衡搭配,以易消化、高热量为主,保证患者摄入必要营养物质。
1.3 评价指标
(1)2 组患者肢体运动能力。 护理前、 护理2 周后,采用Fugl-Meyer 评估表(FMA)评估2 组患者肢体运动能力。评分共6 级,50 分以下为患侧完全不能运动,患侧肢体无知觉,运动障碍严重;50~84 为可以不能运动,患侧有知觉,运动障碍较明显;85~95 可轻微运动,运动障碍水平居中;96~99 表示可自行运动,但是动作较为迟缓, 障碍水平轻度;100 分完全可以自由运动。 (2)2 组患者自理能力。 护理前、护理2 周后,采用Barthel 指数量表评估2 组患者自理能力。评分共5 级,总分100 分。60 分以上表示能自理;40~60分需辅助;小于40 分表示其必须依赖别人。 (3)2 组患者心理状况。 护理前、护理2 周后,采用焦虑自评量表(SAS)和抑郁自评量表(SDS)评估2 组患者心理状况,SAS 量表总分<50 分为正常,≥50 分为焦虑;SDS 量表总分<53 分为正常,≥53 分为抑郁,分数越高,心理状态越差。(4)2 组患者神经功能。护理前、护理2 周后, 采用美国国立卫生研究院卒中量表(NIHSS)评估患者神经功能。 得分0~42 分,分值越高,神经功能缺损越严重。 (5)2 组患者治疗效果。 ①显效:临床症状有所改善,负面情绪显著减少,肢体运动活动已经基本恢复正常。 ②有效:通过早期康复护理,上述症状有所缓解,负面情绪较少,身体机能较之前有所改善,但仍存在运动障碍。 ③无效:接受治疗及康复护理2 周后,症状几乎无缓解,负面情绪尤为强烈。 总有效率=(显效+有效)/总例数×100%。
1.4 统计学分析
使用SPSS 23.0 统计软件进行数据处理。 符合正态分布的计量资料采用均数±标准差(±s)表示,组内比较采用配对t检验, 组间比较采用独立样本t检验;计数资料用频数和百分率(n,%)表示,组间比较采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 2 组FMA 评分比较
护理前,2 组FMA 评分比较,差异无统计学意义(P>0.05)。 护理2 周后,2 组FMA 评分均高于护理前,且MG 组FMA 评分高于CE 组,差异有统计学意义(P<0.05)。 见表1。
表1 2 组FMA 评分比较(±s,分)
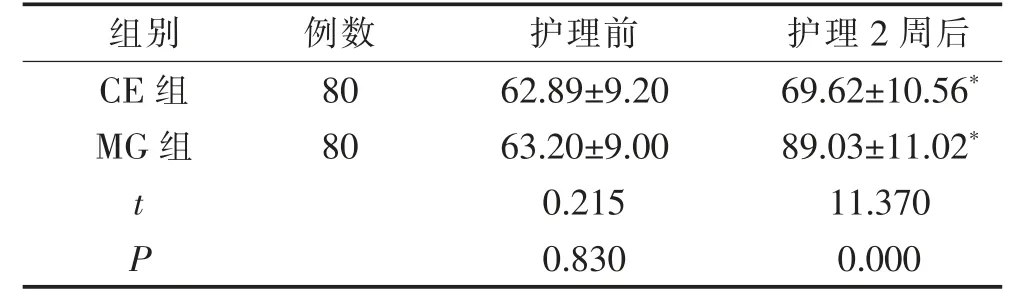
表1 2 组FMA 评分比较(±s,分)
注:与本组护理前比较,*P<0.05。
?
2.2 2 组患者的Barthel 指数评分比较
护理前,2 组Barthel 指数评分比较,差异无统计学意义(P>0.05)。 护理2 周后,2 组Barthel 指数评分均高于护理前, 且MG 组Barthel 指数评分高于CE组,差异有统计学意义(P<0.05)。 见表2。
表2 2 组患者的Barthel 指数评分比较(±s,分)
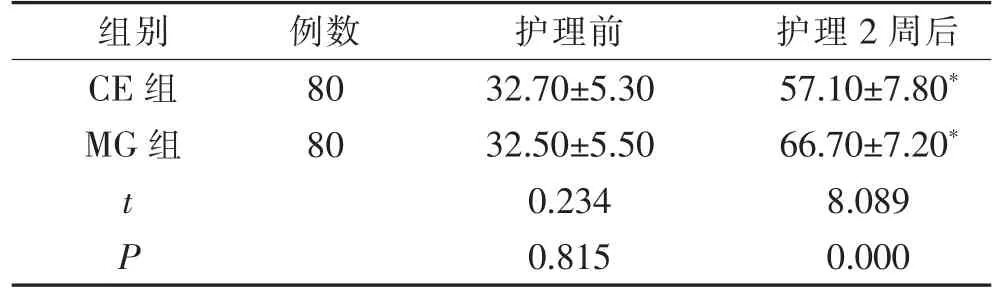
表2 2 组患者的Barthel 指数评分比较(±s,分)
注:与本组护理前比较,*P<0.05。
?
2.3 2 组患者的SAS、SDS 评分比较
护理前,2 组SAS、SDS 评分比较,组间差异无统计学意义(P>0.05)。 护理2 周后,2 组SAS、SDS 评分均低于护理前,且MG 组SAS、SDS 评分低于CE 组,差异有统计学意义(P<0.05)。 见表3。
表3 2 组患者的SAS、SDS 评分比较(±s,分)

表3 2 组患者的SAS、SDS 评分比较(±s,分)
注:与本组护理前比较,*P<0.05。
?
2.4 2 组患者的NIHSS 评分比较
护理前,2 组NIHSS 评分比较,差异无统计学意义(P>0.05)。 护理2 周后,2 组NIHSS 评分均低于护理前,且MG 组NIHSS 评分低于CE 组,差异有统计学意义(P<0.05)。 见表4。
表4 2 组患者的NIHSS 评分比较(±s,分)
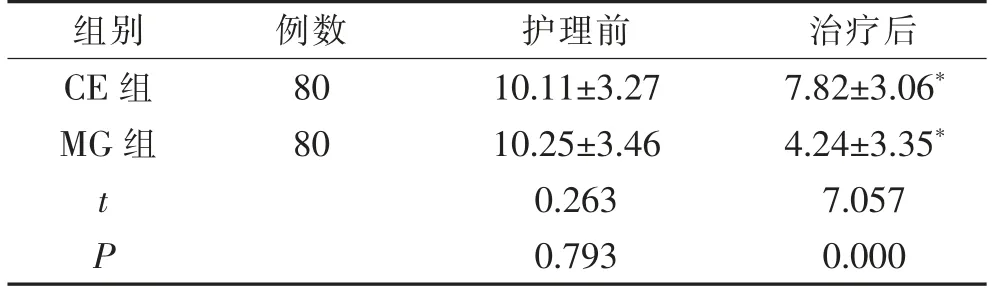
表4 2 组患者的NIHSS 评分比较(±s,分)
注:与本组护理前比较,*P<0.05。
?
2.5 2 组患者的治疗总有效率比较
MG 组治疗总有效率高于CE 组,差异有统计学意义(P<0.05)。 见表5。
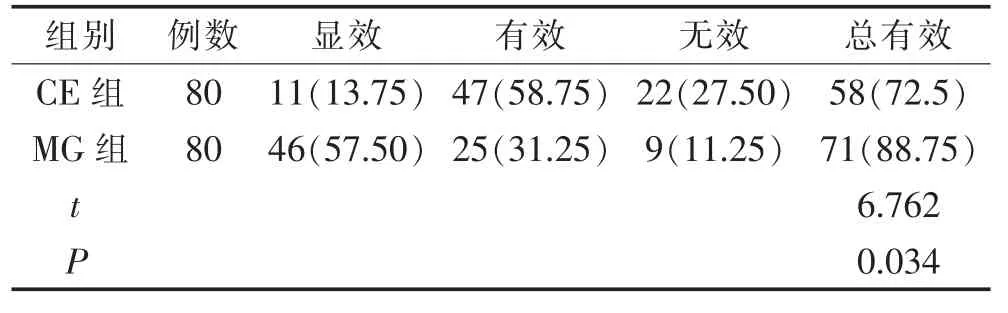
表5 2 组患者的治疗总有效率比较(n,%)
3 讨论
脑卒中一般可分为脑梗死和脑出血两类, 常见于40 岁以上的人群。 脑卒中会导致局部神经功能缺失[7]。 同时,神经功能障碍会导致患者出现排尿障碍、意识不清和感觉障碍。 脑卒中患者治疗时间长,若护理不够全面,易并发多种继发性综合征,增加死亡风险。 临床中,往往通过系统的干预护理来缓解患者的瘫痪程度,如运动障碍和感知障碍等,缓解患者和家属的情绪焦虑, 保障患者治疗期间的饮食健康和营养供给,进而提高治疗效果。
脑卒中患者康复治疗的重点之一是恢复患者的肢体运动功能, 从而让患者具备简单的生活自理能力。 邹盛国等[8]的研究表明,患者的患侧肢体学习、练习的动作可以促进和修复中枢神经系统功能, 并促进神经功能重组[8]。 本研究结果显示,护理2 周后,2组FMA 评分均高于护理前,且MG 组FMA 评分高于CE 组,差异有统计学意义(P<0.05)。说明脑卒中患者的中枢神经系统具备功能重组能力和可塑性。 分析原因,早期康复护理中帮助患者实施的床上训练、桥式运动、 翻身训练和起坐训练等可能增加了皮质脑血流量,促进了中枢神经系统功能的重塑,帮助患者将运动反射形成条件反射。 同时患者体位的合理变化,可以稳定患者心率和血压,避免患者因为长期躺卧产生心理恐慌。 同时医护人员的患侧按摩可以帮助恢复肌肉的张力,恢复和修复神经纤维,调节中枢神经系统的兴奋性, 避免肌肉拉伸功能的消退以及痉挛的产生,从而恢复患者日常活动能力。
一般专业的早期康复护理时间是患者发病初期,根据患者病情发展制定由弱到强的渐进计划,如初期进行简单动作训练,包括单足平衡锻炼,伸手、曲肘训练等,中后期逐渐增加肢体受力能力,包括牵伸性肌肉练习、功能性刺激等,可以阻止同一区域结构性损失,改善认知功能的目的,从而唤醒患者的生活自理意识,并逐渐恢复简单的自理能力。 研究中观察组患者的Barthel 指数更高, 说明对于脑卒中患者来说,吞咽训练、口语发声练习等,发挥了患者的主观能动性,加速了其身心康复的速度,这与近年来新型护理模式的理念、作用以及临床研究结论相一致。
有研究称,对于脑卒中患者来说,若情绪受到刺激很容易并发各种综合征,如脑出血、脑梗死等,对患者的生命威胁极高[9]。 因此,在治疗期间,对患者进行心理教育,保障患者情绪稳定十分关键。 本研究结果显示,护理前,2 组SAS、SDS 评分比较,组间差异无统计学意义(P>0.05)。 护理2 周后,2 组SAS、SDS评分均低于护理前,且MG 组SAS、SDS 评分低于CE组,组间差异有统计学意义(P<0.05)。 这提示早期康复护理中的病情介绍、 治疗方法引导可以让患者不必陷于负面情绪中, 并能够结合一些康复常识配合医护人员积极进行康复训练, 提高治疗的效果。 同时, 医护人员和家属的关心和关注能够及时缓解患者的自卑和焦虑,避免刺激应激事件。 例如在患者吞咽困难时,及时为其提供流食、半流食,避免影响患者的心情进而影响康复进程。 段懿等[10]研究表明,脑卒中患者应该及早治疗并做必要的专业性康复护理,一般最佳康复期是病发后3 个月内,在此期间通过对患者神经功能的修复,让中枢神经被激活,促进患者产生代偿性运动, 生成和恢复肌肉纤维组织承受力[10]。
脑卒中患者应尽早接受治疗并接受必要的专业康复护理。 一般来说,最佳的康复时期是发病后的前3 个月。在这段时间内,通过修复患者的神经功能,可以激活中枢神经,促进代偿性运动的产生,促使肌肉纤维组织生成和恢复其承受力。 本研究结果显示,MG 组治疗总有效率高于CE 组, 差异有统计学意义(P<0.05)。这说明早期康复护理促进了患者脑部组织重组,部分功能被重塑,有利于重建中枢系统神经。
综上所述, 给予脑卒中患者早期康复护理可以有效提高患者肢体运动能力、生活自理能力,改善心理状态,提高临床疗效。 但本研究存在一定局限性,本研究为单中心研究,且样本量较小,因此未来可进行多中心、 更大样本的前瞻性研究进一步验证本研究结果。
