CT 平扫影像学征象对高血压脑出血患者预后的预测价值分析
2024-04-21叶剑秋
汪 越,叶剑秋
(歙县人民医院影像科 安徽 黄山 245200)
高血压脑出血(hypertensive intracerebral hemorrhage,HICH)是自发性脑出血中最常见的类型之一,流行病学调查显示,我国HICH 患病率占所有脑卒中患者的18.8%~30.0%,3 个月再出血率约24.0%,死亡率在20.0%~30.0%间[1]。血肿扩大是HICH 患者早期最常见的并发症,也是导致再出血及死亡的最主要原因,因此明确血肿扩大的病理变化对改善患者的预后有着重要的意义。近年来,CT 在HICH 患者诊断和疗效评估中的应用日渐广泛,大量的研究表明CT 征象能够预测血肿扩大风险,从而指导临床调整防治方案[2-3]。本研究则基于平扫CT 征象构建HICH 患者不良预后的预测模型,旨在提升患者的预后质量。现将具体内容报道如下。
1 资料与方法
1.1 一般资料
选取2020 年8 月—2023 年7 月间歙县人民医院收治的急性HICH 患者78 例作为研究对象,其中男性41 例、女性37 例,年龄39 ~75 岁,平均(62.5±8.4)岁。本研究经医院伦理委员会批准(伦审字:2024-002)。
纳入标准:(1)明确有高血压病史,符合《中国脑出血诊疗指南(2019)》[4]中HICH 诊断标准,经影像学检查确诊为脑出血患者;(2)所有患者发病6 h 内行颅脑CT 平扫检查,24 h 内做颅脑CT 复查;(3)基线血肿<30 mL,经神经外科医师评估无需实施手术治疗者;(4)患者及家属对本研究知情且自愿签署同意书。排除标准:(1)因脑肿瘤、颅内动脉瘤、颅脑创伤引发脑出血患者;(2)检查前使用抗凝剂造成颅内出血者;(3)凝血功能障碍、肝肾器质性损伤者。
1.2 方法
1.2.1 资料收集 自制患者基础资料调查问卷,包括人口学资料(性别、年龄、体质量指数)、糖尿病等信息。
1.2.2 实验室指标检查 空腹状态采集患者外周静脉血液5 mL(分为3 mL+2 mL)进行血清炎性指标和凝血功能指标检测。高敏C-反应蛋白(hs-CRP)采用AU5800 全自动生化分析仪;凝血功能采用德国BEXRM 全自动凝血分析仪检测凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)。
1.2.3 CT 平扫检查 采用西门子SOMATOM Emotion16-slice configuration CT 机或飞利浦Ingenuity Corel28 型64 排CT 机进行检查。管电压120 kV,电流200 mA,重建层厚为1.0 mm,层间距为5.0 mm,矩阵为512×512。患者取仰卧位,以听眦线(外耳道至外眼角连线)为基线向上扫查直至颅脑顶部。将扫查获取的图像上传至工作站并使用标准工具进行处理,结合影像加工和交互系统把相关影像信息经医学数字影像和交互格式保存。
记录患者的基线血肿、血肿部位(基底节、丘脑、脑叶)、CT 征象等。CT 征象判定由2 名资深影像科副主任及以上级别医师盲法审核,对于存在异议的结果则由第3 名影像专业医师协商做出最终判定。(1)黑洞征:相对低密度区圆形/卵圆/棒状(黑洞)包含在高密度内;未与周围组织相连,界线清晰;高低密度区的CT 差值≥28 HU。(2)岛征:主血肿周围有3 个及以上与之分离的独立小血肿,形状为圆形或卵圆;或主血肿周围有4 个及以上小血肿,部分或全部与主血肿相连。(3)漩涡征:高密度区中的等密度区及低密度区的形状多样化,如圆形、条状及不规则形状。(4)混合征:低密度区和高密度区混合,但高密度区不包含低密度区且两者分界线明显,CT 值差超过18 HU。
1.3 预后评估标准
以治疗后3 个月时格拉斯哥结局量表(GOS)[5]评分对患者预后质量进行评价,GOS 评分为1 ~3 分即表示预后不良。GOS 评分:死亡记为1 分,植物人状态记为2 分,重度残疾生活难以自理记为3 分,中度残疾能自理部分生活场景记为4 分,神经功能轻度障碍但对正常生活无较大影响记为5 分。
1.4 统计学方法
采用SPSS 27.0 统计软件处理数据,符合正态分布的计量资料以均数±标准差(± s)表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验。使用Logistic 回归分析构建基于CT 征象的联合预测模型,绘制ROC 曲线评估联合预测的效能。P<0.05 表示差异有统计学意义。
2 结果
2.1 HICH 患者预后情况
78 例患者经保守治疗,随访3 个月后依据GOS 评分标准,1 分患者5 例、2 分患者3 例、3 分患者25 例,预后不良发生率为42.31%;4 分患者31 例、5 分患者14 例,预后良好率为57.69%。
2.2 影响HICH 患者不良预后的单因素分析
根据患者预后质量分为不良预后组与预后良好组两组,对比显示,两组性别比例、年龄、BMI、APTT、PT等差异无统计学意义(P>0.05)。基线血肿体积、血清hs-CRP、糖尿病、CT 平扫征象是HICH 患者不良预后的单因素(P<0.05)。见表1。
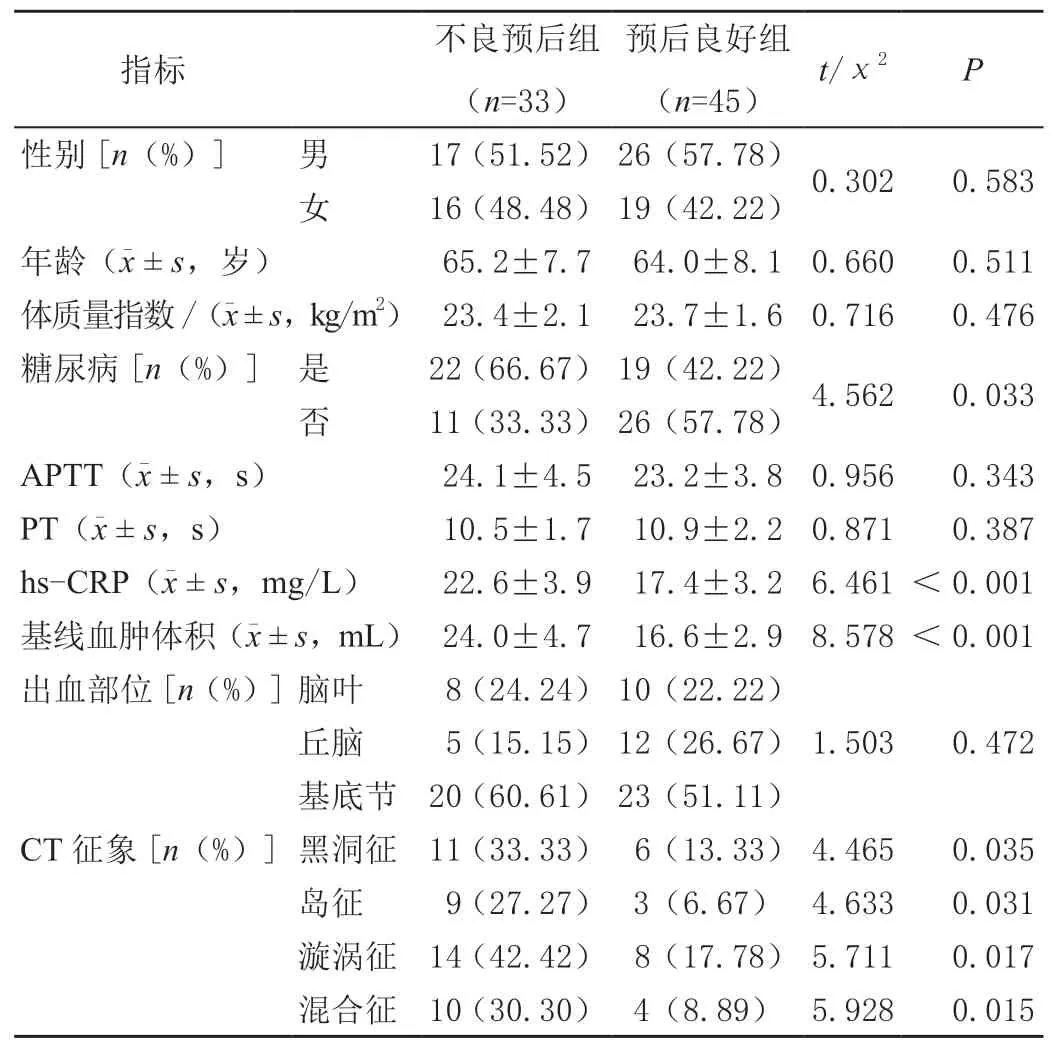
表1 影响HICH 患者不良预后的单因素
2.3 影响HICH 患者不良预后的多因素分析
以随访结束期预后效果为因变量,以CT 平扫征象为自变量进行二元Logistic 回归分析,结果显示黑洞征、岛征、漩涡征及混合征均是影响HICH 患者不良预后的独立危险因素(P<0.05)。见表2。
2.4 CT 平扫征象联合诊断HICH 患者不良预后的效能
以二元Logistic 回归分析显示构建CT 平扫征象联合预测模型,Logit(P)=2.317 黑洞征+2.658 岛征+2.566漩涡征+2.752 混合征+(-7.625)。绘制受试者工作特征(ROC)曲线,结果显示联合预测曲线下面积(AUC)为0.843(0.758 ~0.928),显著优于各单一征象的AUC。诊断效能见图1 和表3。

图1 CT 平扫征象联合诊断的ROC 曲线
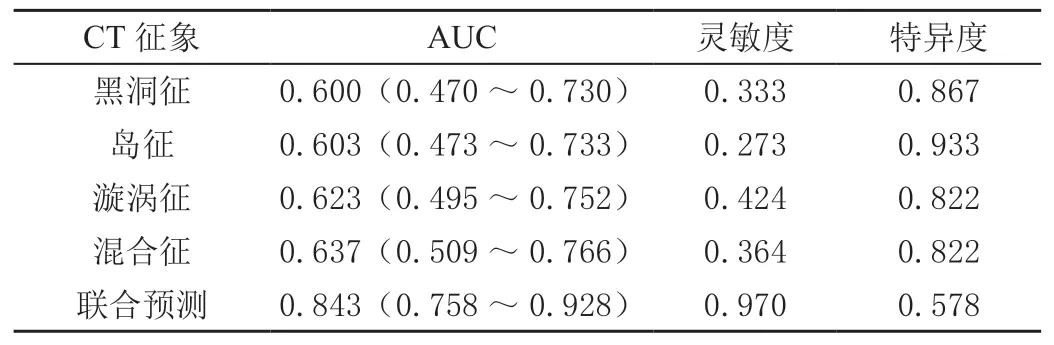
表3 CT 平扫征象联合在HICH 患者预后评估的效能
3 讨论
CTA 是临床诊断HICH 的重要手段,但不适用于对比剂过敏、肾功能不全等患者,无法作为常规手段。近年来,CT 平扫征象在急诊科脑出血患者筛查诊断中的作用日渐凸显,有研究证实CT 平扫征象能够准确预测脑出血患者血肿扩张情况,为临床治疗方案的调整提供参考[6]。血肿扩张是导致HICH 不良预后的影响因素之一,但关于CT 平扫征象与HICH 近期预后的相关性较少,基于此,本研究构建CT 平扫征象预测HICH 预后质量的预模型,旨在为提升患者预后质量提供指导。
调查显示,78 例患者行保守治疗后预后不良发生率为42.31%。根据预后情况将患者分为不良预后组与预后良好组两组,结果显示基线血肿体积、血清hs-CRP、糖尿病、CT 平扫征象存在显著性差异(P<0.05),经Logistic 回归分析显示CT 平扫征象黑洞征、岛征、漩涡征及混合征都是HICH 患者不良预后的独立危险因素(P<0.05)。黑洞征是脑出血患者典型的CT 征象,表示高密度和低密度病灶同时存在。有研究表示,黑洞征与出血时间不同有关,低密度区表示出血时间短尚处于流动状态,出血时间较长已出现血液凝固则表现为高密度影像表现,因此黑洞征能够反映血肿处于中间状态,与CTA 检查中的“点征”非常类似,目前多被用于脑出血患者血肿扩大预测评估中[7]。岛征脑血肿CT 检查的新型影像学征象,其特征是主血肿邻近存在多灶性小出血[8]。目前,岛征已逐渐成为脑出血患者血肿形态的量化指标,从而帮助临床精确区分血肿的形态特征。有临床研究认为,岛征可能是因为血管破裂所致,血肿在逐渐扩大的过程中会牵连邻近小动脉血管遭受损伤,最终形成血肿周围呈现海岛样小血肿。近年来,随着人们研究的深入,岛征不仅可以为脑出血患者“靶向”治疗提供参考,也可以作为预后质量的潜在评估指标。王丹丹等[9]研究发现黑洞征是自发性脑出血患者血肿扩张的独立危险因素,联合岛征能够提升血肿扩张的早期预测效能。漩涡征在CT 平扫影像中呈现为一种类似于漩涡或涡流的形状,多是由于血液在脑室系统或脑实质特定部位,可以帮助医生定位脑出血及损伤位置。混合征与黑洞征都是从血肿内高/低密度区CT 差值进行判断,不同点在于前者高低密度区CT 差值不超过18 HU 且高低密度区没有明显的界线。宋杨君[10]的研究表示混合征与急性脑出血后血肿扩张存在密切相关性,因此可以作为血肿扩张的潜在预测因子。本研究基于CT 平扫征象构建HICH 患者预后质量预测模型,分析显示联合预测模型ROC 曲线下面积明显高于单一CT 征象,预测敏感度高于4 项单一CT 征象,预测特异度高于黑洞征、漩涡征和混合征,提示基于CT 平扫影像学征象构建的联合预测模型可以更好地评估HICH 的预后质量。
综上所述,黑洞征、岛征、漩涡征及混合征均可作为HICH 患者预后质量的预测指标,4 种征象联合诊断能够提升预测效能,可以更准确地筛选预后不良高风险患者,为临床后续治疗提供指导。
