术前血清IL-17A、SUA 及修正衰弱指数与妇科肿瘤患者腹腔镜术后谵妄的关系
2024-04-07马永旺袁蕾时建林
马永旺 袁蕾 时建林
术后谵妄(Postoperative delirium,POD)是一种急性认知功能障碍疾病,是中枢神经系统严重的术后并发症。POD 患者伴随注意力下降认知功能障碍,睡眠-觉醒周期障碍,意识状态随时间波动性反复或急性下降的水平改变,导致患者大脑功能失调及长期的认知能力下降,严重影响患者术后转归,延长患者住院时间,增加患者医疗费用,甚至造成患者永久性的脑损伤、自主能力丧失、死亡率升高[1]。POD 临床发生率为15%~23%,高风险手术及老年人群体甚至达到50%~60%[2]。POD通常是可逆的,及早发现并治疗潜在病因可以有效减轻脑神经损伤,减少并发症,改善患者预后。白细胞介素17(Interleukin-17,IL-17)是由T 辅助细胞特异性分泌的促炎因子,参于多种肿瘤的发生并在中枢神经系统疾病中起重要作用,血清尿酸(Serum uric acid,SUA)与多种血管疾病有关,高尿酸血症会引起脑缺血进而引起认知功能障碍[3]。衰弱是由于疾病损伤或多系统器官退行性变化引起生理功能下降,应激状态可能引起患者脑功能障碍引发谵妄。本研究探讨术前血清IL-17A、SUA 及修正衰弱指数与妇科肿瘤患者腹腔镜术后谵妄的关系,现报道如下。
1 资料与方法
1.1 一般资料
选取2021 年5 月至2023 年5 月石家庄市妇幼保健院择期全麻下行腹腔镜妇科肿瘤切除术患者148 例为研究对象,年龄平均(42.37±3.61)岁,病程平均(3.16±0.86)年,其中卵巢癌53 例、子宫内膜癌26 例、子宫颈癌62 例、其他7 例。纳入标准:①符合《临床肿瘤妇科学》中妇科肿瘤相关诊断标准[4],经影像学、病理学、实验室指标检测等明确诊断为妇科肿瘤,择期进行行全麻腹腔镜手术;②美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级[5]为Ⅰ~Ⅲ级;③近3 个月内无脑外科手术史;④沟通能力正常,意识清醒,无认知功能障碍,无精神疾病史;⑤患者及家属知情并签署知情同意书。排除标准:①合并严重的心脑血管疾病,重要器官功能障碍;②合并其他恶性肿瘤、血液系统急病、感染性疾病、免疫系统疾病;③近1 个月内接受抗菌、抗感染治疗;④酗酒,镇静、镇痛药物滥用者。本研究经本院本院伦理委员会审核批准。
1.2 方法
1.2.1 麻醉方法
患者入室后常规面罩吸氧开放静脉通道,监测患者生命体征。静脉注射丙泊酚1~2.0 mg/kg、咪达唑仑0.05 mg/kg、舒芬太尼0.5 μg/kg、顺式阿曲库铵0.15 mg/kg,进行麻醉诱导。患者肌肉松弛后进行双腔支气管插管后机械通气(潮气量6~8 mL/kg,呼吸频率10~14 次/分,呼吸比1∶2)。术中维持麻醉以丙泊酚4~6 mg/(kg·h)、瑞芬太尼0.3~0.6 μg/(kg·min)持续泵注。麻醉师根据患者生命体征及临床经验调整药物使用。维持Narcotrend指数为40~60。术后给予胃复安10.0 mg 预防呕吐,按需给予阿托品与新斯的明行肌松的拮抗处理,患者清醒后拔管,送回病房。
1.2.2 分组方法
术后1~3 d 采用意识模糊评估量表(the confusion assessment method,CAM)、3D-CAM 谵妄量表(Chinese Version of 3-minute Diagnostic Confusion Assessment Method,3D-CAM)评估患者术后谵妄情况[6]。诊断标准[7]:①意识状态的急性发作和病情波动;②注意力不集中;③思维无序;④意识清晰度改变。符合①和②条目,且符合③或④其中一条及以上,则诊断为术后谵妄(Postoperative delirium,POD),不符合以上条件则为非术后谵妄(Non-postoperative delirium,NPOD),本研究148 例患者中诊断为POD 45 例,NPOD 103 例。
1.2.3 血清指标检测
术前患者清晨空腹采集静脉血5 mL,以转速3 500 r/min,离心半径10 cm,离心10 min,取上清。采用酶联免疫吸附法检测白细胞介素-17A(Interleukin17A,IL-17A)水平,试剂盒购自深圳赛尔玛生物技术有限公司。采用日立7 600-110型全自动生化测定仪测定血清尿酸(Serum uric acid,SUA)。
1.2.4 修正衰弱指数采用修正衰弱指数量表(Modifi frailty index,mFI)及巴氏指数量表(Barthel,BI)综合评估[8]
mFI 包括:①非独立功能或活动状态、②糖尿病史等11 个项目,BI 评分≤60 分则判断为mFI 项目①阳性,mFI 阳性项目总数/总项目数,为mFI 量表评分。
1.3 统计学方法
采用SPSS 23.0 对数据进行统计分析。计量资料以()表示,进行t检验,计数资料用n(%)表示,进行χ2检验,多因素使用Logistic 回归分析分析影响患者术后谵妄的独立影响因素,并采用受试者工作特征(ROC)曲线分析外周血IL-17A、SUA 及修正衰弱指数对妇科肿瘤患者腹腔镜术后谵妄的诊断效能,P<0.05 为差异有统计学意义。
2 结果
2.1 影响妇科肿瘤患者腹腔镜术后谵妄单因素分析
POD 组年龄、苏醒时间、IL-17A、SUA、修正衰弱指数水平较NPOD 高,清蛋白水平较NPOD 高低(P<0.05)。见表1。
表1 影响妇科肿瘤患者腹腔镜术后谵妄单因素分析[(),n(%)]Table 1 Analysis of single factors affecting delirium in gynecological tumor patients after laparoscopic surgery[(),n(%)]
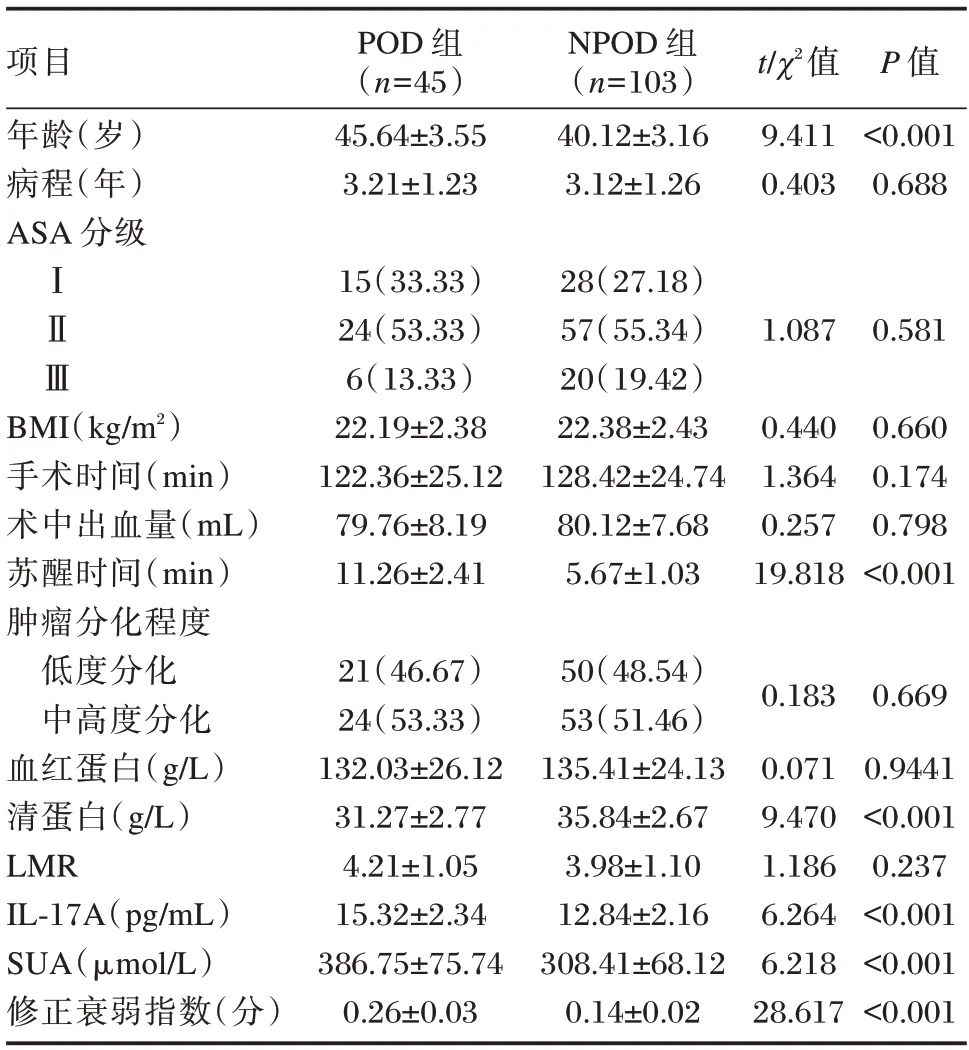
表1 影响妇科肿瘤患者腹腔镜术后谵妄单因素分析[(),n(%)]Table 1 Analysis of single factors affecting delirium in gynecological tumor patients after laparoscopic surgery[(),n(%)]
2.2 影响妇科肿瘤患者腹腔镜术后谵妄多因素分析
以术后谵妄为因变量,以单因素分析具有统计学意义的因素为自变量行Logistic 多因素回归分析,年龄、苏醒时间、IL-17A、SUA、修正衰弱指数为术后谵妄的危险因素,清蛋白为术后谵妄的保护因素(P<0.05)。见表2。
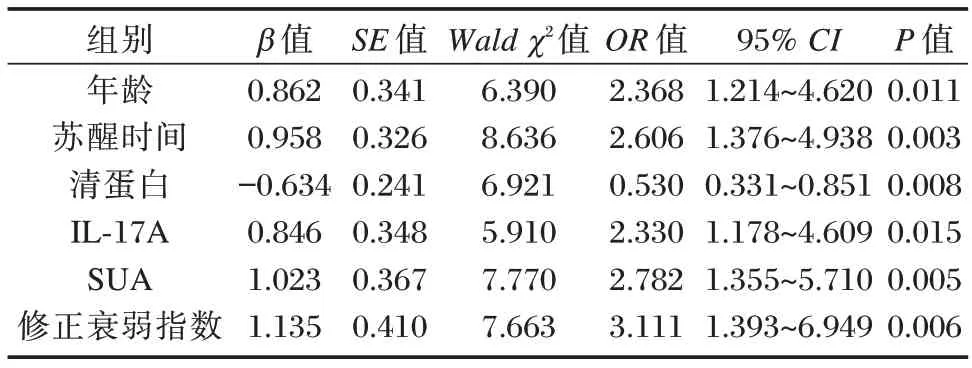
表2 影响妇科肿瘤患者腹腔镜术后谵妄多因素分析Table 2 Analysis of multiple factors affecting delirium after laparoscopic surgery in patients with gynecological tumors
2.3 IL-17A、SUA 及修正衰弱指数对妇科肿瘤患者腹腔镜术后谵妄的预测效能
ROC 曲线结果显示,IL-17A、SUA 及修正衰弱指数对妇科肿瘤患者腹腔镜术后谵妄具有良好的预测效能,三者单独及联合预测AUC 分别为0.845、0.835、0.876、0.933(P<0.05)。见表3、图1。

图1 ROC 曲线Figure 1 ROC curve
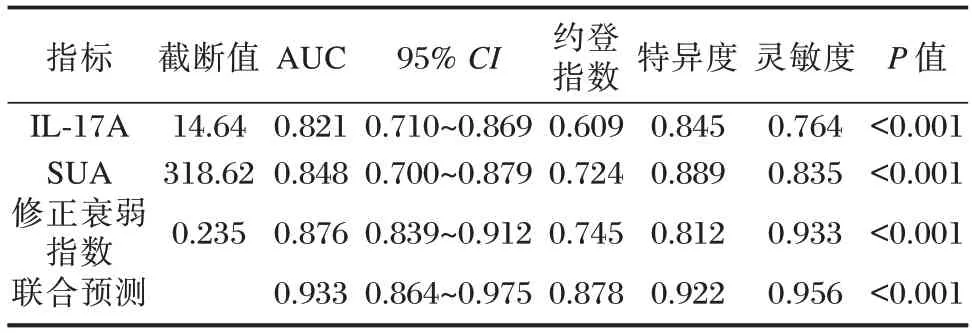
表3 IL-17A、SUA 及修正衰弱指数对妇科肿瘤患者腹腔镜术后谵妄的预测效能Table 3 Efficacy of IL-17A,SUA and modified frailties index in predicting delirium after laparoscopic surgery in patients with gynecological tumors
3 讨论
腹腔镜因其微创化及良好的应用效果在妇科肿瘤的治疗中发挥越来越重要的作用,但因患者人群及疾病过程的复杂性,以及手术操作、药物、疼痛、麻醉、代谢、原发神经系统疾病等多种因素,影响了POD 的发生及发展[9]。POD 致病因素及发展过程尚不明确,部分学者研究指出,POD 的发病机制可能与氧化应激、血脑屏障损伤及中枢神经系统炎症有关。手术会导致无菌创伤,细胞损伤等相关分子模式的内源性因素,多种促炎介质释放增加,引起创伤性脑损伤及认知功能障碍[10]。术中吸入性麻醉剂和阿片类药物被认为是POD 的危险因素,吸入异氟烷麻醉会增加血脑屏障通透性增加POD 发生率[11]。POD 的通常发生在术后7 d 内,多数患者集中在术后1~3 d。POD 患者出现急剧的认知功能下降,然而仅部分患者在短时内恢复到正常的认知水平,大部分患者出现了长期的认知功能下降及损伤[12]。因此提高对POD 筛查的警惕性及积极性,早期识别并及时干预对改善患者预后,提高患者生存质量具有重要作用。
本研究结果显示IL-17A 与神经炎症及认知功能有密切的关系,妇科肿瘤患者机体长期处于炎症及应激状态,脑膜γδ T 细胞产生IL-17A 抑制兴奋性突触谷氨酸能活性,造成神经突触可塑性损伤,影响患者短期记忆及认知功能[13]。IL-17A 可以诱导小胶质细胞活化,上调小胶质细胞中TNF-α和IL-6 的表达,诱发全身性炎症及神经炎症。小胶质细胞激活已被证实在神经退行性疾病和认知障碍中起关键作用。活化的小胶质细胞破坏了中间神经元及诱导多能干细胞的代谢,引起代谢功能障碍导致神经元功能受损[14]。因此妇科肿瘤患者血清IL-17A 水平升高诱发神经炎症引起神经代谢功能障碍从而导致患者认知功能障碍,引起POD,与肖亚芹等研究相符[15]。大量研究阐明了SUA 在神经系统中的作用,SUA 通过激活下丘脑中的NF-κB 通路引起海马体炎症,并且直接穿过血脑屏障诱导炎症及促炎因子表达,最终导致认知障碍。SUA 具有强大的促氧化作用,SUA 水平升高引起机体氧化与抗氧化平衡失调,加剧机体氧化应激反应,从而增强神经元中微管稳定蛋白tau 蛋白诱导的神经退行性变化[16]。高SUA 被认为与缺血性卒中和出血性卒中的风险增加有关,血清尿酸/血清肌酐比值增加可导致血管内皮细胞衰老和凋亡,增加血管损伤的风险,SUA 的血管效应会增加血脑屏障损伤风险,并通过诱导神经炎症及促氧化作用造成认知障碍及神经退行性变化,血清SUA 水平升高会增加POD 风险[17]。
综上所述,IL-17A、SUA、修正衰弱指数在POD 患者中水平升高,三者联合检测对妇科肿瘤患者腹腔镜POD 具有较高的预测价值,可为此类患者POD 早期诊断及治疗提供参考和依据。本研究尚存在一定局限于不足,因不同类型的妇科肿瘤发生率不同,纳入病例数相差较大,仍缺乏对不同类型肿瘤POD 发生情况的统计及相关指标的比较。
