对比腹腔镜阑尾切除术与开腹阑尾切除术治疗根部穿孔性阑尾炎患者的效果
2024-04-02黄东亮
黄东亮


【摘要】 目的 探讨根部穿孔性阑尾炎患者采用腹腔镜与开腹阑尾切除术的效果对比。方法 选取2019年5月—2021年4月在南京长江医院接受治疗的86例根部穿孔性阑尾炎患者,根据手术方式的不同分为观察组和对照组,每组43例。观察组采用腹腔镜阑尾切除术治疗,对照组采用开腹阑尾切除术治疗。对比2组临床指标、炎症因子水平、氧化应激指标和并发症发生情况。结果 观察组手术时间长于对照组,术后排气时间、术后下床时间、住院时间均短于对照组,术后24 h视觉模拟评分(visual analogus scale,VAS)法评分低于对照组(P<0.05);2组术后C-反应蛋白(C-reactive protein,CRP)、肿瘤坏死因子-ɑ(tamour necrosis factor-α,TNF-ɑ)、白细胞介素-6(interleukin-6,IL-6)水平升高,但观察组水平低于对照组(P<0.05);2组术后超氧化物歧化酶(superoxide dismutase,SOD)水平下降,丙二醛(malondialdehyde,MDA)水平提高(P<0.05),但与对照组相比,观察组SOD水平更高,MDA水平更低(P<0.05)。观察组术后并发症发生率低于对照组(4.65%<18.60%)(P<0.05)。结论 根部穿孔性阑尾炎患者应用腹腔镜阑尾切除术治疗能够缩短术后恢复时间,减轻患者术后疼痛感,且可减轻氧化应激反应,降低炎癥因子水平,减小并发症发生风险。
【关键词】 腹腔镜阑尾切除术;开腹阑尾切除术;根部穿孔性阑尾炎;炎症因子;氧化应激;并发症
文章编号:1672-1721(2024)07-0045-03 文献标志码:A 中国图书分类号:R615
急性阑尾炎是临床常见急腹症,阑尾管腔因淋巴细胞增生、粪石、异物、炎症狭窄等因素导致阻塞而发生感染是引发该病的主要原因,以腹痛为典型症状。根部穿孔性阑尾炎属于阑尾炎的一种严重类型,若不能得到有效治疗,容易危及生命,需及时进行手术处理[1]。开腹阑尾切除术是临床常用的治疗手段,疾病治疗效果较好,可有效改善临床症状,但术后恢复时间较长[2]。随着医疗技术的发展,腹腔镜阑尾切除术被逐渐应用于临床中。因腹腔镜阑尾切除术具有创伤小、术后恢复快等特点,在根部穿孔性阑尾炎治疗中的应用越来越广泛[3]。本研究选取2019年5月—2021年4月在南京长江医院接受治疗的86例根部穿孔性阑尾炎患者,探讨采用腹腔镜与开腹阑尾切除术的效果对比,报告如下。
1 资料与方法
1.1 一般资料
选取2019年5月—2021年4月南京长江医院收治的根部穿孔性阑尾炎患者86例,根据手术方法的不同将患者分为行腹腔镜阑尾切除术的观察组与行开腹阑尾切除术的对照组,每组43例。对照组男性25例,女性18例;年龄19~74岁,平均(38.01±9.89)岁;病程8~28 h,平均(18.54±3.51)h。观察组男性27例,女性16例;年龄20~75岁,平均(37.71±10.35)岁;病程10~29 h,平均(19.03±3.69)h。2组基线资料对比差异无统计学意义(P>0.05)。本研究经医院医学伦理委员会审批,患者及其家属知情并签署知情同意书。
纳入标准:具有急性阑尾炎体征与典型症状,且经影像学检查确诊;符合手术指征;经手术确诊为根部穿孔性阑尾炎;年龄≥18周岁;患者意识清晰。
排除标准:存在凝血功能异常、精神异常者;重要器官功能异常者;15 d内存在免疫抑制剂使用史者;合并血液或免疫系统者;哺乳或妊娠期妇女。
1.2 干预方法
对照组实施开腹阑尾切除术。麻醉后将患者置于平卧位,找到阑尾麦氏点(肚脐与右侧髂前上棘连线中外1/3相交位置),行麦氏切口,将皮肤逐层切开,确保手术视野开阔,找到盲肠,沿顶端找到阑尾,之后进行探查;将阑尾系膜至根部离断,使用丝线对阑尾动脉进行结扎,沿根部穿孔处对阑尾进行离断;将碘伏稀释后擦拭阑尾残端,荷包缝合阑尾根部,对残端进行结扎后缝埋;清理盆腔渗液,根据患者病情选择是否清洗腹腔或留置引流管,若无活动性出血点则关腹对切口进行逐层缝合。
观察组实施腹腔镜阑尾切除术。麻醉后于脐上做1 cm弧形切口,置入气腹针,建立气腹环境,当压力达到14 mmHg(1 mmHg=0.133 kPa)左右时停止充入二氧化碳气体;将气腹针取出后使用10 mm套管针穿刺,放入腹腔镜,探查腹腔环境;分别在麦氏点、耻骨联合上方使用套管针穿刺,分别刺入10 mm、5 mm套管针,置入抓钳与分离器钳;将患者向左侧倾斜,保持头高脚低,抓取阑尾,将阑尾系膜分离,电凝阑尾根部后结扎,离断阑尾后处理残端;经套管取出阑尾,使用质量分数为0.9%的氯化钠注射液反复冲洗腹腔,若存在严重感染则留置引流管,检查无活动性出血后将腹腔镜与套管针取出,解除气腹环境,缝合切口。2组术后均给予常规抗感染治疗。
1.3 观察指标
(1)临床指标。对比2组临床指标,包括手术时间、术后排气时间、术后下床时间、住院时间,术后VAS评分。术后24 h采用VAS评估患者疼痛程度,分值0~10分,得分与疼痛程度成正比。(2)炎症因子水平。分别于术前、术后48 h采集2组患者4 mL空腹肘静脉血,使用酶联免疫吸附法测定CRP、TNF-ɑ、IL-6水平。(3)氧化应激指标。于术前、术后48 h采集患者4 mL空腹肘静脉血,分别应用硫代巴比妥比色法、黄嘌呤氧化酶法测定MDA、SOD水平。(4)对比2组并发生发生情况,包括术后出血、感染、肠梗阻等。
1.4 统计学方法
采用SPSS 25.0统计学软件分析数据,计数资料以百分比表示,行χ2检验;计量资料以x±s表示,行t检验,P<0.05为差异有统计学意义。
2 结果
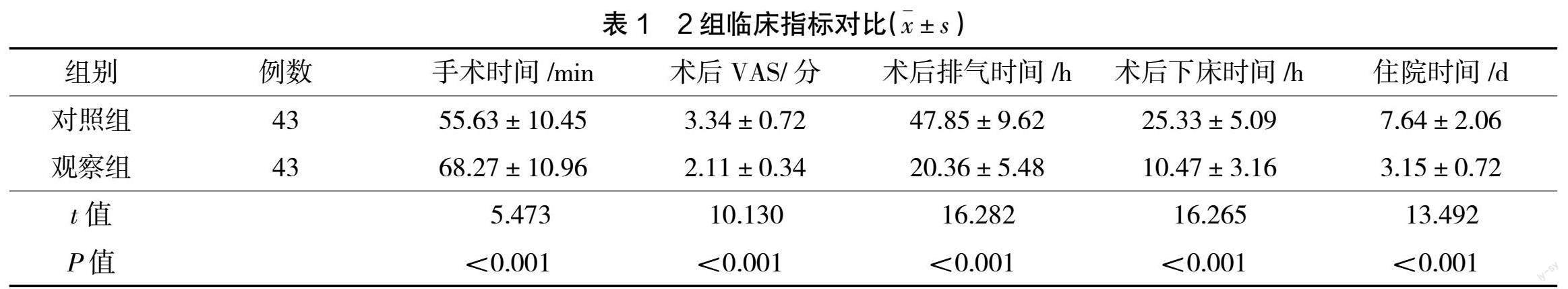
2.1 2组临床指标对比
观察组手术时间长于对照组,术后排气时间、术后下床时间、住院时间均短于对照组,术后24 h VAS评分低于对照组(P<0.05),见表1。
2.2 2组炎症因子水平对比
2组术前炎症因子水平比较差异无统计学意义(P>0.05),术后CRP、TNF-ɑ、IL-6水平升高,但与对照组比较,观察组水平更低(P<0.05),见表2。
2.3 2组氧化应激指标对比
2组术前SOD、MAD水平差異无统计学意义(P>
0.05),术后SOD水平下降,MDA水平提高(P<0.05),但与对照组相比,观察组SOD水平更高,MDA水平更低(P<0.05),见表3。
2.4 2组并发症发生情况对比
与对照组相比,观察组并发症发生率更低(P<0.05),见表4。
3 讨论
阑尾位于盲肠末端,内部含有大量细菌,一旦扭曲则会对血液供给造成不利影响,使细菌侵入,从而出现炎症反应[4]。急性阑尾炎是一种外科常见病,发病率较高,以转移性右下腹疼痛为典型症状,根据病理症状可分为非复杂性阑尾炎和复杂性阑尾炎2种类型。在疾病发生早期,前者可使用抗生素进行治疗,若症状缓解,则可避免手术,但存在较高复发风险,根部穿孔性阑尾炎属于复杂性阑尾炎范畴,患者需及时进行手术治疗[5]。
开腹阑尾切除术最早于1894年被提出,并逐渐成为治疗急性阑尾炎的主要方式。但这一方式在取得较好疗效的同时,因创伤较大,术后感染发生风险增加,会对患者术后恢复造成不利影响[6]。随着腹腔镜技术的扩展应用,相比传统的外科开腹手术,腹腔镜手术作为一种新型手术方式,术中视野清晰,切口较小,术后愈合较快,能在一定程度上减小感染发生风险,因此,近年来得到越来越多医生和患者的青睐[7]。本研究中,观察组手术时间长于对照组,术后排气时间、术后下床时间、住院时间均短于对照组,术后24 h VAS评分低于对照组(P<0.05),提示腹腔镜阑尾切除术能缩短患者术后恢复时间,减轻患者术后疼痛感。究其原因,腹腔镜术能缩小创伤面积,减少出血,减轻患者疼痛程度,缩短住院时间。
炎症反应是影响患者术后康复的一项重要因素,IL-6主要由B淋巴细胞产生,属于细胞因子的一种,在抗感染方面发挥着重要作用,能够增加炎症因子的释放,是衡量炎症反应的一项重要指标。CRP是一种急性反应蛋白,当机体发生损伤时,其水平异常升高。此外,CRP能够使炎症介质水平升高,进一步加重炎症反应。TNF-α是一种促炎细胞因子,主要由巨噬细胞产生,在机体免疫中发挥着重要作用,其水平异常升高可加重机体内炎症反应。手术必然会造成机体创伤,上述炎症因子水平也必然会升高,但是对机体创伤的严重程度不同,炎症因子升高的水平也不同[8]。本研究中,术后2组CRP、TNF-ɑ、IL-6水平高于术前,但观察组各指标水平较对照组更低(P<0.05),提示腹腔镜阑尾切除术能够减轻机体内炎症反应,对炎症因子水平影响较小。究其原因,患者机体内炎症反应是由手术创伤所引起,腹腔镜在一定程度上能够减小术中创伤,进而减轻患者机体炎症反应[9]。
氧化应激是影响患者术后康复的重要原因之一,机体在手术的刺激下产生大量自由基,从而使细胞出现病理反应,发生氧化应激,对自身免疫功能起到抑制作用,不利于患者术后康复[10]。SOD是一种活性物质,也是人体防御系统的重要组成部分,它能够有效清除自由基,防止过氧化,减轻细胞损伤。MDA是脂肪氧化的产物,同时也是氧化应激的标志物,可对机体内自由基水平进行能动反映,其水平与细胞损伤呈正相关[11]。本研究中,2组术后SOD水平下降,但观察组水平较对照组更高(P<0.05);MDA水平提高,但观察组水平较对照组更低(P<0.05),提示腹腔镜阑尾切除术能够减轻氧化应激,其原因可能为腹腔镜手术减轻机体创伤,因此细胞产生自由基较少,MDA水平较低,从而消耗了更少的SOD,更有利于患者康复。
既往研究结果显示,开腹阑尾切除术后患者存在较高的并发症发生风险,应注意及时监测并予以相应的干预[12]。本研究中,观察组并发症发生率为4.65%,低于对照组的18.60%(P<0.05)。究其原因,传统开腹手术中将组织器官拖拽出体外,在一定程度上增加了渗出物对手术切口的污染。此外,根部穿孔性阑尾炎患者在开腹手术中容易遗漏积液,从而导致术后并发症的出现,而腹腔镜的应用能够避免病灶部位与切口的接触和炎症物质的残留,有效减少并发症的发生。
综上所述,腹腔镜阑尾切除术在根部穿孔性阑尾炎患者中的应用能够缩短术后恢复时间,减轻患者术后疼痛感,且能够减轻氧化应激指标,降低炎症反应,减少并发症,从而促进患者快速康复,可推广使用。
参考文献
[1] 樊强,施丹丽,王守练,等.腹腔镜阑尾切除术治疗急性穿孔性阑尾炎的临床疗效分析及经验体会[J].中国普外基础与临床杂志,
(下转第60页)
(上接第47页)
2019,26(4):480-483.
[2] 佟涛.腹腔镜与开腹阑尾切除术治疗穿孔性阑尾炎患者的疗效比较[J].医疗装备,2019,32(18):105-106.
[3] 郭建康.腹腔镜与开腹阑尾切除术在急性穿孔性阑尾炎治疗中的疗效分析[J].当代医学,2021,27(12):147-148.
[4] 邹来宾,何天,陈亮,等.腹腔镜与开腹阑尾切除术治疗根部坏疽穿孔性阑尾炎临床分析[J].临床外科杂志,2020,28(12):1147-1149.
[5] 王刚.根部坏疽穿孔性阑尾炎腹腔镜与开腹阑尾切除术的临床对比研究[J].河南外科学杂志,2020,26(4):76-77.
[6] 宋凯,李贺.腹腔镜阑尾切除术与开腹阑尾切除术治疗根部穿孔性阑尾炎的疗效对比[J].当代医学,2020,26(7):78-80.
[7] 谭华勇,刘焱伟,付应峰,等.腹腔镜手术治疗根部坏疽穿孔性阑尾炎疗效分析[J].临床外科杂志,2020,28(6):570-571.
[8] 车勇,多丽丽.腹腔镜与开腹阑尾切除术治疗穿孔性阑尾炎的临床疗效对比分析[J].中国医疗器械信息,2019,25(12):32-33.
[9] 张增岭,朱乃海.腹腔镜与开腹阑尾切除术在急性穿孔性阑尾炎治疗中的疗效分析[J].当代医学,2020,26(31):33-35.
[10] 孙国宁.腹腔镜手术与开腹手术治疗急性化脓性阑尾炎患者的效果比较[J].中国民康医学,2020,32(10):30-32.
[11] 朱峰,李扬,方正.穿孔性阑尾炎患者不同术式围术期的氧化应激与炎性因子影响[J].实验与检验医学,2021,39(5):1182-1184.
[12] 黄河,陈运佑,陈茂松.微创手术对穿孔性阑尾炎患者氧化应激反应与血清炎性因子的影响[J].湖南师范大学学报(医学版),2019,16(2):148-150.
(编辑:许 琪)
