早期高压氧联合正中神经电刺激治疗重型颅脑损伤的疗效及对患者血流动力学、昏迷程度和神经功能的影响
2024-04-01舒能媛王实朴
兰 东,李 乐,舒能媛,王实朴,王 萍
(西部战区总医院急诊医学科,四川 成都 610083)
重型颅脑损伤是一种较为常见的神经外科危急重症,其多因头部受到暴力打击、高速冲撞等外力作用,导致颅骨骨折、脑挫裂伤及颅内血肿等颅脑组织严重损伤,具有病情严重复杂及致死率高、致残率高等特点,临床上常表现为恶心、呕吐、头痛、意识障碍、昏迷不醒、生命体征紊乱等症状[1-3]。有研究显示,重型颅脑损伤的病死率高达 30%以上,预后不良高达50%,这给患者的心理及健康带来极大影响,也给家庭造成沉重的经济负担[4-5]。高压氧是一种将患者置于高压环境中吸入高浓度氧或纯氧的治疗手段,现已广泛应用于重型颅脑损伤的治疗中。有研究证实,高压氧可有效改善颅内缺氧状况,减轻脑水肿,还可以有效改善脑部微循环,促进血管收缩,降低血流量,在促进神经再生方面也呈现出良好的治疗优势[6-7]。正中神经电刺激不仅是一种利用低频电流刺激正中神经来达到治疗颅脑损伤的物理疗法。有研究显示,正中神经电刺激不仅可以诱导神经的自身修复,还可以有效改善脑功能部位的血流灌注,对重型颅脑损伤昏迷患者具有良好的促醒作用[8]。但目前临床上关于二者联合治疗重型颅脑损伤的相关研究较少,基于此,本研究探讨早期高压氧联合正中神经电刺激治疗重型颅脑损伤的疗效及对患者血流动力学、昏迷程度、神经功能的影响,现将结果报道如下。
1 资料与方法
1.1 一般资料
选择2020年3月至2021年10月西部战区总医院收治的78例重型颅脑损伤患者为研究对象,采用随机数字表法将患者分为对照组和观察组,每组39例。病例纳入标准:(1)符合重型颅脑损伤相关诊断标准[9];(2)格拉斯哥昏迷指数(Glasgow coma scale,GCS)评分4~8分;(3)入院前未服用可能会影响本次研究结果的药物;(4)已进行去骨瓣减压术治疗。排除标准:(1)患有恶性肿瘤及心、肝、肾等脏器严重功能障碍者;(2)患有严重精神疾病者;(3)患有严重血液及凝血功能障碍疾病者;(4)对高压氧及神经电刺激不耐受者。对照组:男24例,女15例;年龄34~75(43.26±9.68)岁;致伤原因:交通事故15例,高处坠落18例,暴力打击6例;受伤类型:脑膜外血肿15例,脑膜下血肿12例,弥漫性脑肿胀8例,脑挫裂伤4例;伴发多发损伤:腿部骨折7例,腹部创伤9例,手臂肿胀10例,眉骨骨折6例,耳垂撕裂5例,拇指戳伤18例。观察组:男22例,女17例;年龄35~75(40.87±11.34)岁;致伤原因:交通事故13例,高处坠落19例,暴力打击7例;受伤类型:脑膜外血肿13例,脑膜下血肿13例,弥漫性脑肿胀7例,脑挫裂伤6例;伴发多发损伤:肋骨骨折6例,腹部创伤7例,血气胸10例,颌面部骨折5例,脊柱损伤3例,手部伤8例。2组患者的性别、年龄、致伤原因、受伤类型、多发损伤等一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准,患者或家属对本次研究完全知情,并自愿签署知情同意书。
1.2 治疗方法
2组患者入院后均给予纠正水电解质和酸碱平衡、营养支持、抗感染、去骨瓣减压术等基础治疗。对照组患者在术后病情稳定72 h后采取高压氧治疗,患者需穿着全棉服装,戴口罩进入高压氧舱治疗,选择2舱4门空气加压氧舱,高压氧治疗压力为0.3 MPa,加压时间20 min,保持稳定吸氧时间1 h,可休息2次,每次10 min,之后进行缓慢减压至正常水平,时间设置为25 min,然后出舱,每日1次。7 d为1个疗程,然后休息2 d,共治疗4个疗程。观察组患者在对照组治疗基础上给予正中神经电刺激干预,采用NTH-B2型正中神经电刺激治疗仪及电极片,患者前臂前面正中神经区域常规消毒,将电极贴于双前臂前面腕横纹上约 2 cm 处,波宽300 ms,不对称方波,直流电刺激,刺激电流强度20 mA,频率40 Hz,每分钟静息40 s,工作20 s,治疗时以患者大鱼际肌肉出现细微收缩为佳。电刺激每日2次,每次1 h,共治疗4周。
1.3 观察指标
(1)治疗效果:根据颅脑CT检查及GCS评分变化评估2组患者治疗后的效果。显效:GCS评分提高4分以上(包括意识清晰,工作、生活基本恢复正常),颅脑CT检查显示脑挫伤区消失,血肿基本消除;有效:GCS评分提高1~3分(包括意识清晰,工作、生活能力明显降低),颅脑CT检查显示脑挫伤区明显消失,血肿明显消除;无效:颅脑CT检查显示脑挫伤区、血肿、GCS评分均未见明显改变或出现加重。总有效率=(显效例数+有效例数)/总例数×100%。(2)大脑动脉血流动力学指标:分别于治疗前和治疗后采用双通道经颅多普勒超声检测2组患者大脑中动脉收缩期峰值血流速度(peak systolic blood flow velocity in the middle cerebral artery,Vs)、平均血流速度(average blood flow velocity,Vm)、搏动指数(pulsatility index,PI)。(3)昏迷程度:分别于治疗前和治疗后采用GCS评分评估2组患者的昏迷程度,评分3~15分,内容包括运动反应(1~6分)、语言反应(1~5分)和睁眼反应(1~4分),8分及以下为重度昏迷,9~11分为中度昏迷,12~14分为轻度昏迷,15分为正常,分值越高表示患者昏迷程度越低。(4)神经功能缺损情况:分别于治疗前和治疗后采用美国国立卫生研究院卒中量表(national institute of health stroke scale,NIHSS)评分评估2组患者的神经功能缺损情况,包括意识、上肢运动等15个项目,评分 0~42 分,分数越高,代表患者神经功能受损越严重。(5)神经功能指标:分别于治疗前和治疗后取患者外周静脉血5 mL,3 000 r·min-1离心15 min,取血清,采用酶联免疫吸附法检测中枢神经特异性蛋白(central nervous system specific protein β,S100-β)、神经胶质纤维酸性蛋白(glial fibrillary acidic protein,GFAP)及髓鞘碱性蛋白(myelin basic protein,MBP)水平。(6)并发症:详细记录治疗过程中出现并发症的类型及情况。
1.4 统计学处理

2 结果
2.1 2组患者治疗效果比较
治疗后,对照组患者中显效8例,有效23例,无效8例,总有效率为79.49%(31/39);观察组患者中显效16例,有效20例,无效3例,总有效率为92.31%(36/39);观察组患者的总有效率显著高于对照组,差异有统计学意义(χ2=8.971,P<0.05)。
2.2 2组患者治疗前后大脑动脉血流动力学指标比较
治疗前2组患者的Vm、Vs、PI比较差异均无统计学意义(P>0.05)。治疗后,2组患者的Vm、Vs、显著高于治疗前,PI显著低于治疗前,差异有统计学意义(P<0.05);且观察组患者的Vm、Vs显著高于对照组,PI显著低于对照组,差异有统计学意义(P<0.05)。结果见表1。
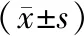
表1 2组患者治疗前后血流动力学指标比较
2.3 2组患者治疗前后GCS、NIHSS评分比较
治疗前2组患者的GCS、NIHSS评分比较差异均无统计学意义(P>0.05)。治疗后,2组患者的GCS评分显著高于治疗前,NIHSS评分显著低于治疗前,差异有统计学意义(P<0.05);且观察组患者的GCS评分显著高于对照组,NIHSS评分显著低于对照组,差异有统计学意义(P<0.05)。结果见表2。
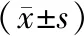
表2 2组患者治疗前后GCS与 NIHSS评分比较
2.4 2组患者治疗前后神经功能指标比较
治疗前2组患者血清中S100-β、GFAP、MBP水平比较差异无统计学意义(P>0.05)。治疗后,2组患者血清中S100-β、GFAP、MBP水平显著低于治疗前,且观察组血清中S100-β、GFAP、MBP水平显著低于对照组,差异有统计学意义(P<0.05)。结果见表3。
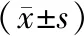
表3 2组患者治疗前后神经功能指标比较
2.5 2组患者并发症发生情况比较
治疗过程中,对照组患者发生肺部感染2例,脑积水2例,继发性癫痫2例,颅内血肿2例,尿路感染1例,并发症发生率为23.08%(9/39);观察组患者发生肺部感染1例,脑积水2例,继发性癫痫1例,颅内血肿2例,尿路感染2例,并发症发生率为20.51%(8/39);2组患者并发症发生率比较差异无统计学意义(χ2=2.328,P>0.05)。
3 讨论
重型颅脑损伤是神经外科常见的重症之一,不仅有严重的原发性损伤,有时还伴有严重的继发性脑部损伤,例如脑水肿、脑出血、脑疝等,患者在受伤几小时内就有可能因颅内出血、脑组织缺氧、缺血等导致颅内压升高、二氧化碳潴留、脑细胞死亡,进而使患者发生脑部微血管麻痹,脑代谢紊乱,造成脑缺氧-脑血肿的恶性循环,严重影响患者生活质量及预后。因此,早期纠正患者脑缺氧、脑水肿情况,可能是治疗重型颅脑损伤的关键[10]。目前临床上主要采用手术、药物来治疗重型颅脑损伤,但后期易产生感染、兴奋性氨基酸毒性、氧化损伤及药物毒副作用(如恶心、呕吐等),预后效果不十分理想,因此,有效的术后辅助治疗方式是当今医者急需解决的问题[11-12]。有研究表明,高压氧和神经刺激治疗是最有效的促进神经功能恢复和促醒的物理治疗手段[13]。高压氧具有非创伤、无痛的物理性质,高压氧治疗可提高动脉氧分压,增加脑组织中的氧水平,使血管收缩而减轻脑水肿,还可促进脑组织的有氧代谢功能尽早恢复[14]。高压氧还可以改善脑的新陈代谢,通过高压下将吸入的高浓度氧弥散至常压下无法到达的颅脑受损区,积极促进患者康复[15]。正中神经电刺激是一种有效促醒的物理疗法,具有安全、无创、简单、有效等特点,有学者在1966年首次将正中神经电刺激用于治疗持续植物状态疾病[16]。研究显示,正中神经电刺激可以疏经通络,有效增加昏迷患者大脑中动脉血流灌注,促进局部脑组织血流灌注速度,增加脑局部组织血液供应,为神经元的自身修复提供一定的氧和营养支持,有利于网状结构功能恢复,此外其还可以促进损伤神经元轴突的再生,减轻轴突膜的水肿,具有良好的治疗效果[17-18]。
本研究将早期高压氧与正中神经电刺激联合用于治疗重型颅脑损伤患者,结果显示,早期高压氧联合神经正中电刺激治疗重型颅脑损伤患者的有效率显著高于单纯进行早期高压氧治疗的患者,由此可见,早期高压氧与正中神经电刺激联合可以发挥协同作用,从而提高治疗效果。血流动力学紊乱是重型颅脑损伤患者较典型的特征之一[19],表现为血流速度减慢,因此,监控血流动力学指标变化对重型颅脑损伤患者至关重要[20]。本研究结果显示,与单纯高压氧治疗相比,早期高压氧联合正中神经电刺激可以更显著提高重型颅脑损伤患者的Vs及Vm,降低PI,有效改善血流动力学水平,促进患者恢复。昏迷程度是评价重型颅脑损伤患者是否康复的重要指标之一,而GCS评分是目前国际上公认的评估患者昏迷程度的量表,内容包括运动反应、语言反应和睁眼反应,分值越高代表患者意识状态越好。NIHSS评分是评估神经受损程度的重要量表之一,评分值越高代表患者神经功能受损越严重。颅脑损伤需要神经功能修复才有可能重建,S-100β是一种由中枢神经系统中神经胶质细胞分泌的低分子量酸性结合蛋白,在一定水平内可以发挥促进轴突生长、营养神经等作用,但当患者体内的S-100β水平过高时,会对神经造成严重的损伤[21]。GFAP是一种从破损细胞中分泌的Ⅲ型中间丝状蛋白,目前研究显示,GFAP在健康人的脑脊液中水平极低,但当重型颅脑损伤发生后,GFAP可进入脑脊液和血液中,并呈高表达,故其可以作为有效评估重型颅脑损伤病情的重要指标之一[22]。MBP是由少突胶质细胞分泌的蛋白质,重型颅脑损伤发生后,患者的血-脑屏障的通透性被严重破坏,致使MBP进入外周血,并通过激活下丘脑-垂体-肾上腺轴,使内分泌功能发生变化,进一步导致血清皮质醇水平明显升高,从而引起神经元损伤[23]。本研究发现,与单纯高压氧治疗相比,早期高压氧联合正中神经电刺激可以提高重型颅脑损伤患者的GCS评分,有效缓解患者的昏迷情况,并显著降低患者的NIHSS评分,且从神经功能指标来看,二者联合对患者的神经功能恢复具有积极的促进作用。本研究还发现,在治疗过程中,2组患者肺部感染、脑积水、继发性癫痫、颅内血肿等并发症发生率比较差异无统计学意义,说明高压氧与正中神经电刺激相结合的治疗方式并不会增加重型颅脑损伤患者发生并发症的风险。
4 结论
早期高压氧联合正中神经电刺激治疗重型颅脑损伤患者具有良好的治疗效果,其一方面可以有效改善患者的血流动力学水平,减轻患者昏迷程度;另一方面可以提高患者的神经功能,且不增加发生并发症的风险,对重型颅脑损伤的临床治疗具有积极的参考价值。
