超声内镜、巨噬细胞抑制因子-1、糖类抗原19-9 联合诊断胰腺癌的临床价值分析
2024-03-28郑舒丹杨柳
郑舒丹,杨柳
胰腺癌的发生率逐年升高,且早期没有明显症状,确诊时多处于中晚期[1]。因此,早诊断、早治疗是延长胰腺癌患者生存期的关键。临床诊断胰腺癌的金标准是病理学检查及细胞学检查,但会引起医源性损伤,且采样后易对病灶造成刺激,促进肿瘤细胞生长[2-3]。因此,影像学检查在胰腺癌诊断中的应用越来越广泛,其中超声内镜属于腔内超声,可避免胃肠道内气体及腹部脂肪组织对结果造成干扰,诊断胰腺癌的价值高于CT 及磁共振成像[4-5]。超声内镜能利用高频探头探查胰腺及其周围组织结构,进而对肿物形态、浸润范围及其与周围组织的关系进行评估,但是其在诊断敏感度上有所欠缺[6]。肿瘤标志物在胰腺癌的早期诊断中具有较好的敏感度,其中血清糖类抗原19-9(carbohydrate antigen 19-9, CA19-9)在胰腺癌患者中异常高表达,但除胰腺癌外,其在其他肿瘤中也存在高表达[7-8]。巨噬细胞抑制因子-1(macrophage inhibitory factor-1,MIC-1)是源自上皮的一类蛋白,与肿瘤的发生发展密切相关[9]。基于上述研究背景,本研究考虑联合检测,旨在分析超声内镜联合CA19-9、MIC-1 诊断胰腺癌的应用价值,以提高诊断效果。
1 对象与方法
1.1 研究对象
选取2019 年3 月至2022 年3 月在南京医科大学附属苏州市立医院行超声内镜检查的100 例高度疑似胰腺癌患者作为观察组,同期来院体检的50 例健康志愿者作为对照组。观察组中男性54 例、女性46 例,年龄38~75 岁[(55.46 ± 5.48)岁],体重指数22.45 ± 2.46,其中48 例患者存在吸烟史;对照组中男性23 例、女性27 例,年龄37~76 岁[(56.32 ± 5.56)岁],体重指数21.89 ± 2.56,其中21 例存在吸烟史。2 组研究对象上述资料比较差异无统计学意义(P>0.05),具有可比性。见表1。本研究的研究对象及家属均知情同意,且经医院伦理委员会批准进行。
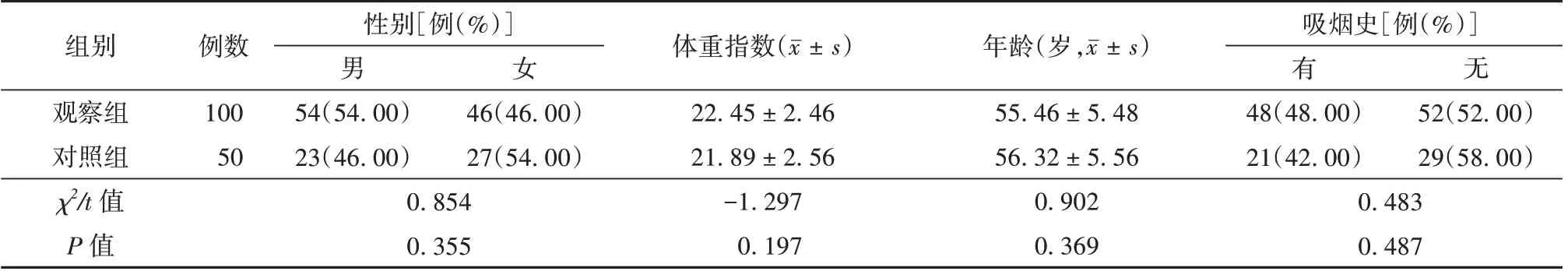
表1 观察组与对照组研究对象一般资料比较
观察组患者纳入标准:(1)均在本院行超声内镜检查及超声、腹部CT 等检查,发现胰腺部位占位,临床症状表现为腹痛、腰背部放射性疼痛,存在饮食纳差、不明原因的皮肤黄染,为高度疑似胰腺癌;(2)临床资料完整;(3)依从性较好,临床治疗配合度高。排除标准:(1)存在其他恶性肿瘤;(2)患有高血压或糖尿病;(3)患有严重的心肺肝肾等器官的器质性疾病;(4)预计生存期<3 个月。
1.2 方法
1.2.1 超声内镜检查方法 所用仪器为Olympus GF-UCT 290 电子线阵扫描型超声内镜、Prosound F75 彩色多普勒超声主机。
检查前禁食8 h,口服表面麻醉剂和去泡剂。检查时取左侧卧位,静脉麻醉后行三步法超声胃镜检查。首先于胃体后壁扫查胰体、胰尾部,探查胰腺部位是否出现肿大淋巴结;再于十二指肠球部观察胰头、胆总管、胰管及胆囊等;扫查十二指肠乳头、壶腹及钩突部。胰腺癌诊断标准:形态不规则,周围呈蟹足样,与周围组织界限不够清晰;或周围胰管有扩张趋势,胰周出现淋巴结肿大等。由2 位有3 年以上超声内镜经验的医生完成超声内镜检查。
1.2.2 血清指标检测方法 取2 组研究对象外周静脉血3 ml,以2 000 r/min 的速度离心(离心半径10 cm)15 min 后取血清待测。采用化学发光法检测CA19-9 水平,采用酶联免疫法检测MIC-1 水平。其中CA19-9 水平高于35 U/ml、MIC-1 水平高于1 000 pg/ml 为阳性。
1.2.3 联合诊断阳性标准 三者联合诊断阳性标准为三者中任意两者为阳性。
1.2.4 病理诊断 术中探查肿瘤位置、大小、周边器官组织状况、淋巴结转移状况及周边血管受侵犯状况。以病理检查为金标准,对照超声内镜、CA19-9、MIC-1 的诊断价值。
1.3 统计学处理
采用SPSS 23.0 统计软件分析本研究数据。各项计量资料(血清CA19-9、MIC-1 水平)以±s 表示,2 组间比较行独立样本t检验;计数资料(各指标诊断结果)以例数和百分比(%)表示,行χ2检验;绘制受试者工作特征(receiver operating characteristic, ROC)曲线分析各项指标单独及联合应用鉴别诊断胰腺癌的价值。P<0.05 表示差异有统计学意义。
2 结果
2.1 观察组与对照组研究对象血清CA19-9、MIC-1水平比较
2 组研究对象血清CA19-9、MIC-1 水平比较,差异有统计学意义;相比健康对照组志愿者,观察组患者血清CA19-9、MIC-1 水平更高(P<0.05)。见表2。
表2 观察组与对照组研究对象血清CA19-9、MIC-1 水平比较(±s)
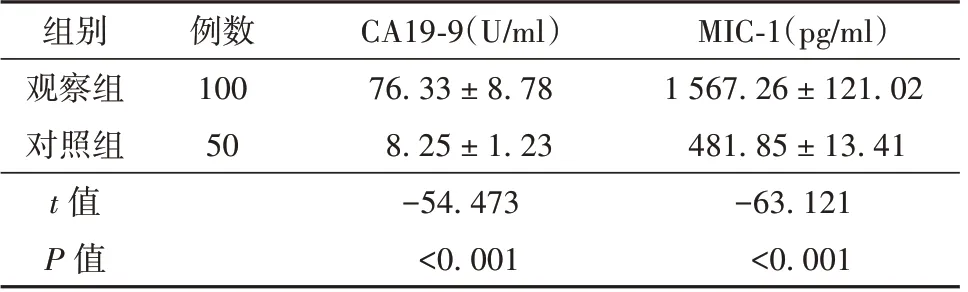
表2 观察组与对照组研究对象血清CA19-9、MIC-1 水平比较(±s)
注:MIC-1 为巨噬细胞抑制因子-1,CA19-9 为糖类抗原19-9
组别观察组对照组t 值P 值MIC-1(pg/ml)1 567.26 ± 121.02 481.85 ± 13.41-63.121<0.001例数100 50 CA19-9(U/ml)76.33 ± 8.78 8.25 ± 1.23-54.473<0.001
2.2 观察组患者病理检验结果比较
经病理检验,100 例高度疑似胰腺癌患者中76 例确诊为胰腺癌,24 例为良性胰腺病变(8 例管内乳头状黏液瘤、5 例胰腺黏液性囊性瘤、4 例胰腺炎性包块、7 例胰腺神经内分泌肿瘤),样本中患者阳性率为76.00%。
2.3 观察组患者超声内镜诊断结果与病理检验结果比较
100 例患者经超声内镜单独诊断结果见表3。经分析,超声内镜诊断的敏感度为92.11%,特异度为79.17%,阳性预测值为93.33%,阴性预测值为76.00%。

表3 100 例患者超声内镜诊断结果与病理检验结果比较(例)
2.4 观察组患者MIC-1 诊断结果与病理检验结果比较
100 例患者经MIC-1 单独诊断结果见表4。经分析,MIC-1 诊断的敏感度为90.79%,特异度为83.33%,阳性预测值为94.52%,阴性预测值为74.07%。

表4 100 例患者MIC-1 诊断结果与病理检验结果比较(例)
2.5 观察组患者CA19-9 诊断结果与病理检验结果比较
100 例患者经CA19-9 单独诊断结果见表5。经分析,CA19-9 诊断的敏感度为90.79%,特异度为75.00%,阳性预测值为92.00%,阴性预测值为72.00%。

表5 100 例患者CA19-9 诊断结果与病理检验结果比较(例)
2.6 观察组患者超声内镜、MIC-1、CA19-9 联合诊断与病理检验结果比较
100 例患者经超声内镜、MIC-1、CA19-9 联合诊断结果见表6。经分析,其敏感度为84.21%,特异度为91.67%,阳性预测值为96.97%,阴性预测值为64.71%。

表6 100 例患者超声内镜、MIC-1、CA19-9 联合诊断与病理检验结果比较(例)
2.7 超声内镜、MIC-1、CA19-9 分别及联合诊断胰腺癌的ROC 曲线比较
超声内镜、MIC-1、CA19-9 分别及联合诊断胰腺癌的ROC 曲线下面积(area under curve, AUC)分别为0.775、0.754、0.727、0.884。见图1。

图1 超声内镜、MIC-1、CA19-9 分别及联合诊断胰腺癌的ROC 曲线
3 讨论
既往研究显示,胰腺癌发病率逐年增加且呈年轻化趋势,提高胰腺癌诊断率是临床亟须解决的问题[10]。影像学检查是胰腺癌的常用检查方法,但胰腺位置较为特殊,属于腹膜后位器官,超声、CT 等常规影像方法在检查时易受腹腔气体的干扰,可能会影响诊断效果。超声内镜在检查时不受腹腔气体的影响,在胰腺癌诊断方面具有优势,但其不能有效反映病变性质,且敏感度相对较低[11-12]。血清学肿瘤标志物具有较高的敏感度,临床常用的诊断胰腺癌的指标有CA19-9 等。近年来大量研究表明,MIC-1 在多种肿瘤(如前列腺癌、胰腺癌、肺癌等)组织中呈异常高表达,在健康人群中表达较低[13-14]。超声内镜、肿瘤标志物单独检测敏感度及特异度相对欠缺,寻找更加合适的联合诊断方案是临床研究的热点。本研究旨在判断上述3 种方式联合使用在胰腺癌诊断中可能具有的临床价值。
本研究结果显示,观察组患者血清CA19-9、MIC-1 水平高于健康对照组。胰腺源自导管细胞,而胰腺黏蛋白也是源自导管细胞,胰腺癌临床特征中常常存在黏蛋白基因异常高表达的情况。血液循环中的黏蛋白水平变化对于诊断胰腺癌具有重要意义,而CA19-9 则是常见的黏蛋白,主要存在于胰腺、肠道、肝脏中,对肿瘤的发生发展可起到提示作用。在胰腺癌、肝癌、肠癌患者体内,血清CA19-9水平均会显著升高,是对胰腺癌有较高敏感度的标志物[15]。但是,部分患者体内缺乏表达CA19-9 的相关基因,在检查时会出现假阴性结果,同时由于其在多种肿瘤中存在高表达,特异度较低,尚不能满足临床对胰腺癌的诊断要求。因此,临床提倡联合检测。此前有学者发现,MIC-1 诊断胰腺癌的敏感度、特异度均≥70.00%,可用于诊断胰腺癌[16]。结合本研究结果,发现联合检测的效果较好。
本研究结果显示,超声内镜、MIC-1、CA19-9 联合诊断会提高诊断胰腺癌的特异度,同时ROC 曲线分析显示,其AUC 也高于三者单独诊断。肿瘤细胞在分泌过程中会阻塞胰腺小导管及胰管,为CA19-9入侵癌灶周围基质提供有利条件,导致其在血液中表达量升高。临床已经证实,MIC-1 具有降低细胞黏附及增强肿瘤细胞侵袭的作用,在诊断胰腺癌中具有较高的敏感度,但是其不能取代CA19-9[17]。相关研究显示,CA19-9、MIC-1 指标单一、敏感度较客观,但是特异度不高,特异度相对较低容易影响诊断符合率,因此可能出现假阳性[18]。超声内镜可以对胰腺进行全方位扫查,反映病变形态,还可避免胃肠道气体的干扰,对占位性病变有较高的诊断敏感度。超声内镜检查可以很好地显示边界情况,对微小病灶的探查效果也较好[19-20]。胰腺癌的纤维化程度较高,平均微血管密度较小,表现为低增模式。有关研究报道,多数胰腺癌都呈现占位性病变且存在低回声,但是单纯检测特异度不高[21]。本研究选择超声内镜作为肿瘤标志物的辅助检查方案,可以进行优势互补,而采用联合检测的诊断方法弥补了3 种诊断方法特异度不高的不足。
本研究尚存在一定的局限性,如纳入病例数不足,对照组中缺少其他疾病病例,研究结果可能受到患者个体化因素的影响,今后还需要进一步扩大样本量验证。
综上所述,在对胰腺病变进行良恶性诊断时,采用超声内镜、MIC-1、CA19-9 联合诊断可有效提高其诊断效能。
