夹管训练结合渐进性盆底肌锻炼在前列腺增生切除术后军队退休干部患者膀胱功能康复中的作用
2024-03-28宋艳高小平严妤王凡
宋艳,高小平,严妤,王凡
随着人口老龄化的加速,军队退休干部的健康状况成为军队健康保障工作关注的一项重要内容。一项针对军队人员的研究显示,前列腺增生是目前军队干部,特别是老年退休干部中较为常见的疾病[1]。通常情况下临床对于前列腺增生患者多采用前列腺切除术进行治疗,虽然手术可有效缓解患者下尿路临床症状,但仍无法明显改善术后排尿异常[2]。通过对患者的膀胱功能进行评估,并依照其膀胱功能分类指导临床医护人员开展针对性功能康复训练,是现阶段前列腺切除术后的常规康复流程,但目前对于前列腺切除术后患者的膀胱康复训练方案仍存在诸多争议[3-4]。在轻度前列腺增生患者中采用盆底肌训练康复、尿失禁干预等合理有效的功能训练康复方案对改善患者术后生活质量(quality of life, QoL)有重要意义[5]。相关研究结果显示,夹管训练可有效缓解留置导尿管后患者的排尿功能障碍,盆底肌训练可改善尿道功能,并且增强盆底肌收缩力量[6]。但夹管训练结合渐进性盆底肌锻炼在军队干部前列腺增生术后患者中的应用报道不多。本研究选择空军军医大学第二附属医院行尿道前列腺电切术(trans urethral resection of prostate, TURP)的军队退休干部患者为研究对象,分析夹管训练结合渐进性盆底肌锻炼对膀胱功能康复的临床应用价值。
1 对象与方法
1.1 研究对象
选取空军军医大学第二附属医院2020 年3 月至2021 年5 月行TURP 的186 例前列腺增生军队退休干部患者为研究对象,采用信封法随机分为2 组,每组93 例。观察组年龄(65.39 ± 9.23)岁,尿失禁程度轻度19 例、中度45 例、重度29 例,文化程度初中及以下33 例、中专/高中36 例、大专及以下24 例;对照组年龄(64.18 ± 10.06)岁,尿失禁程度轻度21 例、中度44 例、重度28 例,文化程度初中及以下35 例、中专/高中33 例、大专及以上25 例。2 组患者一般资料差异无统计学意义(P>0.05),具有可比性。纳入标准:(1)符合前列腺增生诊断标准[7];(2)首次接受TURP 治疗;(3)国际前列腺症状评分[8]18~34 分;(4)精神状态和沟通能力正常,可独立完成各项锻炼要求和问卷;(5)对本研究知情并签署知情同意书。排除标准:(1)合并存在尿道狭窄、神经源性膀胱、尿道结石等排尿异常疾病;(2)合并尿路感染;(3)主要脏器功能不全或严重躯体疾病;(4)合并严重心脑血管疾病等重大疾病;(5)认知或沟通功能障碍,或合并存在精神性疾病。本研究经伦理委员会批准,所有患者知情同意。
1.2 方法
TURP 术后所有患者均接受常规围手术期护理,如术前教育、术后生命体征监测、留置导尿管护理、排尿训练等,实时评估患者术后疼痛情况、观察膀胱痉挛与出血情况,尽早拔除导尿管,并经2 名与本研究无关的主治或主治以上职称医师评估患者病情,稳定后准予出院。所有患者TURP 及护理均由同一个医护团队操作和管理,康复干预期均为6 个月。对照组采用常规康复训练进行术后康复,观察组采用夹管训练结合渐进性盆底肌锻炼方案进行术后康复。
1.2.1 常规康复训练 由泌尿外科与课题组护理人员对患者行常规健康宣教,向其分发术后护理和功能训练文件资料,并详细介绍尿失禁相关健康知识,指导患者遵医用药、日常饮食、盆底肌训练。患者住院时行常规出院指导,出院后利用手机行随访和护理指导,每4 周远程指导一次,依照患者身体舒适度和自身病情情况开展盆底肌训练,患者选择站立位、坐位或平卧位,自主收缩会阴、耻骨、肛门括约肌,训练10 s 后再放松10 s,循环往复,每次锻炼3~5 min。
1.2.2 夹管训练结合渐进性盆底肌锻炼 患者全身放松并取卧位,由泌尿外科与课题组护理人员指导患者想象位于卫生间中随着听到流水声后准备排尿,患者有排尿意图后开放尿管,叮嘱做用力排尿动作,每次开放时间约0.5 h,膀胱判空后夹闭导管,若无排尿意识则每3 h 开放尿管30 min。根据膀胱残余尿量调节夹闭尿管时间,单次不超过4 h,对痉挛性膀胱患者则应注重安慰其情绪,积极鼓励患者多下床开展活动和锻炼。当患者出现明显排尿意图时开放尿管,叮嘱患者缓慢、用力排尿,每次开放45 min 左右,当膀胱排空后尽可能夹闭尿管,若无自主排尿意图则每2 h 开放尿管45 min 左右。在此基础上患者进行渐进性盆底肌锻炼,患者术前开展不带管训练,术后3 d 开展带管训练,拔管后正常训练,指导者佩戴一次性手套并在右手示指涂抹石蜡油润滑,并缓慢插入肛门内,叮嘱患者行盆底肌群康复训练,放松大腿和腹部肌肉,依次收缩肛门、尿道,每次收缩3 s,以手指在肛门中出现紧缩感则判定为正确,后放松,每次放松20 min,每天3 次,行间断排尿训练,排尿时减缓尿液流出速度。
1.3 观察指标
1.3.1 临床疗效 6 个月康复训练后,利用多普勒超声对患者的残余尿量进行测定,判断临床疗效,包括痊愈、显效、有效和无效,总有效率为痊愈率、显效率和有效率之和。
1.3.2 控尿能力和尿动力学相关指标 记录患者的日漏尿次数、排尿次数、恢复控尿时间。采用尿动力学仪对患者术后康复干预前后的最大尿道闭合压(maximal urethral closure pressure, MUCP)和漏尿点压力(leak point pressure, LPP)进行检测。采用国际前列腺症状评分[9]对患者康复干预前后的症状进行评估,分数越高患者临床症状越严重,总分35 分,并记录患者膀胱痉挛发生情况。利用国际下尿路症候群症状(lower urinary tract symptoms,LUTS)[10]评分对患者排尿状况进行评估,评分包括7 个项目,每项满分5 分,总分35 分,评分越高患者排尿功能越差。以上指标在患者入组时及康复训练6 个月后进行评价。
1.3.3 QoL 利用QoL 评分量表对患者干预前后QoL 进行评估,包括心理、环境、躯体、社会和综合5 个维度,26 个项目,分数范围0~100 分,分数越高其QoL 越高。利用改良Barthel 指数(modified Barthel index, MBI)对患者的生活自理能力进行评估,包括修饰、进食、如厕、穿衣、移动等10 个维度,分数为0~100 分,分数越高日常生活自理能力越强。以上指标在患者康复训练前及康复训练6 个月后进行评价。
1.3.4 泌尿道感染及再次入院情况 记录康复训练6 个月后患者真性尿失禁、尿道狭窄和继发性出血等不良反应发生情况,记录患者泌尿道感染和再次入院情况。
1.4 统计学处理
采用SPSS 20.0 统计软件对数据进行分析,计量资料以±s 表示,比较采用t检验;计数资料以例数和百分比(%)表示,比较采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 观察组与对照组患者临床疗效比较
康复训练6 个月后,观察组临床疗效优于对照组(P<0.05)。见表1。
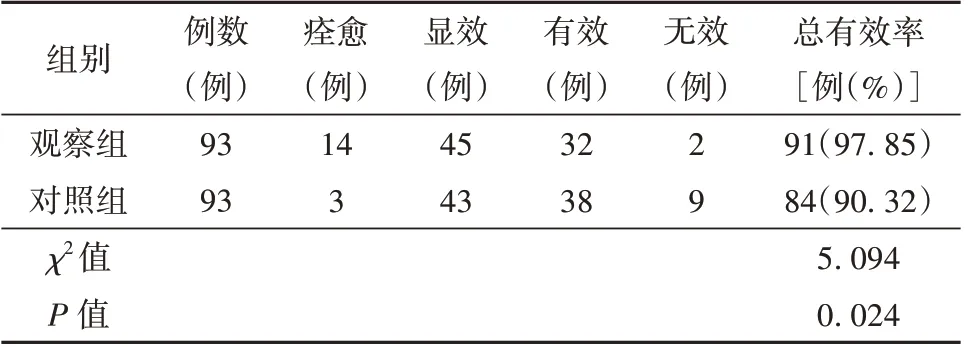
表1 观察组与对照组患者临床疗效比较
2.2 观察组与对照组患者控尿能力比较
康复训练6 个月后,观察组排尿、漏尿的次数及恢复控尿时间短于对照组(P<0.05)。见表2。
表2 观察组与对照组患者控尿能力比较(±s)
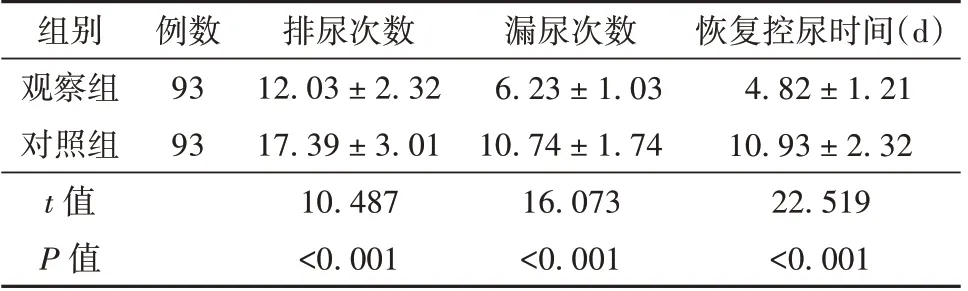
表2 观察组与对照组患者控尿能力比较(±s)
组别观察组对照组t 值P 值例数93 93排尿次数12.03 ± 2.32 17.39 ± 3.01 10.487<0.001漏尿次数6.23 ± 1.03 10.74 ± 1.74 16.073<0.001恢复控尿时间(d)4.82 ± 1.21 10.93 ± 2.32 22.519<0.001
2.3 观察组与对照组患者尿动力学相关指标比较
康复训练6 个月后,2 组患者LPP 和MUCP 均高于康复训练前(P<0.05),且观察组高于对照组(P<0.05)。见表3。
表3 观察组与对照组患者尿动力学相关指标比较(±s)

表3 观察组与对照组患者尿动力学相关指标比较(±s)
注:与康复训练前比较aP<0.05,与对照组比较bP<0.05;MUCP为最大尿道闭合压,LPP 为漏尿点压力
MUCP(kPa)23.59 ± 2.12 31.94 ± 1.98ab 23.61 ± 2.01 28.47 ± 1.84a组别观察组例数93对照组93时间康复训练前康复训练6 个月后康复训练前康复训练6 个月后LPP(kPa)6.43 ± 0.65 9.85 ± 0.71ab 6.38 ± 0.59 8.23 ± 0.63a
2.4 观察组与对照组患者下尿路症状评估结果比较
康复训练6 个月后,2 组患者国际前列腺症状评分均下降(P<0.05),且观察组低于对照组(P<0.05),但2 组患者膀胱痉挛发生情况差异无统计学意义(P>0.05)。见表4。

表4 观察组与对照组患者国际前列腺症状评分及膀胱痉挛情况比较
2.5 观察组与对照组患者排尿状况比较
2 组患者康复训练6 个月后,LUTS 评分均下降(P<0.05),观察组LUTS 评分低于对照组(P<0.05)。见表5。
表5 观察组与对照组患者LUTS 评分比较(分,±s)
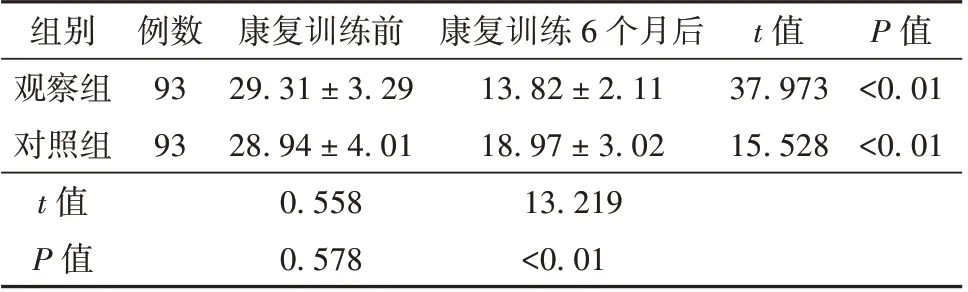
表5 观察组与对照组患者LUTS 评分比较(分,±s)
注:LUTS 为国际下尿路症候群症状
组别观察组对照组t 值P 值例数93 93康复训练前29.31 ± 3.29 28.94 ± 4.01 0.558 0.578康复训练6 个月后13.82 ± 2.11 18.97 ± 3.02 13.219<0.01 t 值37.973 15.528 P 值<0.01<0.01
2.6 观察组与对照组患者QoL 比较
2 组患者康复训练6 个月后MBI 和QoL 评分均上升(P<0.05),且观察组MBI 和QoL 评分高于对照组(P<0.05)。见表6。
表6 观察组与对照组患者MBI 和QoL 评分比较(分,±s)
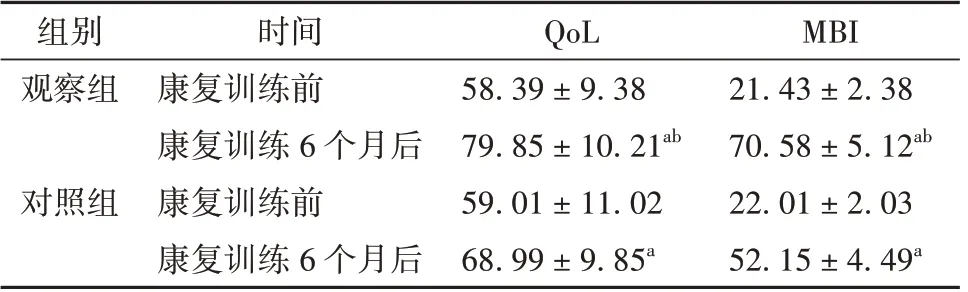
表6 观察组与对照组患者MBI 和QoL 评分比较(分,±s)
注:与康复训练前比较aP<0.05,与对照组比较bP<0.05;MBI 为改良Barthel 指数,QoL 为生活质量
MBI 21.43 ± 2.38 70.58 ± 5.12ab 22.01 ± 2.03 52.15 ± 4.49a组别观察组对照组时间康复训练前康复训练6 个月后康复训练前康复训练6 个月后QoL 58.39 ± 9.38 79.85 ± 10.21ab 59.01 ± 11.02 68.99 ± 9.85a
2.7 观察组与对照组患者不良反应、泌尿道感染及再次入院情况比较
康复干预6 个月后,2 组患者均未出现真性尿失禁、尿道狭窄和继发性出血等情况。观察组患者泌尿道感染率和再次入院率低于对照组(P<0.05)。见表7。
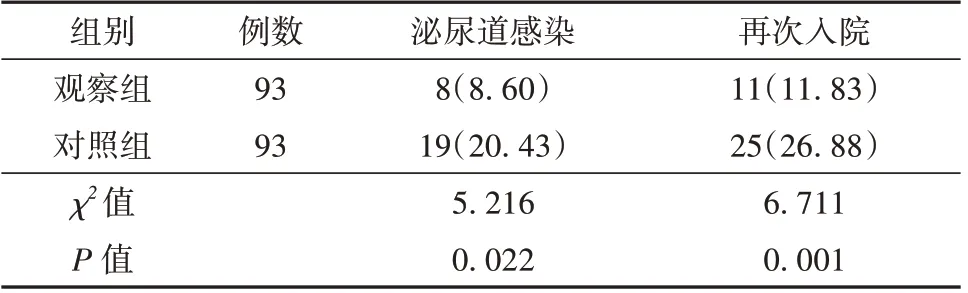
表7 观察组与对照组患者泌尿道感染和再次入院情况比较[例(%)]
3 讨论
前列腺增生是目前常见的中老年疾病,近年来随着我国人均寿命延长,导致其临床发病率呈现逐年增高趋势[11]。流行病学调查结果显示,40~50 岁是前列腺增生的常见发病年龄,患者可能出现不同程度的临床症状,随着年龄的增加发病概率也随之升高[12]。前列腺增生症属于特殊组织病理学病变,是与患者体内性激素水平、年龄等多种因素密切相关的常见老年慢性疾病,并已成为目前严重危害老年男性健康状态的主要威胁因素之一[13]。前列腺增生的临床发病率与患者的饮食、环境、个人习惯等密切相关,生活水平高、工业化程度高、蛋白质摄入量多的国家和地区的前列腺增生临床发病率相对较高。
由于军队干部的职业特点,极易出现前列腺肿大、充血等问题,因此需提倡其增强运动锻炼[14]。在饮食上也应进行严格的管控,做到戒烟、忌酒、忌食辛辣刺激性食物、多吃含锌食物、多饮水、清洁尿道、节制摄入咖啡类饮料等也可起到预防前列腺增生的作用[15]。轻度前列腺肥大的人群无需进行干预治疗,应注意避免忧思恼怒、保持心情舒畅、注重保暖、勤换内衣、避免过度劳累,提早预防[16]。对年龄相对较大,且临床症状已发展至中度和重度患者,应及时有效地提醒患者进行就医,当患者出现严重下尿路症状后,患者多出现明显的烦躁不安、紧张恐慌、注意力分散、疲劳乏力、情绪低落和抑郁等情况[17],此时应及时心理干预,采取视频、影音、交谈等多种方案干预,向患者宣讲该病的治疗方法、基本知识、临床治疗疗效和预后质量等,使其了解该病可视为正常生理老化过程,尽可能缓解患者心理压力,消除误会,解除紧张和恐慌心理[18]。
本研究结果显示,观察组康复训练6 个月后临床疗效优于对照组,且观察组患者排尿次数、漏尿次数和恢复控尿时间均明显短于对照组。分析2 组患者尿动力学参数和下尿路症状结果显示,康复训练6 个月后观察组LPP 和MUCP 高于对照组,且观察组患者国际前列腺症状评分低于对照组。进一步分析患者排尿状态、QoL 及自理能力结果显示,康复训练6 个月后观察组LUTS 评分低于对照组,QoL和MBI 评分高于对照组。分析认为,通过夹管训练结合渐进性盆底肌锻炼方案可有效刺激患者膀胱功能恢复,降低患者尿路感染等并发症发生率,有助于患者恢复日常生活活动能力,提高其QoL。通过该干预方案可有效放松患者肌肉、呼吸肌神经紧张程度,降低患者膀胱痉挛的概率,改善患者盆底肌快速收缩纤维,提高膀胱尿道的支撑度及括约肌肌群控尿功能,提升膀胱功能的顺应性和稳定性,具有较高的临床应用价值。
综上所述,夹管训练结合渐进性盆底肌锻炼可有效促进前列腺增生切除术后军队退休干部患者的膀胱功能康复,具有较高的临床应用价值。但本研究样本量较小,且对患者随访周期较短,后续将进一步深入探究。
