血液肿瘤患儿合并脓毒血症的病原学特点及临床特征
2024-03-26黄赛虎龙中洁董兴强孟祥营吴水燕柏振江
黄赛虎,龙中洁,董兴强,孟祥营,吴水燕,柏振江
(1.苏州大学附属儿童医院 重症医学科,江苏 苏州 215000,2. 松桃苗族自治县人民医院 儿内科,贵州 铜仁 554100)
血液肿瘤患儿是一类特殊群体,由于疾病本身特点、化疗药物的应用、造血干细胞移植技术开展等因素,存在不同程度的获得性免疫缺陷,进而导致机会致病菌或内源性细菌感染增加导致脓毒血症发生。近年来,儿童血液肿瘤患者的预后有了极大的改善[1],然而在全球范围内,每年有580万多儿童死亡,其中脓毒血症及脓毒血症相关死亡占这些死亡的50%以上[2]。SPROUT 研究显示全球严重脓毒症在儿童重症监护室中总体病死率高达25%,其中北美洲21%、欧洲29%、澳大利亚及新西兰32%、亚洲40%、 南美洲11%、非洲 40%[3]。了解脓毒血症的病原菌分布,对经验性选择合适抗感染药物、降低血液肿瘤患儿死亡率具有非常重要的意义。本研究回顾性分析苏州大学附属儿童医院所有住院的血液肿瘤患儿的血培养阳性结果,探讨脓毒血症的病原菌分布及临床特点。
1 资料与方法
1.1脓毒症诊断标准 参考儿童2020年拯救脓毒症运动脓毒症及脓毒性休克国际指南[4]。
1.2病例纳入标准 2021年1月1日至2021年12月31日苏州大学附属儿童医院血液肿瘤患儿出院诊断脓毒血症/脓毒性休克的连续病例。
1.3病例排除标准 ①年龄≤28 d和>16岁;②未送检双侧血培养。
1.4血标本采集及细菌培养 所有研究对象入院时局部皮肤严格消毒后经股静脉采集标本,注入儿童血培养专用瓶中,60分钟内送检。采用法国生物梅里埃公司生产的全自动微生物培养仪进行血培养,在7200分钟(120 小时)内一旦有细菌生长报警,用VITEK32微生物鉴定系统做菌株鉴定。
1.5抗生素敏感试验 抗生素敏感纸片购自英国OXOID公司,药物敏感试验采用MH(Mueller-Hinton Agar)培养液,药敏实验采用K-B(Kindy-Bauer)纸片扩散法,测量抑菌环直径。根据美国国家临床实验室标准委员会标准,报告细菌对抗生素敏感、耐药或中介。以金黄色葡萄球菌ATCC25 923、大肠埃希菌 ATCC25 922 及绿脓假单胞菌ATCC27 853 作为质控菌株。
2 结 果
2.1一般情况 2021年1月至12月共收治965例血液肿瘤合并脓毒血症住院患儿,963例使用抗生素前送检双侧血培养,其中血培养阳性患儿共141例,年龄为82(31.5, 131)月龄,男女比2.05∶1,送检阳性率为14.64%;共检出病原菌株156例,其中有15例患儿送检一份样本培养出2株不同微生物。
2.2基础情况 141例血培养阳性患儿中共109例(77.30%)存在粒细胞缺乏,其中13.76%(15例)为铜绿假单胞菌血流感染,占铜绿假单胞菌血流感染(16例)的93.75%;6例脓毒症患儿发生于化疗后骨髓抑制期,42例发生于移植后获得性免疫缺陷,23例发生于骨髓恢复期;发生脓毒症休克共24例,占比17.02%;死亡15例,占10.64%。
2.3病原菌分布 血培养阳性的病原菌中革兰阴性菌占43.59%,前3位分别是铜绿假单胞菌、肺炎克雷伯杆菌、大肠埃希菌;革兰阳性菌占55.77%,前3位分别是表皮葡萄球菌、人葡萄球菌、缓症链球菌;真菌占0.64%,见表1。在死亡的15例患儿中,病原体包括铜绿假单胞菌10例,大肠埃希菌1例,鲍曼不动杆菌3例,近平滑念珠菌1例。
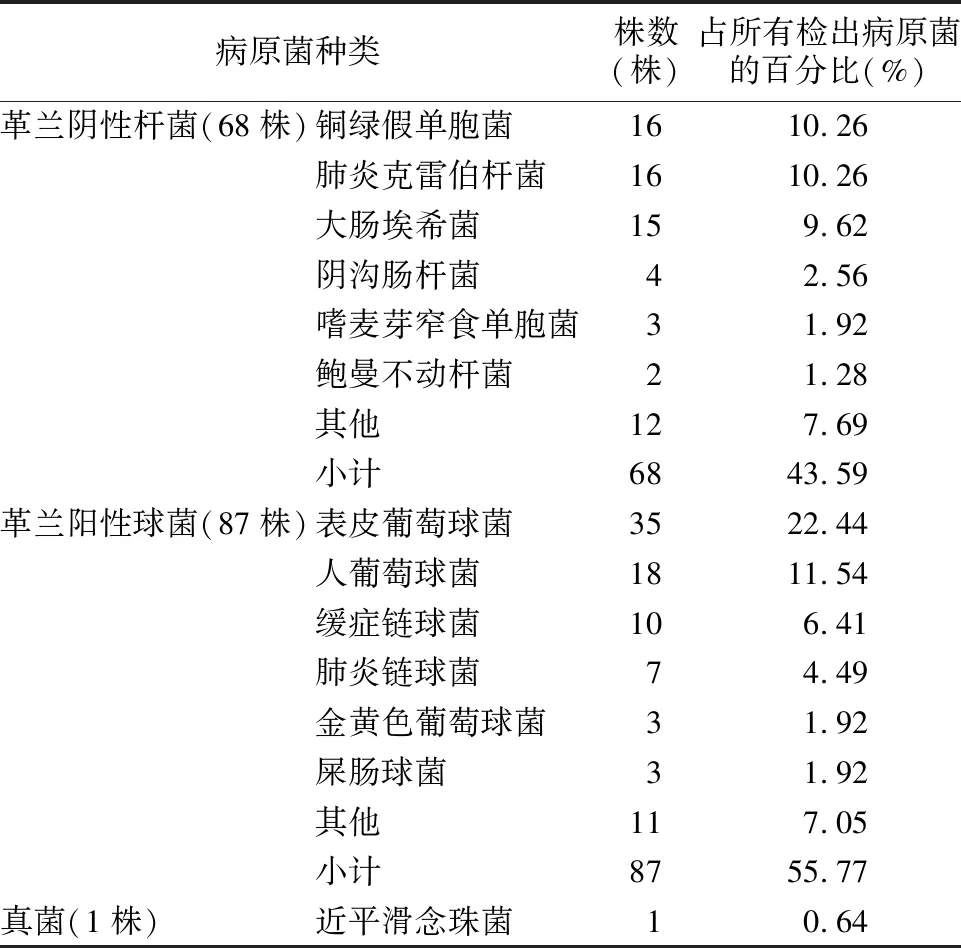
表1 脓毒症患儿的病原体分布情况
2.4血培养报阳时间 血培养报阳时间为676(528,1103) min,革兰阳性菌报阳时间:792(551,1298) min,革兰阴性菌报阳时间602(471,818) min。
2.5多重耐药情况 多重耐药阴性菌感染17例,其中耐碳青霉烯肠杆菌共9例,铜绿假单胞菌5例,鲍曼不动杆菌2例,嗜麦芽窄食单胞菌2例;产超广谱β内酰胺酶阴性菌8例,大肠埃希菌5例,肺炎克雷伯菌菌3例;耐甲氧西林阳性菌感染43例,耐甲氧西林表皮葡萄球菌21例,耐甲氧西林人葡萄球菌15例,耐甲氧西林金黄色葡萄球菌7例。
2.6感染部位 导管相关51例(36.17%),呼吸道43例(30.50%),消化道28例(19.86%),泌尿道4例(2.84%),未确定感染部位15例(10.64%)。
2.7耐药情况 本研究中检测出铜绿假单胞菌、肺炎克雷伯杆菌、大肠埃希菌为革兰阴性杆菌的前3位,共占所有检出病原体的30.14%,对各种抗生素的耐药性差异较大,其中哌拉西林他唑巴坦、头孢吡肟、丁胺卡那霉素敏感率菌大于85%;亚胺培南对铜绿假单胞菌敏感率为50%,美罗培南对铜绿假单胞菌56.25%,亚胺培南、美罗培南对大肠埃希菌和肺炎克雷伯杆菌总体敏感率93%;其中产超广谱β内酰胺酶肺炎克雷伯杆菌5株,大肠埃希菌3株。见表2。表皮葡萄球菌、人葡萄球菌、缓症链球菌为革兰阳性菌的前3位,共占所有检出病原体的40.39%,利奈唑胺、万古霉素敏感率均为100%,见表3。
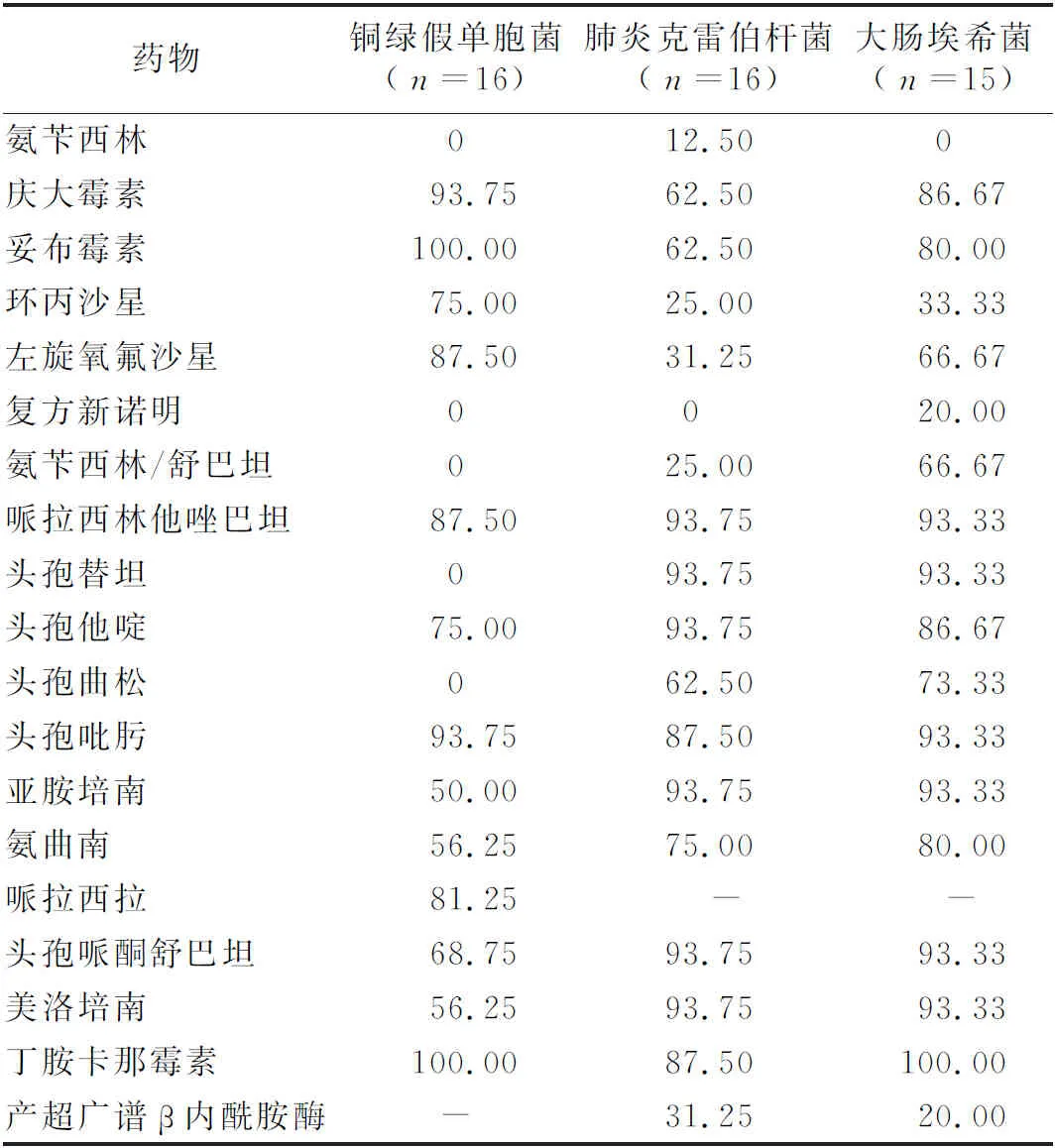
表2 前3种革兰阴性菌的药敏率(%)

表3 前3种革兰阳性菌的药敏率(%)
3 讨 论
脓毒血症是儿童血液肿瘤患者的常见并发症, 一旦出现,病情较普通患儿更加凶险,是引起血液恶性肿瘤患儿主要死亡原因之一。有研究报道,感染或是接触感染可能是白血病患儿死亡的重要原因[5]。一项多中心研究表明:预防感染对白血病的预后有益[6], 国际上有很多研究提示脓毒血症尤其是脓毒性休克,已成为影响血液肿瘤患者生存率的重要因素[7-10]。血液肿瘤患儿在接受化疗过程中,粒细胞被大量消耗,但巨噬细胞和树突状细胞的功能仍得以保留,合并感染期间IL-6和IL-8等促炎因子水平仍能升高[11],因此促炎因子对于儿童血液肿瘤患儿脓毒血症监测存在重要意义。
本研究显示,我院2021年1-12月血液恶性肿瘤患儿,诊断脓毒血症行双侧血培养,共培养出156株病原菌株,其中革兰阳性菌多于革兰阴性菌(55.77%∶43.59%),与前期研究类似[12],主要与抗生素预防的变化和血管内导管的使用增加有关[13],其中革兰阳性菌前3位为表皮葡萄球菌、人葡萄球菌、缓症链球菌;革兰阴性菌前3位分别为铜绿假单胞菌、肺炎克雷伯菌、大肠埃希菌。粒细胞缺乏使脓毒血症发生率大为增加, 并使铜绿假单胞菌等革兰阴性菌感染比例大为增加[14],本研究中粒细胞缺乏发生率为77.30%,其中13.76%(15例)为铜绿假单胞菌血流感染,占铜绿假单胞菌血流感染(16例)的93.75%。
2019年全球范围内针对耐药全球负担的研究发现:因耐药菌感染引起的死亡例数为92.9万,与耐药菌感染相关的死亡例数为357万,引起这些患者死亡的耐药菌为大肠杆菌、金黄色葡萄球菌、肺炎克雷伯菌、肺炎链球菌、鲍曼不动杆菌和铜绿假单胞菌6种细菌[15]。本研究结果显示多重耐药革兰阴性菌感染17例,其中耐碳青霉烯革兰阴性菌共9例,铜绿假单胞菌5例,鲍曼不动杆菌2例,嗜麦芽窄食单胞菌2例;产超广谱β内酰胺酶革兰阴性菌8例,大肠埃希菌5例,肺炎克雷伯菌菌3例。有文献报道,长期住院和抗生素暴露均增加耐药菌血流感染风险[16-18],本研究耐药菌血流感染考虑与血液肿瘤患儿在脓毒症发生前多数使用β内酰胺抗生素或碳青霉烯抗生素相关。耐甲氧西林葡萄球菌检出比例较高,其中以表皮葡萄球菌及人葡萄球菌为主,检出的革兰阳性菌对利奈唑胺、万古霉素两种抗生素敏感率均为100%;前三位革兰阴性菌包括铜绿假单胞菌、大肠埃希菌、肺炎克雷伯菌,哌拉西林他唑巴坦、头孢吡肟、丁胺卡那霉素3种抗生素敏感率均大于85%;亚胺培南对铜绿假单胞菌敏感率为50%,美罗培南对铜绿假单胞菌56.25%,亚胺培南、美罗培南对大肠埃希菌和肺炎克雷伯杆菌总体敏感率93%。141例血培养阳性患儿中共发生脓毒症休克共24例,占比17.02%;死亡15例,占10.64%,病原体包括铜绿假单胞菌10例,大肠埃希菌1例,鲍曼不动杆菌3例,近平滑念珠菌1例。由于铜绿假单胞菌通常感染免疫抑制患儿,并且与较高的抗生素耐药性相关,因此铜绿假单胞菌血流感染死亡率明显增高。有文献报道革兰阴性菌血流感染死亡率高于金黄色葡萄球菌,而铜绿假单胞菌血流感染引起死亡率高于金黄色葡萄球菌及其他革兰阴性菌[19-20]。由于中性粒细胞对革兰阴性菌具有即时杀菌作用,因此中性粒细胞减少的恶性血液病患儿更易发生革兰阴性菌的感染,并且未能及时有效抗菌治疗会导致此类患儿死亡[21]。
本研究显示感染最常见的部位为导管相关,其次为呼吸道(肺部),与其他研究结果类似[22],导管相关脓毒血症的病原菌以革兰阳性菌为主,置管类别及带管日是独立危险因素[23-24],置管留置时间越长,发生血流感染风险越大,外周静脉中心导管相比植入式输液港更易发生血流感染[25]。
综上所述,恶性血液肿瘤患儿发生脓毒血症,根据血培养的病原学结果,提示以革兰阳性菌为主;但引起脓毒血症患儿死亡的病原体中,革兰阴性菌占了绝大多数。当细菌没有得到适当的经验性治疗时,死亡率会增加,因此,熟悉当地流行病学和耐药性模式对于最初的治疗选择至关重要[16]。针对儿童血液肿瘤患儿发生脓毒症,早期给予针对致病病原菌的敏感抗生素,有助于降低此类患儿死亡率。
