子宫内膜癌增强MRI定量参数变化与临床特征的关系及对预后的预测价值分析*
2024-03-23杨川桦
杨川桦 姜 萍 谢 刚
四川省自贡市第四人民医院放射科(四川 自贡 631000)
子宫内膜癌(endometrial carcinoma,EC)发病率约占生殖道恶性肿瘤20%~30%,术后5年生存率约为74%[1-3]。EC患病早期可通过手术治疗获得较好预后效果,但少部分患者会出现复发及转移,导致预后较差[4]。因而准确评估EC患者预后有助于临床选取合理治疗方式。磁共振成像(MRI)可显示较小血管分支并获取优质血管图像,而增强MRI可通过对比血流动力学评价肿瘤功能状态,显示更多更小病灶,在一定程度上可避免瘤周异常强化对瘤体的干扰,并可提供病灶血供、微血管通透性、血流灌注等信息,反映肿瘤生物学特点、异质性,还可用于鉴别肿瘤,提高肿瘤诊断、病理类型鉴别等可靠性[5-6]。目前关于增强MRI定量参数对EC患者预后的预测价值仍需大量数据循证支持,本研究尝试对此进行探究,分析增强MRI定量参数与EC患者临床特征相关性,并分析其对预后的预测价值,为临床评估EC病情、预测预后转归方向提供参考依据。
1 资料与方法
1.1 一般资料选取2019年3月至2022年3月本院98例EC患者作为研究组,另选同期98例子宫内膜良性病变患者作为对照组。研究组:年龄49~71(59.63±3.46)岁,体质量指数20~28(24.13±1.18)kg/m2,绝经:是63例、否35例,病理类型:子宫内膜样腺癌86例、非子宫内膜样腺癌12例;病理分期[7]:Ⅰ~Ⅱ期75例、Ⅲ~Ⅳ期23例;淋巴结转移:有25例、无73例;分化程度:高分化51例、中分化25例、低分化22例;宫颈间质累及情况:累及27例、未累及71例;子宫肌层浸润深度[8]:无浸润26例、浸润<1/2肌层42例、浸润≥1/2肌层30例;阴道出血:是71例、否27例。对照组:年龄47~73(60.03±4.02)岁,体质量指数20~28(23.96±1.27)kg/m2,绝经:是71例、否27例,病理类型:子宫内膜增生54例、子宫内膜息肉44例;阴道出血:是66例、否32例。两组一般资料均衡可比(P>0.05)。本研究经本院伦理委员会批准。
纳入标准:符合EC诊断标准[9];首次确诊;检查前未接受相关治疗;入组后接受增强MRI检查;认知功能良好;签署知情同意书。排除标准:伴有肝肾功能障碍、急慢性感染疾病者;合并凝血功能障碍者;增强MRI检查禁忌症者。
1.2 方法
1.2.1 治疗方法及随访 研究对象均接受以手术为主的综合治疗,治疗结束后随访时间为1年,统计随访期间预后情况[10],包括预后不良、预后良好,依据影像学检查、肿瘤标志物检查判断复发或转移情况。
1.2.2 增强MRI检查 采用3.0T MRI扫描仪(德国西门子公司)进行常规扫描,扫描部位:轴位T1WI、T2WI、矢状位T2WI,校正T1 VIΒE横断位扫描:全视野260mm×260mm,回波时间(TE)/重复时间(TR)1.74/5.08ms,体素设置为1.9mm×1.4mm×3.6mm,层厚设置为3.6mm,层间距设置为3.6mm×20%,增强扫描参数:TE/TR设置为1.66/4.24ms,体素1.9mm×1.4mm×3.6mm,翻转角设置为15°,层厚、矩阵分别设置为3.6mm、138×192,采集次数、扫描时间分别为35次、331s,检查前注射钆贝葡胺0.1mmol/kg,2.5mL/s。扫描结束后将数据导入工作站,确定感兴趣区(ROI)范围并采用Tissue4D软件分析图像,由2名放射科诊断医师判读,并计算速率常数(Kep)、容量转移常数(Ktrans)、血管外细胞外间隙容积比(Ve)。
1.3 观察指标(1)对比不同组别、研究组不同临床特征患者增强MRI定量参数Kep、Ktrans、Ve,分析其与临床特征相关性。(2)比较不同预后患者Kep、Ktrans、Ve,分析其对预后的预测价值。
1.4 统计学分析采用SPSS 26.0、Medcalc(version 19.04)软件进行统计学分析,计量资料采用(±s)表示,两组间比较采用t检验,多组间比较采用单因素方差分析,进一步两两间比较采用SNK-q检验;计数资料采用n(%)表示,两组间比较采用χ2检验;相关性分析采用Spearman法,r值确定正负性相关;影响因素分析采用Logistic多因素;采用受试者工作特征曲线(ROC)评价预测价值,以P<0.05为差异有统计学意义。
2 结 果
2.1 两组增强MRI定量参数比较研究组Kep、Ktrans、Ve高于对照组(P<0.05)。见表1。典型病例MRI图像见图1-2。
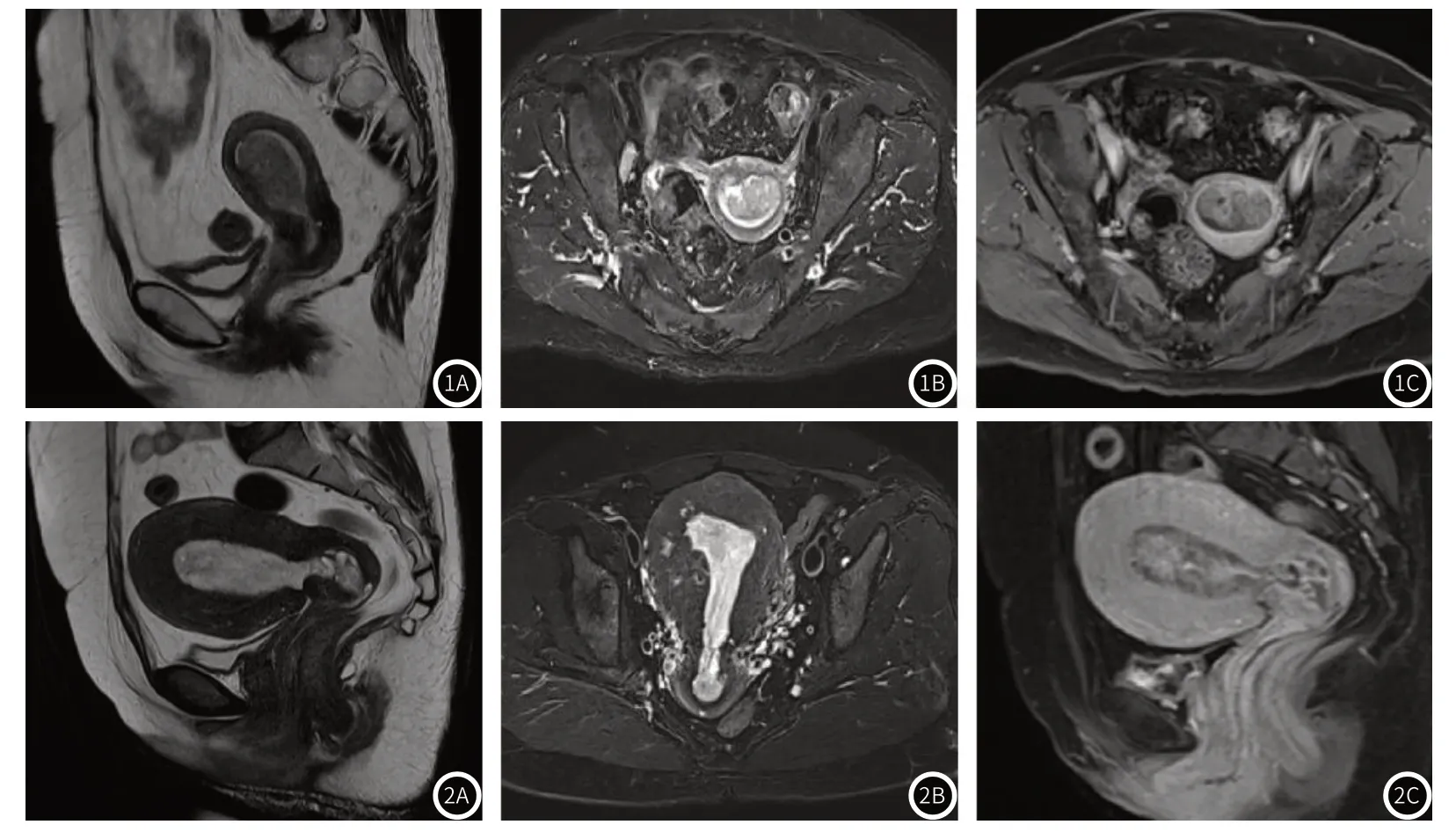
图1A-图1C 典型EC患者MRI图像;EC患者,年龄78岁,图1A为T2WI矢状位,子宫体腔稍高信号肿块,较正常子宫内膜 信号稍低;图1B为T2WI抑脂像轴位,子宫腔高信号肿块,结合带模糊消失,侵及肌层<1/2;图1C为 T1WI 抑脂像增强,轻度强化,强化程度低于子宫肌层。图2A-图2C 典型子宫内膜增生患者MRI图像;子宫内膜增生患者,年龄46岁,图2A为T2WI矢状位,子宫内膜增厚呈肿 块状,向宫颈管突出,信号不均匀,散见小囊状高信号;图2B为T2WI抑脂像轴位,子宫腔高信号肿块;图 2C为T1WI 抑脂像增强,不均匀强化,其内多发未强化小囊影。
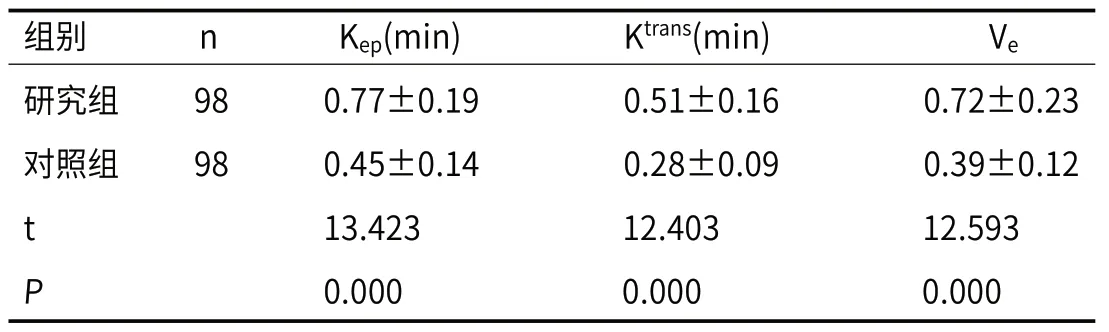
表1 两组增强MRI定量参数比较
2.2 不同临床特征患者增强MRI定量参数比较研究组不同病理类型患者Kep、Ktrans、Ve比较差异无统计学意义(P>0.05),不同病理分期、淋巴结转移、分化程度、宫颈间质累及情况、子宫肌层浸润深度患者Kep、Ktrans、Ve比较差异有统计学意义(P<0.05)。见表2。

表2 不同临床特征患者增强MRI定量参数比较
2.3 增强MRI定量参数与EC临床特征的相关性Kep、Ktrans、Ve与EC病理分期(赋值:Ⅰ~Ⅱ期=1,Ⅲ~Ⅳ期=2)、淋巴结转移(赋值:无=0,有=1)、宫颈间质累及情况(赋值:未累及=0,累及=1)、子宫肌层浸润深度(赋值:无浸润=1,浸润<1/2肌层=2,浸润≥1/2肌层=3)呈正相关,与分化程度(赋值:低分化=1,中分化=2,高分化=3)呈负相关(P<0.05)。见表3。
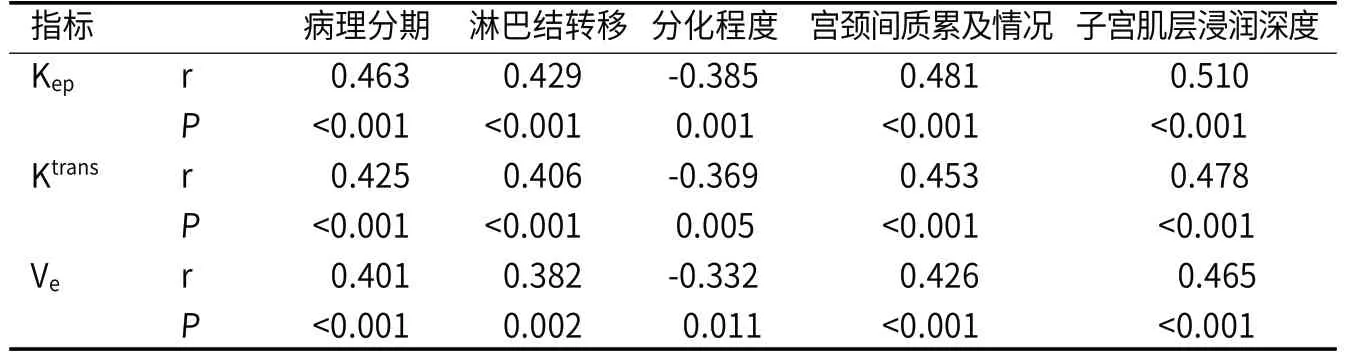
表3 增强MRI定量参数与EC临床特征的相关性
2.4 不同预后患者增强MRI定量参数比较研究组随访1年失访3例(因联系方式失效、家庭住址变迁失访),完成随访的95例患者中预后良好62例,预后不良33例,其中复发19例,转移8例,死亡6例。预后不良患者Kep、Ktrans、Ve高于预后良好患者(P<0.05)。见表4。

表4 不同预后患者增强MRI定量参数比较
2.5 EC预后影响因素分析以EC患者是否发生预后不良为因变量(赋值:未发生=0,发生=1),将(赋值:Ⅰ~Ⅱ期=1,Ⅲ~Ⅳ期=2)、淋巴结转移(赋值:无=0,有=1)、分化程度(赋值:低分化=1,中分化=2,高分化=3)、宫颈间质累及情况(赋值:未累及=0,累及=1)、子宫肌层浸润深度(赋值:无浸润=1,浸润<1/2肌层=2,浸润≥1/2肌层=3)、Kep(赋值:连续变量,纳入实测值)、Ktrans(赋值:连续变量,纳入实测值)、Ve(赋值:连续变量,纳入实测值)作为自变量,通过单因素、Logistic多因素分析显示Kep、Ktrans、Ve与EC患者预后不良显著相关(P<0.05)。见表5。
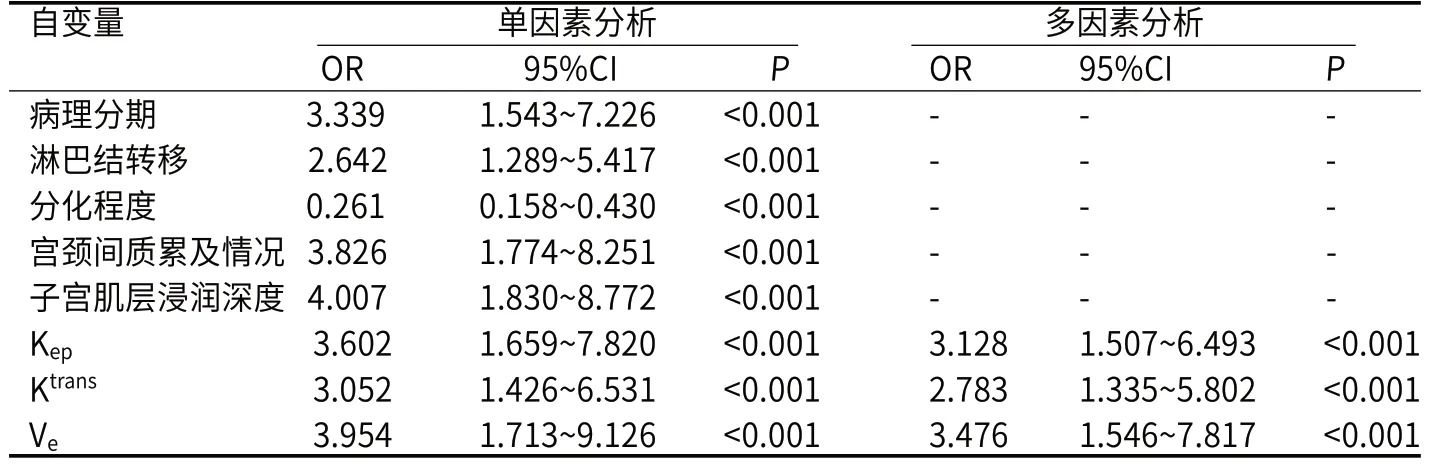
表5 EC预后影响因素分析
2.6 增强MRI定量参数预测预后的价值绘制Kep、Ktrans、Ve预测EC患者预后不良的ROC曲线(见图3),结果显示,各参数单独预测的AUC分别为0.800、0.789、0.770,联合预测的AUC为0.903,大于各参数单独预测的AUC(P<0.05)。见表6-7。

图3 增强MRI定量参数预测预后不良的ROC曲线

表6 增强MRI定量参数预测预后的价值
3 讨 论
EC发病机制与肿瘤新生血管生成、遗传有关,肌层浸润程度、分化程度等相关[11-12]。常规MRI可利用影像学图像上差异评估EC病理特征,但易受肌层信号等因素影响,影响MRI对临床特征的评价[13]。因而需寻找有效方法为临床医师评估预后提供参考。
增强MRI可鉴别不同信号组织,其定量参数Kep、Ktrans、Ve可反映血管通透性、病灶微血管生成、血流灌注等微环境改变,有助于了解肿瘤分化、恶性程度,增强MRI检查时对比剂可快速外漏,分析对比剂浓度可定量检测图像[14-15]。Ktrans数值升高表明病灶组织血流灌注升高、通透性增加,易出现肿瘤转移,还可表明组织细胞增殖活性程度;Kep值越高表明血管通透性越高;Ve可在一定程度上反映肿瘤血管生成,且与新生血管增多、微血管通透程度密切相关[16-19]。本研究结果显示,研究组Kep、Ktrans、Ve高于对照组,这与既往研究结果相似[20]。其原因可能为EC代谢率高、组织生长快速,病灶内新血管数量较多,增强MRI检查时对比剂进入较早。由此推测病灶内新生血管更为丰富,Kep、Ktrans、Ve也更高。Ktrans、Kep与组织内血流灌注量、血管壁通透性、微血管表面积有关,肿瘤恶性程度越高,其所需氧及营养物质越多,因而Ktrans、Kep越高[21-22]。Kep、Ktrans、Ve随着EC临床分期升高、分化程度降低、肌层浸润深度增高而呈增高趋势[23-24]。本研究结果显示,随着病理分期升高、淋巴结转移、宫颈间质累及、子宫肌层浸润深度增加、分化程度降低,Kep、Ktrans、Ve明显升高,提示Kep、Ktrans、Ve可能为临床判断EC患者临床特征提供数据参考。分析原因可能为随着肿瘤血管通透性增加,可为肿瘤生长提供有利条件,进一步促使肿瘤细胞增殖、转移,因而Kep、Ktrans、Ve呈上升趋势[25-26]。本研究发现Kep、Ktrans、Ve对区分EC临床特征具有一定价值。分析后认为肿瘤恶性程度越高,肿瘤内部血管数量增多,肿瘤坏死率升高,新生血管的密度相对较小,细胞血管外间隙增大,血管灌注能力、血管通透性增加,对比剂易透过血管壁,因而检测到Kep、Ktrans、Ve上升。
增强MRI检查显示EC病灶部位细胞核增大、细胞结构增多、细胞间隙缩小,且子宫肌层血供与病灶组织存在一定差异性,因而可用于诊断EC[27-28]。但增强MRI检查在EC预后预测应用中尚未见报道,本研究结果显示,预后不良者Kep、Ktrans、Ve高于预后良好者,且Logistic多因素分析显示Kep、Ktrans、Ve与EC患者预后不良显著相关,提示Kep、Ktrans、Ve越高者其预后越差。分析其原因可能为Kep、Ktrans、Ve越高者病灶部位新生血管活跃程度越强,肿瘤局部血流灌注、恶性程度也越高,肿瘤细胞分化越差,导致预后较差[29-30]。同时本研究结果显示,增强MRI定量参数联合预测预后的AUC大于各参数单独预测,提示增强MRI定量参数对EC患者预后不良具有一定预测价值。
综上所述,EC患者增强MRI定量参数Kep、Ktrans、Ve升高,且与临床特征密切相关,联合检测可有效预测预后,有助于指导临床治疗。
