基于CTA影像组学在预测动脉瘤破裂风险中的价值
2024-03-23王玙璠陈艾琪谭诗琪杜小萌马宜传
王玙璠 陈艾琪 谭诗琪 杜小萌 李 想 马宜传,*
1.蚌埠医学院第二附属医院放射科 (安徽 蚌埠 233017)
2.蚌埠医学院第一附属医院放射科 (安徽 蚌埠 233004)
颅内动脉瘤(imtracranial aneurysm,IA)是人类健康的危害元凶之一,其病因尚不清楚。根据流行病学研究显示,蛛网膜下腔出血的主要病因是颅内动脉瘤的破裂[1]。颅内动脉瘤的起病不易被察觉,及早的发现治疗就可以降低控制危害。但是,大部分动脉瘤被发现时已经破裂出血,因此错过了最佳治疗时机。随着科学的进步,影像技术也日益成熟,这使得未破裂动脉瘤的检出率大大提高,越来越多的患者由于发现后得到及时的治疗,终身未发生破裂[2]。所以,适当的预防对于降低颅内动脉瘤破裂的风险是至关重要的,并且在破裂的情况下及时处理去减少并发症和预防再次出血也是重中之重。目前关于颅内动脉瘤破裂预测的研究大多是基于形态学参数,通过对比颅内动脉瘤破裂前后的CTA、MRA、DSA图像进行研究,发现动脉瘤破裂前后其形态学未见明显变化[3],故而本研究便基于其形态学去构建影像组学模型,进而对其破裂风险进行预测。
影像组学(radiomics)是指可以自动提取医学图像特征进行分析,并为医疗精准决策构建模型的个性化工具。近年来,影像组学已经在医学领域被广泛应用,大多是在肿瘤分期及良恶性鉴别方面[4-7],但是随着技术的逐渐成熟,影像组学运用于颅内动脉瘤破裂风险的研究已卓有成效。Osamah Alwalid等[8]和QingLin Liu,MD等[9]已经证实影像组学构建模型对动脉瘤破裂的研究是具有价值的。
目前,临床公认的检出颅内动脉瘤的金标准是DSA,但是DSA作为一项有创性检查,不仅对患者是有伤害的,并且仍然存在无法避免的并发症。CTA作为无创性血管成像技术,更多的应用于颅内动脉瘤的普查中[10],所以本研究是基于CTA检查去构建预测模型。相对于传统的DSA、CTA、MRA及形态学,我们仅凭肉眼观察图像难以准确鉴别未破裂动脉瘤及破裂动脉瘤的影像学特征,恰恰影像组学可以观察到人肉眼无法分辨的细微差异,并且将影像图像中的特征进行高质量提取、分析,所以本研究旨在探讨基于CTA构建的影像组学特征模型去预测颅内动脉瘤破裂风险的价值。
1 资料与方法
1.1 一般资料收集2020年6月至2022年4月于蚌埠医学院第一附属医院及蚌埠医学院第二附属医院收治的144例颅内动脉瘤患者的影像资料进行回顾性分析。根据颅内破裂与否,将其分为未破裂组及破裂组,未破裂组包括CTA识别颅内动脉瘤,但无蛛网膜下腔出血或相关临床症状的患者;破裂组包括CT平扫存在蛛网膜下腔出血的患者,其动脉瘤在CTA上被识别并经DSA证实,无其他潜在破裂因素(外伤、感染或夹层等)。
纳入标准:18岁以上的成年患者;CTA诊断为颅内动脉瘤,无论动脉瘤是否破裂。排除标准:多发动脉瘤;颅内梭形动脉瘤、夹层动脉瘤、创伤性动脉瘤、感染性动脉瘤及先前治疗过的动脉瘤;运动伪影严重的CTA图像;无临床诊疗记录的病例;无法提取影像组学特征的病例。根据纳入、排除标准,共纳入144例颅内动脉瘤患者,其中未破裂组71例,破裂组73例。数据集按照7:3随机分成训练集和测试集,训练集100例,其中未破裂组49例,破裂组51例;测试集44例,其中未破裂组22例,破裂组22例。
1.2 CTA图像采集采用GE Revolution 256排CT、GE Light Sped 64排 CT、飞利浦Βrilliance 64排CT 和ANATOM Precision 64排CT进行扫描,扫描层厚及重建间隔(0.625mm,0.625mm),管电压及管电流(120kV、250mA);扫描范围均由主动脉弓水平至颅顶,打瞄基准线为OML线。嘱患者仰卧位,使用高压注射器经一侧肘正中静脉注射非离子型造影剂(碘克沙醇,含碘为每毫升320mgI),流速为每秒4.5mL,剂量为每千克1.0mL。
1.3 提取影像组学特征将符合入组标准的病例以DICOM格式从PACS系统中导出CTA图像,由两名资深影像科医生随机对颅内动脉瘤的CTA图像进行逐层勾画获取3D图像(图1-2),当两名医师意见相左时,需要通过讨论达成一致。基于医准-达尔文科研平台,筛选提取出来的影像组学特征,顺序如下:(1)最大绝对值归一化:将每一维度特征线性拉伸到[-1,1]之间。无需配置参数。(2)最优特征筛选百分比:通过统计方法,筛选出对分类重要的特征;条件是Percentile为10,score_func为f_classif。(3)模型选择支持向量机(support vector machine,SVM)进行实验。
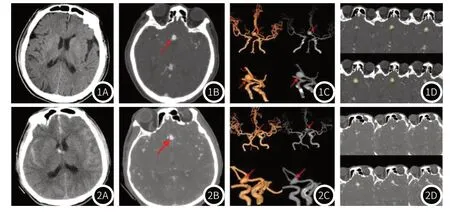
图1A-图1D 颅内动脉瘤未破裂患者,男,77岁。1A:颅脑CT平扫无蛛网膜下腔出血;1B、1C:前交通动脉瘤CTA及VR图像;1D:在CTA图像上对病灶边缘进行逐层勾画ROI。图2A-图2D 颅内动脉瘤破裂患者,男,65岁。2A:颅脑CT平扫存在蛛网膜下腔 出血;2B、2C:前交通动脉瘤CTA及VR图像;2D:在CTA图像上对病 灶边缘进行逐层勾画ROI。
1.4 统计学方法采用SPSS 22.0软件进行统计学分析,通过ROC曲线(receiver operating characteristic curve,受试者工作特征曲线)及AUC(area under curve,曲线下面积)去评估模型的预测效果及能力。P<0.05为差异具有统计学意义。
2 结 果
2.1 影像组学特征通过医准-达尔文科研平台,共提取出来1316个影像组学特征,通过最大绝对值归一化、最优特征筛选百分比及SVM筛选出14个影像组学特征(图3)。

图3 医准-达尔文科研平台筛选影像组学特征
2.2 统计学分析结果基于CTA所构建的影像组学模型训练集AUC值为0.87,测试集AUC值为0.83(表1、图4),使用选择支持向量机模型进行五折交叉验证,结果显示模型P=0.04具有统计学意义(P<0.05)(图5)。
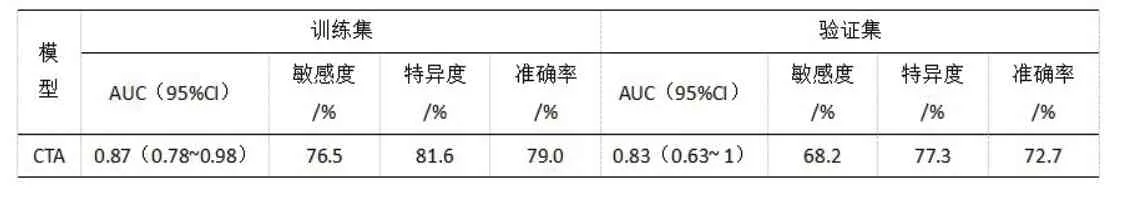
表1 模型在训练集及验证集中的统计学参数
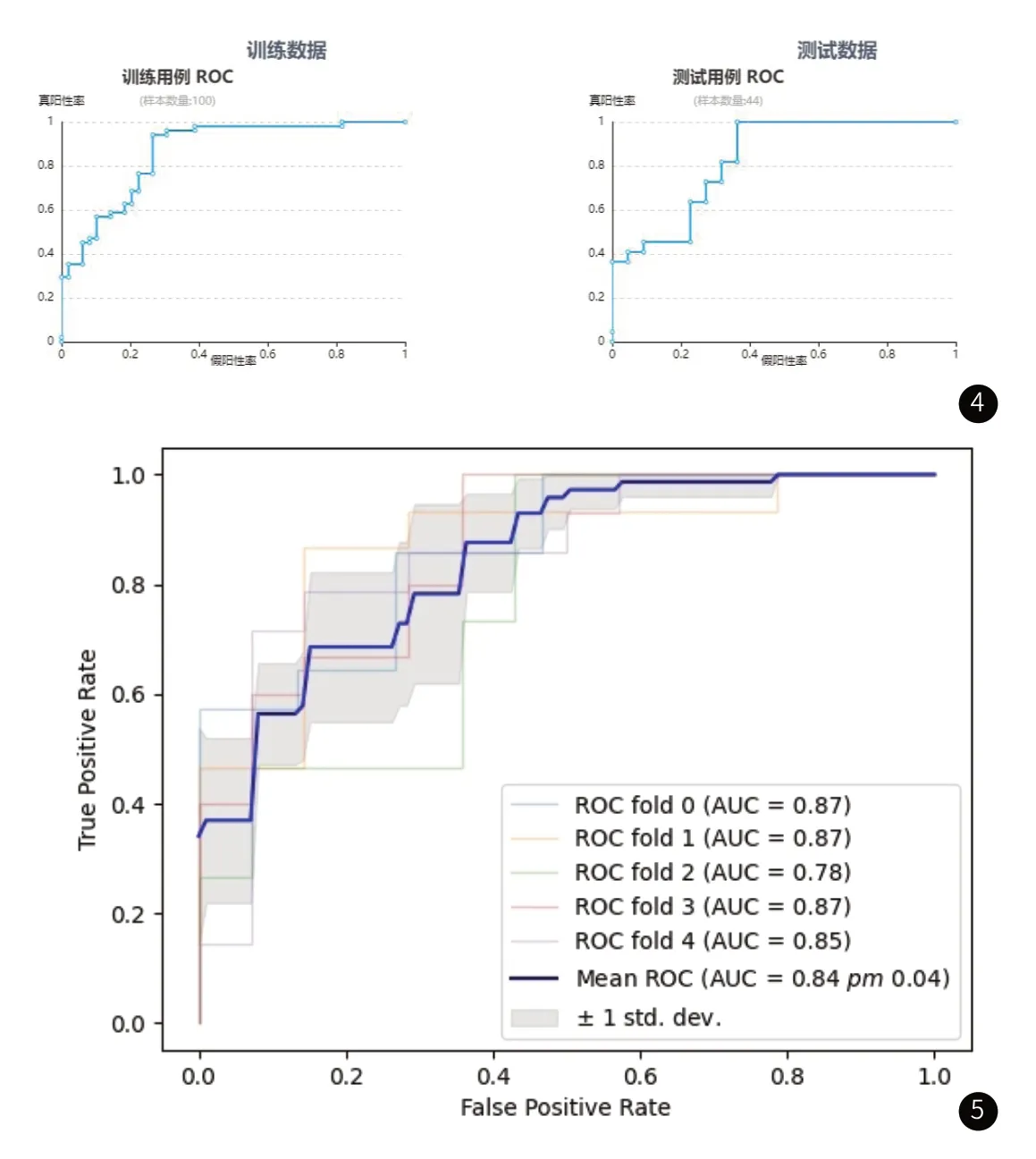
图4 CTA图像训练集及测试集影像组学模型ROC曲线图5 CTA影像组学模型五折交叉验证
3 讨 论
颅内动脉瘤是颅内动脉血管的管壁由于局限性的病理扩张所引起的瘤样凸起[11-12]。颅内动脉瘤是引发蛛网膜下腔出血的主要原因,亦是脑血管病中致死率排名靠前的疾病,所以对未破裂动脉瘤的积极治疗干预和评估动脉瘤的破裂风险是至关重要的[13]。但是根据统计,相比于未破裂动脉瘤的自然破裂所导致的风险,手术所带来的风险将会更大[14],所以对于未破裂动脉瘤患者是否应该进行手术治疗依旧存在争议。根据研究表明,有超过一半的颅内动脉瘤患者因为及时发现治疗,其预后效果良好,并且动脉瘤始终未破裂[2]。因此,对于动脉瘤患者临床治疗的关键决策手段的制定需要根据其动脉瘤破裂风险及手术治疗风险去双重考量。目前关于颅内动脉瘤破裂预测的研究大多是基于形态学参数,例如李不言等[15]对颅内动脉瘤破裂因素的研究中阐述动脉瘤大小是动脉瘤破裂出血最为重要的关键因素之一。尽管形态学参数有广泛的应用,但是对于其获取,现在仍然存在着不足之处,例如不同测量者对于动脉瘤的测量存在差异,其参数特征随之发生变化,然而使用影像组学进行数据提取分析将会使这种人为误差大大减少,并且可以获取很多基础形态学所无法提取的信息。影像组学通过计算机运算演练将医学影像图像转化为客观的数据信息,将无法捕捉的图像细节具象化,大大提高了医师对诊断的可控性和可把握性。近些年,关于影像组学在肿瘤中的研究已卓有成效,如Zhang Q等[16]发现基于MRI影像组学可以鉴别诊断乳腺良恶性病变。但是很少应用于颅内动脉瘤破裂风险评估中,因此本研究旨在探讨基于CTA影像组学在颅内动脉瘤破裂风险评估中的价值。
本研究是引用影像组学特征所构建的模型去预测颅内动脉瘤的稳定性,通过所选取的144例颅内动脉瘤患者,使用医准-达尔文平台对CTA感兴趣区进行逐层勾画,将获取的3D影像组学特征进行提取并构建模型,结果显示基于CTA图像建立的影像组学模型训练集及测试集AUC分别为0.87和0.83,其敏感度、特异度及准确率也都表明此模型在预测颅内动脉瘤破裂风险的研究中的应用价值成效良好。Liu等[17]利用影像组学在3D-DSA图像上成功识别与侧壁破裂和分叉动脉瘤相关的形态学特征,证实影像组学已经成功运用于颅内动脉瘤的形态分析。Osamah Alwalid等[8]回顾性分析了393例颅内动脉瘤患者的CTA图像,结果表明利用影像组学对未破裂动脉瘤及破裂动脉瘤进行分类是可以成功实现的。QingLin Liu,MD等[9]利用影像组学提取719个动脉瘤形态学特征成功预测动脉瘤的稳定性。王豪等[18]通过回顾性分析38例大脑中动脉镜像动脉瘤形态学及影像组学特征,证实影像组学对于动脉瘤的破裂预测是有较高的临床价值和学习应用。本研究采用3D勾画所提取的CTA影像组学特征去构建模型,结果显示该模型具有统计学意义(P<0.05),证实了基于CTA图像构建的影像组学模型在颅内动脉瘤破裂风险的研究中是有价值的。
无论是颅内动脉瘤的病因、机制还是危险因素等多个角度,都对其破裂风险有很多探索和钻研。本文通过回顾性分析研究,提取颅内动脉瘤影像组学参数,构建其破裂风险模型,从而评估其破裂危险,故无法避免的存在一定局限性:(1)本研究的患者主要分布于安徽及其周边地区,这样的单中心研究容易出现样本偏移;(2)本研究为回顾性分析,收集病例较少,未来将纳入更多病例,并且尽量通过前瞻性实验及多中心参与,以获得更准确的预测模型。
综上所述,基于CTA图像构建的影像组学模型在颅内动脉瘤破裂风险的研究中具有不可忽视的价值,可以帮助临床制定更为详细精准的手术治疗方案,更好地服务于临床及患者。
