利培酮和喹硫平治疗精神分裂症临床疗效比较*
2024-03-18朱剑荣方向明
朱剑荣,方向明,乐 嫣
(湖北省武汉市优抚医院,湖北 武汉 430023)
精神分裂症的复发率、致残率和病死率均较高,属终生性的精神疾病,预后较差,严重影响患者的生活质量。临床症状为妄想、情感迟钝或平淡、焦虑和抑郁、认知功能缺损等,其中认知缺陷是精神分裂症的核心组成部分[1-2],常伴随明显的睡眠障碍,主要表现为失眠或睡眠不规律,睡眠时间短,或过度睡眠等。睡眠障碍会导致患者的病情恶化,进而影响生命质量[3]。利培酮和喹硫平不仅能控制患者的阳性症状,且能有效改善阴性症状、认知功能障碍等症状[4-5]。但比较利培酮和喹硫平对精神分裂症患者的症状、认知功能及睡眠的影响的相关研究相对较少。为此,本研究中比较了利培酮和喹硫平治疗精神分裂症的临床疗效,以及对患者临床症状、认知功能及睡眠的影响。现报道如下。
1 资料与方法
1.1 一般资料
纳入标准:符合《精神疾病的诊断和统计手册(第五版)》中精神分裂症诊断标准[6];阳性和阴性症状量表(PANSS)评分不低于65分;年龄不超过50岁;首次接受利培酮和喹硫平治疗,且近1个月内未服用其他抗精神病药物。本研究方案经医院医学伦理委员会批准(伦理批件号为2018-3),患者及其家属签署知情同意书。
排除标准:对治疗药物过敏;原发性睡眠障碍;精神药物滥用史;妊娠期或哺乳期。
病例选择与分组:选取我院2018年12月至2021年12月收治的精神分裂症患者120例,根据治疗方法的不同分为利培酮组(52 例)和喹硫平组(68 例)。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。详见表1。
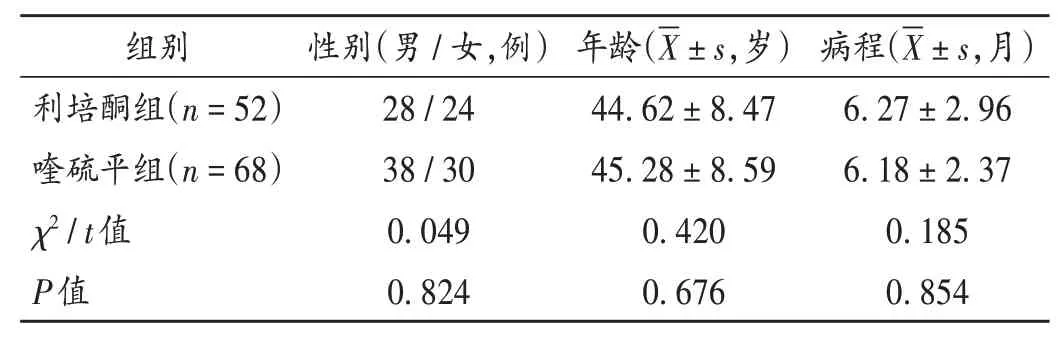
表1 两组患者一般资料比较Tab.1 Comparison of the patients' general data between the two groups
1.2 方法
利培酮组患者予利培酮口崩片(吉林省西点药业科技发展股份有限公司,国药准字H20060283,规格为每片1 mg),起始剂量为1 mg/d,根据病情调整剂量,最大剂量不超过6 mg/d。喹硫平组患者予富马酸喹硫平片(苏州第壹制药有限公司,国药准字H20030742,规格为每片0.1 g <按C21H25N3O2S 计>),起始剂量为每天2 次,每次25 mg,根据病情调整剂量,最大剂量不超过600 mg/d。两组患者均治疗1个月。
1.3 观察指标与疗效判定标准
观察指标:1)血清磷髓脂碱性蛋白(MBP)及胶质细胞源性神经营养因子(GDNF)水平。分别抽取患者治疗前后空腹静脉血各5 mL,离心,取血清,采用酶联免疫吸附试验测定血清MBP 和GDNF 的水平。2)PANSS评分。包括阳性症状、阴性症状、一般精神病理评分和总分。评分越高,表明症状越严重。3)认知功能[7]。采用蒙特利尔认知评估量表(MoCA)评估,总分不低于26分时为认知功能正常;反之,则为认知功能受损。4)睡眠质量[8]。采用匹兹堡睡眠质量指数量表(PSQI)评估睡眠质量,包括睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物、日间功能障碍,总分21分。评分越高,表明睡眠质量越差。5)不良反应。记录患者治疗期间胃肠道反应、嗜睡、肾功能异常等不良反应发生情况。
疗效判定[9]:痊愈,PANSS评分减少率不低于75%;有效,PANSS 评分减少率为>25%~<75%;无效,PANSS评分减少率不高于25%。总有效=痊愈+有效。
1.4 统计学处理
采用SPSS 20.0 统计学软件分析。符合正态分布的计量资料以X±s表示,行t检验;计数资料以率(%)表示,行χ2检验。P<0.05为差异有统计学意义。
2 结果
结果见表2至表7。

表2 两组患者临床疗效比较[例(%)]Tab.2 Comparison of clinical efficacy between the two groups[case(%)]
表3 两组患者认知功能评分比较( ± s,分)Tab.3 Comparison of cognitive function scores between the two groups(X ± s,point)

表3 两组患者认知功能评分比较( ± s,分)Tab.3 Comparison of cognitive function scores between the two groups(X ± s,point)
组别利培酮组(n=52)喹硫平组(n=68)t值P值治疗前20.12±1.63 20.21±1.57 0.306 0.760治疗后24.48±1.09 27.29±1.26 12.823 0.000 t值16.034 52.924 P值0.000 0.000
表4 两组患者血清MBP和GDNF水平比较( ± s,μg/L)Tab.4 Comparison of serum MBP and GDNF levels between the two groups(X ± s,μg / L)
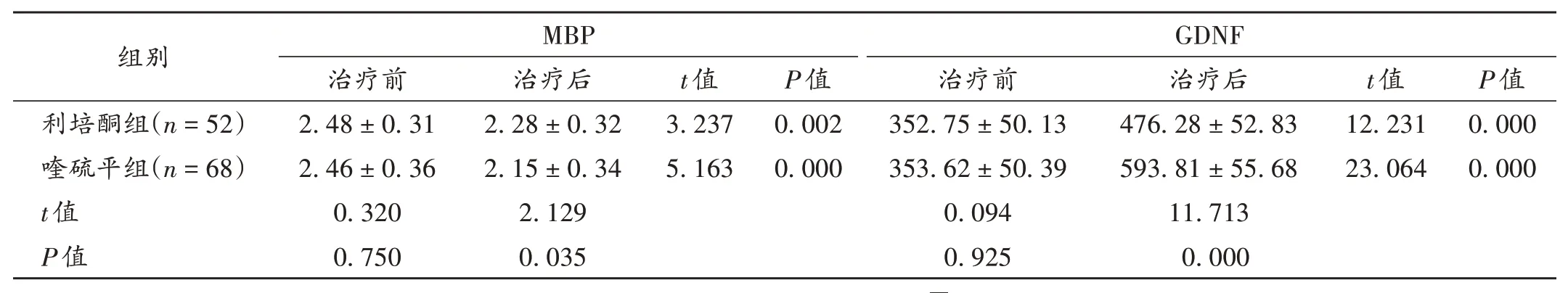
表4 两组患者血清MBP和GDNF水平比较( ± s,μg/L)Tab.4 Comparison of serum MBP and GDNF levels between the two groups(X ± s,μg / L)
组别利培酮组(n=52)喹硫平组(n=68)t值P值MBP治疗前2.48±0.31 2.46±0.36 0.320 0.750治疗后2.28±0.32 2.15±0.34 2.129 0.035 t值3.237 5.163 P值0.002 0.000 GDNF治疗前352.75±50.13 353.62±50.39 0.094 0.925治疗后476.28±52.83 593.81±55.68 11.713 0.000 t值12.231 23.064 P值0.000 0.000
表5 两组患者PANSS评分比较( ± s,分)Tab.5 Comparison of PNASS scores between the two groups(X ± s,point)

表5 两组患者PANSS评分比较( ± s,分)Tab.5 Comparison of PNASS scores between the two groups(X ± s,point)
组别利培酮组(n=52)喹硫平组(n=68)t值P值阳性症状治疗前25.68±3.47 25.21±3.36 0.749 0.456治疗后12.28±2.49 11.59±2.04 1.668 0.098 t值22.625 28.573 P值0.000 0.000阴性症状治疗前24.37±3.25 24.59±3.29 0.365 0.716治疗后20.52±3.94 19.74±4.28 1.024 0.308 t值5.436 7.409 P值0.000 0.000一般精神病理治疗前44.81±6.29 44.98±6.34 0.146 0.884治疗后28.63±4.52*27.81±4.46 0.992 0.323 t值15.064 18.266 P值0.000 0.000总分治疗前94.86±13.01 94.78±12.99 0.033 0.973治疗后55.09±10.23*54.21±10.27*0.466 0.642 t值17.328 20.203 P值0.000 0.000
表6 两组患者睡眠质量评分比较( ± s,分)Tab.6 Comparison of sleep quality scores between the two groups(X ± s,point)
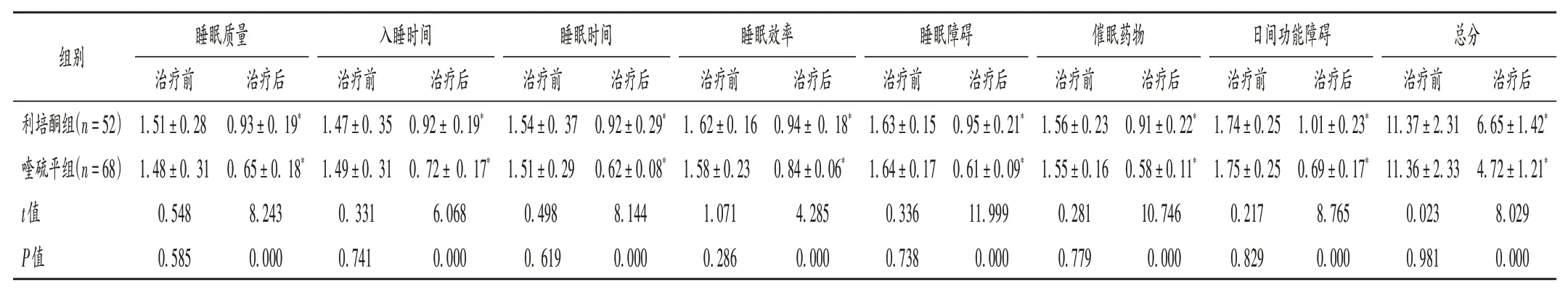
表6 两组患者睡眠质量评分比较( ± s,分)Tab.6 Comparison of sleep quality scores between the two groups(X ± s,point)
注:与本组治疗前比较,*P <0.05。Note:Compared with those before treatment,*P <0.05.
组别利培酮组(n=52)喹硫平组(n=68)t值P值睡眠质量治疗前1.51±0.28 1.48±0. 31 0.548 0.585治疗后0.93±0. 19*0. 65±0. 18*8.243 0.000入睡时间治疗前1.47±0. 35 1.49±0. 31 0. 331 0.741治疗后0.92± 0.19*0. 72± 0. 17*6.068 0.000睡眠时间治疗前1.54±0. 37 1.51±0.29 0.498 0. 619治疗后0.92±0.29*0.62±0.08*8.144 0.000睡眠效率治疗前1. 62±0. 16 1.58±0.23 1.071 0.286治疗后0.94± 0. 18*0.84±0.06*4.285 0.000睡眠障碍治疗前1.63±0.15 1.64±0.17 0.336 0.738治疗后0.95±0.21*0.61±0.09*11.999 0.000催眠药物治疗前1.56±0.23 1.55±0.16 0.281 0.779治疗后0.91±0.22*0.58±0.11*10.746 0.000日间功能障碍治疗前1.74±0.25 1.75±0.25 0.217 0.829治疗后1.01±0.23*0.69±0.17*8.765 0.000总分治疗前11.37±2.31 11.36±2.33 0.023 0.981治疗后6.65±1.42*4.72±1.21*8.029 0.000
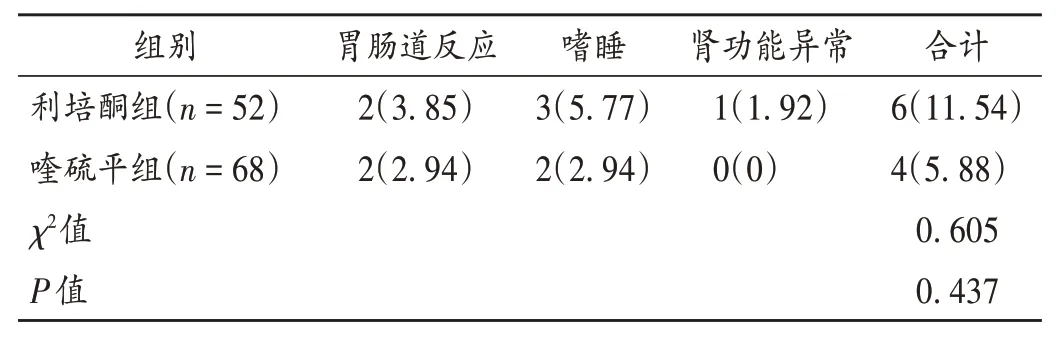
表7 两组患者不良反应发生情况比较[例(%)]Tab.7 Comparison of the incidence of adverse reactions between two groups[case(%)]
3 讨论
精神分裂症是一种病因尚未明确的常见精神疾病,抗精神病药物是治疗精神分裂症的首选方案,用药时需坚持早期、足量、一定疗程的治疗原则。目前,治疗药物首选第2代抗精神病药物,如利培酮、喹硫平,可有效改善患者的阴性症状、阳性症状、认知功能等[10]。本研究结果显示,利培酮和喹硫平治疗精神分裂症的总有效率和PANSS评分相当。
精神分裂症患者的血清MBP水平升高,GDNF水平降低,故检测2种因子水平对该病病情的判断及预后的评估具有积极意义。有研究表明,利培酮和喹硫平均可改善精神分裂症患者的MBP 水平[11-12],喹硫平可促进神经功能恢复正常[13-14]。本研究结果显示,喹硫平和利培酮均可调节血清MBP 和GDNF 水平,但喹硫平的效果显著更优。分析原因,MBP 在少突胶质细胞内合成,其水平变化可反映中枢神经系统损害、急性脱髓鞘的严重程度,当中枢神经系统遭受损害时,血脑屏障功能被破坏,其通透性发生改变,使血清MBP 水平升高;GDNF 有助于交感神经元、副交感神经元、感觉神经元等多种外周神经元的存活,不仅对发育中的神经元有营养作用,且有助于本体感觉、内脏感觉和皮肤感觉神经元的存活[15]。
认知功能障碍的病理学基础为前额叶-纹状体-丘脑-颞叶间的连接功能紊乱,其与5-羟色胺失调有关,主要表现为人体语言能力丧失,记忆力减退。利培酮具有多巴胺D2受体与5 - 羟色胺2 受体双重阻断作用,且对中脑边缘系统脑区有选择性作用;喹硫平对5-羟色胺有阻断作用[16-17]。本研究结果显示,喹硫平对患者认知功能的改善效果较利培酮显著更优,与李志武等[18]的研究结果一致。
失眠、昼夜节律紊乱、睡眠呼吸紊乱、睡眠时间等都会对认知功能产生影响。睡眠障碍是精神分裂症患者常见的临床表现,表现为失眠、睡眠时间少、入睡困难、过度睡眠。利培酮对中枢神经系统的5- 羟色胺和多巴胺受体产生拮抗作用,可减少锥体外系反应,改善睡眠质量[19]。喹硫平作用于组胺H1受体,产生镇静、催眠作用,从而改善患者的睡眠质量[20]。本研究结果显示,喹硫平对患者的睡眠质量的改善效果较利培酮显著更优,与杜振雄等[21]的研究结果一致。
综上所述,利培酮和喹硫平治疗精神分裂症的临床疗效相当,均能有效改善患者的PANSS 评分,但喹硫平对患者的血清MBP 和GDNF 水平、认知功能及睡眠质量的改善效果较利培酮更佳。
