宫颈癌患者血清miR-651、miR-630水平及临床意义
2024-03-11张永珍王珊珊赵海灵徐丽伟
张永珍 王珊珊 赵海灵 徐丽伟
新乡市中心医院(新乡医学院第四临床学院)1检验科,2妇瘤科 (河南新乡 453000);3河南大学第一附属医院妇产科(河南开封 475000)
宫颈癌是女性相关癌症死亡的主要原因之一,与宫颈癌发展相关的风险因素包括高危人乳头瘤病毒(high-risk human papillomavirus, hrHPV)感染、年龄、吸烟、分娩、口服避孕药和饮食,其中持续感染hrHPV 是宫颈癌的主要危险因素[1-2]。目前早期宫颈癌患者主要采用手术治疗,晚期患者为综合治疗,但部分患者预后较差、复发率高,导致临床治疗效果不佳[3]。宫颈癌的早期诊断可降低发病率和病死率,宫颈细胞学检查、HPV 检测为主要检测手段,但检测较为麻烦,且特异度或灵敏度不高[4]。因此,寻找更简单、更方便的检测方法,如血清肿瘤标志物检测,对早期发现宫颈癌,以改善宫颈癌的诊断和治疗至关重要。微小RNA(microRNA,miRNA)是20 ~ 22 个核苷酸的内源性非编码RNA,在生物过程中发挥重要的调节作用,通过负向介导其靶基因调控细胞的增殖、凋亡和分化过程,有研究[5-6]表明具有致癌和肿瘤抑制功能的miRNA 参与包括宫颈癌在内的癌症的形成和进展。已经确定宫颈癌的多种miRNA 标志物,miR-651 是一种癌症相关miRNA,研究发现,外泌体miR-651 抑制可以抑制宫颈癌的耐药性,可能作为宫颈癌的治疗剂[7]。miR-630 参与多种癌症的发生发展,研究[8]表明,miR-630在宫颈癌中低表达,与宫颈癌的发生和发展密切相关。miR-651、miR-630均可能与宫颈癌的发生发展有关,但二者在宫颈癌中的进展及预后中的临床价值鲜见报道。因此本研究通过检测miR-651、miR-630 的水平变化,为临床评估宫颈癌的进展和预后提供依据。
1 资料与方法
1.1 一般资料收集2017 年6 月至2020 年5 月入院治疗的宫颈癌患者108 例为宫颈癌组,年龄36 ~ 72岁,平均(44.82 ± 5.61)岁,其中< 50岁49例,≥ 50 岁59 例;HPV 感染者70 例,无HPV 感染者38 例;FIGO 宫颈癌分期:Ⅰ-Ⅱ期61 例、Ⅲ-Ⅳ期47 例;有淋巴结转移42 例、无淋巴结转移66 例;分化程度:低分化32 例,中高分化76 例;肿瘤直径< 4 cm 者43 例、≥ 4 cm 者65 例。另选取在我院治疗的宫颈上皮内瘤变(CIN)患者100 例为CIN组,年龄33 ~ 70 岁,平均(45.63 ± 5.38)岁,以及同期在我院健康体检者110 例为对照组,年龄33 ~75 岁,平均(43.95 ± 5.44)岁。3 组年龄差异无统计学意义(P> 0.05),具有可比性。
纳入标准:(1)经病理学诊断为宫颈癌患者,且符合国际妇产科联合会(FIGO)分期标准[9];(2)术前未接受任何抗肿瘤治疗;(3)临床资料完整。排除标准:(1)有其他严重疾病如免疫系统或内分泌系统疾病的妇女;(2)依从性差的妇女;(3)孕妇或哺乳期妇女;(4)合并其他宫颈疾病者;(5)既往肿瘤病史。本研究经医院伦理委员会批准通过(编号:2017032),研究对象及家属均知情同意。
1.2 方法
1.2.1 血清收集采集研究对象静空腹脉血5 mL,离心分离出上清,保存于-80 ℃。
1.2.2 实时荧光定量PCR(Real-time quantitative PCR, qRT-PCR)检测血清miR-651、miR-630 水平使用TRIzol 试剂盒(美国Sigma 公司)提取血清中总RNA,对RNA 浓度定量后用逆转录试剂盒(日本Takara 公司)得到cDNA,随后使用miRcute Plus miRNA qPCR Kit(北京天根生化科技有限公司)在ABI 7500 荧光定量PCR 仪(美国ABI 公司)中进行基因表达定量分析。反应条件为:95 ℃预变性15 min,95 ℃变性20 s,60 ℃退火30 s,40 个循环。miR-651、miR-630 以U6 为内参,采用2-△△Ct法计算miR-651、miR-630 相对表达量。所有引物由上海生工公司合成。引物序列如下:miR-651:正向引物:5'-TGGGTAAAGTGCTTATAGTGC-3',反向引物:5'-CAGTGCGTGTCGTGGAGT-3';miR-630:正向引物:5'-ACACTCCAGCTGGGAGTATTCTGTACCA-3',反向引物:5'-TGGTGTCGTGGAGTCG-3';U6:正向引物:5'-CATCACCATCAGGAGAGTCG-3',反向引物:5'-TGACGCTTGCCCAGCCTT-3'。
1.2.3 随访术后对所有患者进行为期36 个月的随访,随访截止至2023 年5 月或患者死亡,以电话或复查形式记录患者预后情况。
1.3 统计学方法SPSS 25.0 软件进行数据分析,用例表示计数资料,采用χ2检验;用(±s)表示计量资料,两组间采用t检验,三组间比较采用单因素方差分析。相关性分析采用Pearson 法。生存分析采用Kaplan-Meier 法。以P< 0.05 为差异有统计学意义。
2 结果
2.1 3 组血清miR-651、miR-630 表达比较相比于对照组,宫颈癌组、CIN 组患者血清miR-651、miR-630 表达显著下降(P< 0.05),相比于CIN 组,宫颈癌组患者血清miR-651、miR-630 表达显著下降(P< 0.05)。见表1。
表1 3 组血清miR-651、miR-630 表达水平比较Tab.1 Comparison of serum miR-651 and miR-630 expression in three groups ±s

表1 3 组血清miR-651、miR-630 表达水平比较Tab.1 Comparison of serum miR-651 and miR-630 expression in three groups ±s
注:与对照组相比,*P < 0.05;与CIN组相比,#P < 0.05
组别宫颈癌组CIN组对照组F值P值例数108 100 110--miR-651 0.32 ± 0.10*#0.68 ± 0.21*1.00 ± 0.32 239.305< 0.001 miR-630 0.41 ± 0.12*#0.73 ± 0.22*1.02 ± 0.34 168.773< 0.001
2.2 宫颈癌患者血清miR-651 与miR-630 表达相关性分析根据Pearson 相关性分析,血清miR-651与miR-630 呈正相关(r= 0.660,P< 0.05)。
2.3 宫颈癌患者血清miR-651、miR-630 表达与临床特征的关系宫颈癌患者血清miR-651、miR-630 表达与HPV 感染、分化程度、淋巴结转移、FIGO 分期有关(P< 0.05),其中有HPV 感染、低分化、有淋巴结转移、FIGO 分期Ⅲ~Ⅳ期的宫颈癌患者血清miR-651、miR-630 表达水平显著低于无HPV 感染、中高分化、无淋巴结转移、FIGO 分期Ⅰ~Ⅱ期的患者(P< 0.05);而与年龄、肿瘤大小无关(P> 0.05)。见表2。
表2 宫颈癌患者血清miR-651、miR-630 表达与临床特征的关系Tab.2 Relationship between serum miR-651, miR-630 expression and clinical features in patients with cervical cancer ±s

表2 宫颈癌患者血清miR-651、miR-630 表达与临床特征的关系Tab.2 Relationship between serum miR-651, miR-630 expression and clinical features in patients with cervical cancer ±s
临床病理特征年龄< 50岁≥ 50岁HPV感染有无FIGO分期Ⅰ-Ⅱ期Ⅲ-Ⅳ期淋巴结转移有无分化程度低分化中高分化肿瘤大小< 4 cm≥ 4 cm例数49 59 70 38 61 47 42 66 32 76 43 65 miR-651相对表达量0.31 ± 0.10 0.33 ± 0.09 0.29 ± 0.06 0.38 ± 0.10 0.36 ± 0.08 0.27 ± 0.04 0.28 ± 0.06 0.35 ± 0.08 0.27 ± 0.06 0.34 ± 0.07 0.31 ± 0.05 0.33 ± 0.07 t值1.093 5.848 7.058 4.864 4.941 1.619 P值0.277< 0.001< 0.001< 0.001< 0.001 0.108 miR-630相对表达量0.40 ± 0.11 0.42 ± 0.12 0.35 ± 0.08 0.52 ± 0.14 0.45 ± 0.12 0.36 ± 0.10 0.34 ± 0.09 0.45 ± 0.13 0.33 ± 0.08 0.44 ± 0.09 0.40 ± 0.10 0.42 ± 0.12 t值0.895 8.041 4.149 4.797 5.987 0.904 P值0.373< 0.001< 0.001< 0.001< 0.001 0.368
2.4 血清miR-651、miR-630 表达与宫颈癌患者预后的关系对所有的宫颈癌患者随访36 个月,108 例宫颈癌患者69 例生存,39 例死亡,总生存率为63.89%。分别以宫颈癌患者血清miR-651、miR-630 相对表达量中位数为标准,分为miR-651高表达患者54 例,miR-651 低表达患者54 例,miR-630 高表达患者54 例,miR-630 低表达患者54例。miR-651低表达患者总生存率(26/54,48.15%)明显低于miR-651 高表达患者(43/54,79.63%)(χ2= 11.599,P= 0.001),miR-630 低表达总生存率(24/54,44.44%)明显低于miR-630 高表达患者(45/54,83.33%)(χ2= 17.699,P< 0.001)。见图1、2。

图1 血清miR-651 表达与宫颈癌患者生存率的关系Fig.1 Relationship between serum miR-651 expression and survival of patients with cervical cancer
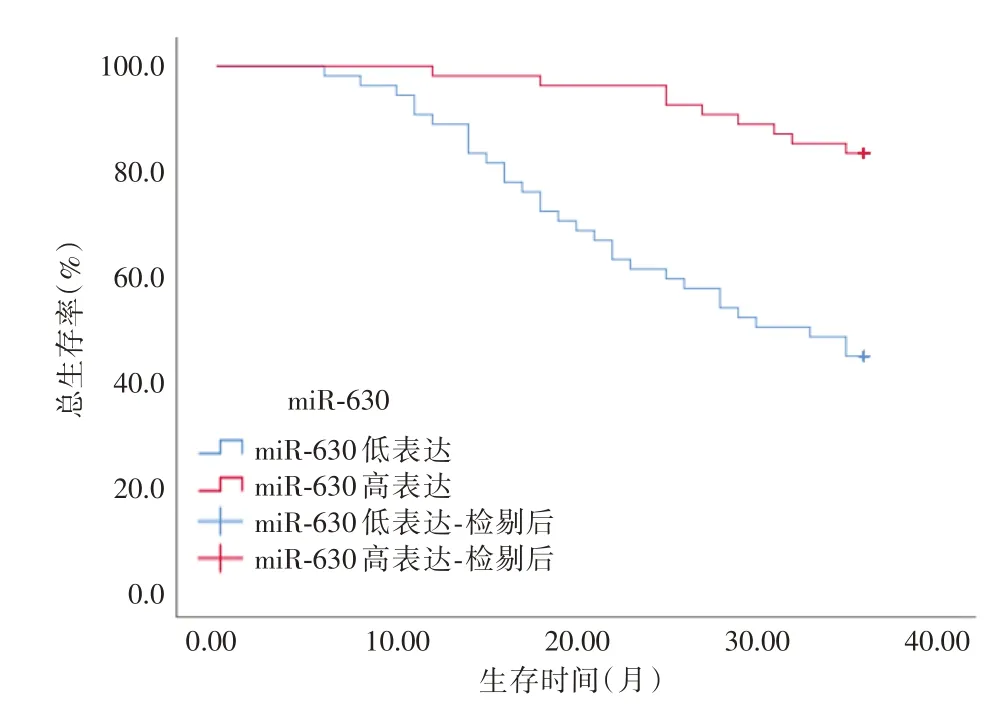
图2 血清miR-630 表达与宫颈癌患者生存率的关系Fig.2 Relationship between serum miR-630 expression and survival of patients with cervical cancer
2.5 Cox 回归分析影响宫颈癌患者预后的危险因素以宫颈癌患者生存情况(存活=0,死亡=1)为因变量,以HPV 感染(有=1,无=0)、淋巴结转移(有=1,无=0)、FIGO 分期(Ⅰ-Ⅱ期=0、Ⅲ-Ⅳ期=1)、分化程度(低分化=1,中高分化=0)、miR-651(低表达=1,高表达=0)、miR-630(低表达=1,高表达=0)进行Cox 生存回归分析。结果发现,HPV 感染、低分化程度、淋巴结转移、FIGO 分期为Ⅲ-Ⅳ期、miR-651 低表达、miR-630 低表达,为宫颈癌患者预后的危险因素(P< 0.05)。见表3。

表3 Cox 回归分析影响宫颈癌患者预后的危险因素Tab.3 Cox regression analysis of the risk factors affecting the prognosis of patients with cervical cancer
3 讨论
宫颈癌是临床常见的妇科恶性肿瘤,具有易转移和复发的特性,导致宫颈癌的发病率和死亡率都很高,尤其是晚期患者5年生存率低于40%[10]。由于早期宫颈癌无明显临床症状,当患者因阴道异常出血、盆腔疼痛或性交困难而确诊时已处于晚期,且经常伴有淋巴结转移,临床干预手段有限,导致患者预后较差。近些年从多方面对宫颈癌进行诊断治疗,推行宫颈癌筛查计划,广泛使用HPV 疫苗,放疗技术的进步也使宫颈癌治疗相关毒性降低,但受复发和转移的影响其发病率和病死率在一直上升。研究[11]发现,宫颈癌的长期生存与肿瘤诊断时的临床分期、分化程度和远处转移密切相关,虽然远处转移和FIGO 分期可以预测宫颈癌患者的临床结果,但它们可能不足以评估患者预后。因此,寻找更灵敏的早期诊断生物标志物和更有效、更安全的治疗方法,对宫颈癌的防治和预后都有重要意义。
miRNA 作为广泛研究的肿瘤标志物,是癌基因、肿瘤抑制因子或调节肿瘤发生途径的重要组成部分,在肿瘤中异常表达,通过上调癌基因或下调肿瘤抑制因子参与调节细胞增殖、分化、周期进程、凋亡,还与癌症病因、进展、转移和预后相关[12-13]。miRNA失调影响宫颈癌疾病的发生、发展、转移甚至预后,其中血清miRNA 较稳定可作为宫颈癌早期诊断和预后的生物指标[14]。miR-651 作为miRNA 家族的一员,在不同癌症类型中充当肿瘤抑制因子。研究[15]发现,过表达miR-651-5p 通过靶向E 盒结合锌指蛋白2 抑制紫外线辐射诱导的皮脂腺癌细胞恶性生物学行为。miR-651-3p 在肝癌组织和细胞系中显著下调,可通过靶向自噬相关蛋白3(autophagy-related 3,ATG3)调节自噬,增强肝癌细胞对顺铂的敏感性[16]。还有研究[17]发现,miR-651-3p 在胶质瘤组织和细胞中显著下调,通过负向调节特异性蛋白2 表达,抑制胶质瘤细胞增殖、迁移、侵袭和血管生成形成,发挥肿瘤抑制基因作用。miR-651 在宫颈癌中也发挥重要作用,过表达miR-651 可诱导宫颈癌细胞凋亡并削弱增殖[7]。本研究显示,宫颈癌患者血清中miR-651 表达水平显著低于CIN 组、对照组,表明miR-651 参与宫颈癌的发病。进一步研究发现,miR-651 表达水平与HPV 感染、分化程度、淋巴结转移、FIGO 分期有关。说明miR-651 低表达可能与宫颈癌的发生发展有一定关系。可能是由于miR-651 在宫颈癌中发挥抑癌功能,靶向负调节ATG3 进而抑制ATG3 介导的细胞自噬,抑制宫颈癌细胞的增殖侵袭能力,促进凋亡。因此,宫颈癌中miR-651 表达下降,导致其对ATG3 的抑制能力减弱,促进宫颈癌细胞的恶性行为。
miR-630 是位于15q24.1 上的MIR630 基因,主要与免疫系统中的细胞因子信号传导有关,在癌症中发挥重要作用。miR-630 在不同癌症类型中充当癌基因或肿瘤抑制因子,miR-630 在非小细胞肺癌中下调,其模拟物抑制细胞迁移、侵袭和增殖,促进凋亡[18]。miR-630 还在食管癌中低表达,其过表达可减少食管癌细胞侵袭和迁移[19]。研究[20]发现,miR-630 参与宫颈癌细胞的转移和进展,可能作为宫颈癌的潜在生物标志物和治疗靶点。还有研究[8]发现,miR-630 在宫颈癌细胞中表达降低,其通过靶向YES 相关蛋白1(Yes associated protein 1,YAP1)参与宫颈癌胞的增殖和迁移。本研究显示,宫颈癌患者血清中miR-630 的表达水平显著低于CIN 组、对照组,表明miR-630 参与宫颈癌发病。进一步研究发现,宫颈癌患者血清miR-630与有HPV 感染、低分化、有淋巴结转移、FIGO 分期Ⅲ-Ⅳ期显著相关。说明miR-630 低表达可能与宫颈癌的发生发展有一定关系。可能是由于在宫颈癌中miR-630 通过调节其靶基因YAP1,抑制YAP1的上调,进而抑制其对肿瘤侵袭、迁移和发生的促进作用。因此,在宫颈癌中miR-651 表达下降促进宫颈癌的发生发展。Pearson 相关性分析显示,宫颈癌患者血清miR-651 与miR-630 呈正相关,表明二者共同调节宫颈癌的发生发展。
本研究Kaplan-Meier 生存曲线显示,miR-651、miR-630 低表达患者3 年总生存率低于高表达患者,当miR-651、miR-630 同时下调时,宫颈癌的预后生存更差。进一步多因素Cox 回归分析表明,miR-651、miR-630 低表达是影响宫颈癌患者不良预后的危险因素,表明宫颈癌不良预后与miR-651、miR-630 低表达有关,推测两者表达可作为判断宫颈癌者预后的标志物,用于临床辅助工作。
综上所述,宫颈癌患者血清miR-651、miR-630水平降低,两者与HPV 感染、分化程度、淋巴结转移、FIGO 分期及预后有关。然而miR-651、miR-630 在宫颈癌中发生发展的具体调控机制为深入探究,后续将增加动物实验继续研究。
【Author contributions】ZHANG Yongzhen performed the experiments and wrote the article. WANG Shanshan performed the experiments. ZHAO Hailing revised the article.XU Liwei designed the study and reviewed the article. All authors read and approved the final manuscript as submitted.
【Conflict of interest】The authors declare no conflict of interest.
