ACS NSQIP手术风险计算器预测开腹宫颈癌根治术手术风险的价值
2024-03-11袁盛龙胡缓缓贡震
袁盛龙 胡缓缓 贡震
南京医科大学附属妇产医院(南京市妇幼保健医院)妇科(南京 210004)
宫颈癌是全球女性四大恶性肿瘤之一[1],仅2020 年全球年新发病例即达60.4 万[2]。在我国,截止目前,其发病率及病死率仍无明显下降趋势,且发病有年轻化倾向[3-4],严重威胁女性健康。就治疗而言,手术仍是宫颈癌尤其早期患者的主要方式,特别以腹腔镜为代表的微创术式一度以其更低的手术风险几乎成为唯一主流入路。然而高级别循证医学证据显示宫颈癌微创手术患者的复发和死亡风险均显著高于开腹手术患者[5-6],美国国立综合癌症网络(NCCN)、欧洲妇科肿瘤协会(ESGO)等国外指南逐渐建议将开腹手术重新作为宫颈癌根治术的标准手术途径[7]。由于多数学者将微创手术的预后劣势归咎于举宫器、气腹等的应用,优化后的“免举宫”等微创术应运而生。尽管目前还没有相关随机对照(RCT)的研究结果,但一项最新的纳入6 篇观察型研究共2 150 例患者的荟萃分析发现,相比于开腹,此类“免举宫”微创手术仍然增加了复发风险[8]。
有关宫颈癌微创手术相关问题的中国专家共识指出[9],应“充分尊重宫颈癌患者的知情同意权”,强调要与患者就不同手术途径的优缺点进行讨论。我们认为,讨论不应仅仅局限于此前共识所关注的“微创手术比开腹手术预后差、复发率高”的问题,开腹手术所固有的诸如手术切口感染(surgical site infections, SSI)风险高、创伤大等缺点也应强调。只有这样,才更符合共识所提倡的“适当引导患者做出明智的决定”[9]。
美国外科医师学会国家外科质量改进计划(American College of Surgeons National Surgical Quality Improvement Project,ACS NSQIP)支撑的手术风险计算器(surgical risk calculator, SRC)是一种能够预测外科手术并发症发生率的在线工具。该计算器依据美国874 家医院500 多万例手术数据创建,是一个比较全面的外科风险预测体系。通过使用20 个患者预测因素(如年龄、ASA 分级、BMI、HTN)和计划的手术编码(CPT 代码)来预测患者在术后30 d 内并发症发生率。该风险计算器自发布以来,在包括美国、日本、德国、意大利等国的诸多医疗机构进行应用与验证[10-13]。例如,HATIPOGLU 等[14]在预测开放性胃切除术后并发症的研究中发现,该计算器在预测脓毒症、术后死亡方面具有很强的性能,但对于术后严重并发症、手术部位感染等的预测表现相对较差。目前,已有关于ACS-NSQIP 风险计算器在包括妇科肿瘤学中评估术后并发症风险的相关研究[15-17],但开腹宫颈癌根治术是否适用于本计算器尚未见报道。本研究拟通过比较ACS NSQIP 手术风险计算器获得的我院开腹宫颈癌根治术患者术后并发症预测值与实际发生率,评估该在线工具的临床预测效能及潜在应用价值,现报告如下。
1 资料与方法
1.1 一般资料收集2021 年1-12 月在南京医科大学附属妇产医院(南京市妇幼保健院)妇科接受开腹宫颈癌根治术患者ACS NSQIP 手术风险计算器所需的临床数据信息,如年龄、性别、体质量、身高、功能状态、ASA 分类、是否长期使用类固醇等。纳入标准:(1)病理明确为宫颈癌;(2)未合并第二原发癌;(3)无明显手术禁忌证;(4)临床资料完整;(5)患者和(或)其家属签署相关手术知情同意书。排除标准:(1)病历资料未明确记录ACS NSQIP 手术风险计算器所需全部临床信息的患者;(2)术后30 d 内即失访的患者;(3)非初治患者。本研究获得了我院伦理委员会的批准(2023KY-128)。
共纳入139 例接受开腹宫颈癌根治术的患者资料(表1),年龄(51.35 ± 9.54)岁,体质量指数(23.9 ± 3.21)kg/m2。共有14例患者(10.08%)术前接受至少一次的紫杉醇/铂类联合新辅助化疗。本研究中没有患者在手术前出现腹水、脓毒症、呼吸机依赖、呼吸困难、充血性心力衰竭及透析,亦没有患者在术前的影像学检查中发现肿瘤播散的迹象。
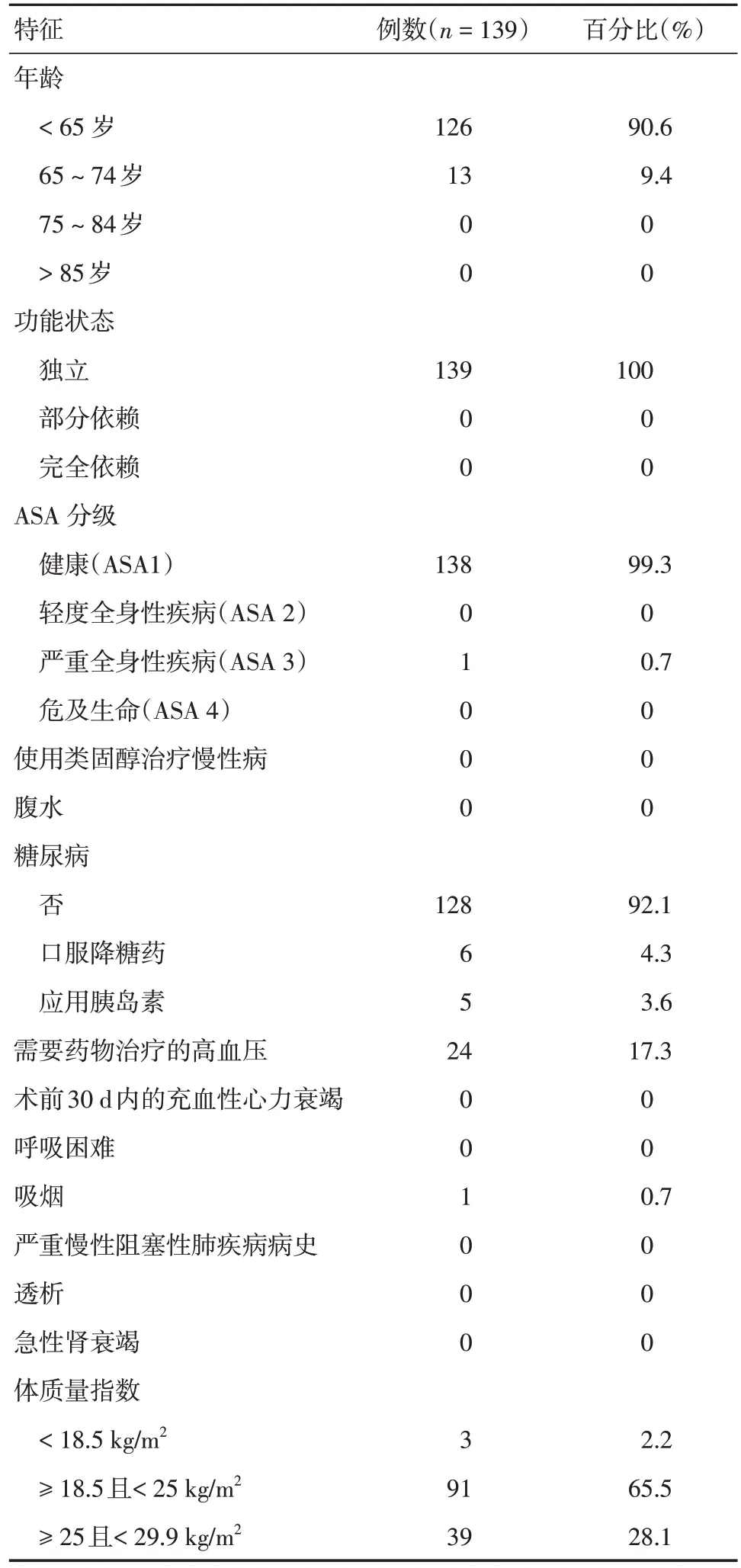
表1 患者一般情况Tab.1 Patient characteristics
1.2 ACS-NSQIP 手术风险计算器在线工具的使用与比较将每例患者的术前危险因素和手术方式通用程序术语(CPT)代码输入在线ACS NSQIP风险计算器(http://riskcalculator.facs.org),获得预测的术后每种并发症的发生率。ACS NSQIP 手术风险计算器定义的术后并发症分为严重并发症(serious complication),总体并发症(any complications),肺炎,心脏并发症,手术部位感染(SSI),尿路感染(UTI),深静脉血栓栓塞(VTE),肾衰竭,再入院,二次手术,死亡,脓毒症等。其中,严重并发症指代:心脏骤停、心肌梗死、肺炎、进行性肾功能不全、急性肾功能衰竭、肺栓塞、深静脉血栓形成、二次手术、深切口感染、器官间隙感染、全身性脓毒症、计划外插管、尿路感染、伤口破裂等[18]。总体并发症指代:浅切口感染、深切口感染、器官间隙感染、伤口破坏、肺炎、计划外插管、肺栓塞、呼吸机> 48 h、进行性肾功能不全、急性肾衰竭、尿路感染、卒中、心脏骤停、心肌梗死、深静脉血栓形成、二次手术、全身性脓毒症等[18]。此外,ACS-NSQIP 手术风险计算器也能预测患者的住院时间。收集该在线工具所预测的患者并发症发生情况及住院时间,将病历实际记录的情况与其预测结果进行比较。
1.3 统计学方法采用R(4.1.1)软件进行分析。逻辑回归确定预测风险评分与实际结果之间的关联[10]。预测值用百分率表示,实际发生设定为1[10]。C 统计量(ROC 曲线下面积)和Brier 评分用于评价ACS-NSQIP手术风险计算器的预测性能。C统计量衡量模型一致性指标的范围为0.5 ~ 1.0。C统计量< 0.5提示计算器预测评分与实际发生率差距大;如果C统计量> 0.7,模型被认为是合理的;如果> 0.8,则模型具有很强的预测性。Brier 评分用于描述预测风险评分与实际结果之间的均方差,其范围0 ~ 1。值越低表示预测能力越好,分数接近0 表示模型完美地预测了结果;分数为1,表明预测完全不准确;通常认为Brier < 0.01即为高预测模型[19]。
2 结果
2.1 预测风险评分与实际并发症发生率对比通过输入ACS NSQIP 风险计算器所需的术前患者因素和手术方式通用程序术语(CPT)代码,即可在线获得该患者预测风险(图1)。所有预测的手术并发症发生率均为2023 年使用新版在线工具获得。基于该计算器,我们首先比较了发生术后并发症的患者和未发生术后并发症的患者两组风险预测值,发现其差异无明显统计学意义(图2),初步提示ACS-NSQIP 手术风险计算器可能不能准确预测开腹宫颈癌根治术后并发症的发生。

图1 ACS NSQIP 风险计算器Fig.1 ACS NSQIP Surgical Risk Calculator
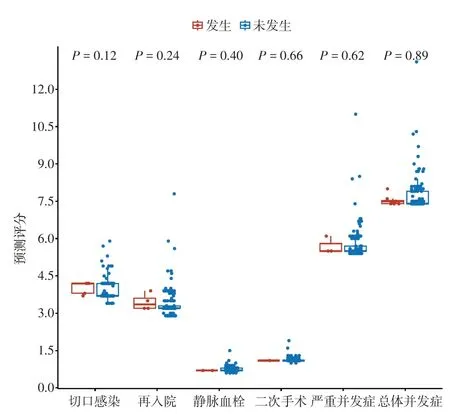
图2 发生并发症患者与未发生并发症患者的预测风险比较的箱线图Fig.2 Predicted risks of patients with observed outcome(red) and without observed outcome (blue) are displayed as boxplots
比较了ACS-NSQIP 手术风险计算器预测的发生率和实际并发症的发生情况,总体并发症、严重并发症、切口感染、静脉血栓、再入院、二次手术的预测风险发生率与实际发生率比较C-统计量(ROC 曲线)和Brier 评分分析表明,C-统计量介于0.4 ~ 0.7,且Brier 评分较高;仅二次手术的Brier 评分达到< 0.01的水平(0.007),但同时其C-统计量为0.594,提示ACS-NSQIP 手术风险计算器不能准确预测总体并发症、严重并发症、切口感染、静脉血栓、再入院以及二次手术的发生(表2)。

表2 患者手术风险计算器预测并发症发生率与实际发生率统计学比较Tab.2 The comparation between the surgical risk scores calculated using ACS NSQIP calculator and the actual outcomes
2.2 预测住院时间与实际住院时间的比较患者预测的住院时间为(3.93 ± 0.42)d,统计检验表明预测的住院日和实际住院日(13.11 ± 4.71)d 之间存在显着差异(图3),提示ACS-NSQIP 手术风险计算器亦不能准确预测开腹宫颈癌根治术患者的实际住院时间。
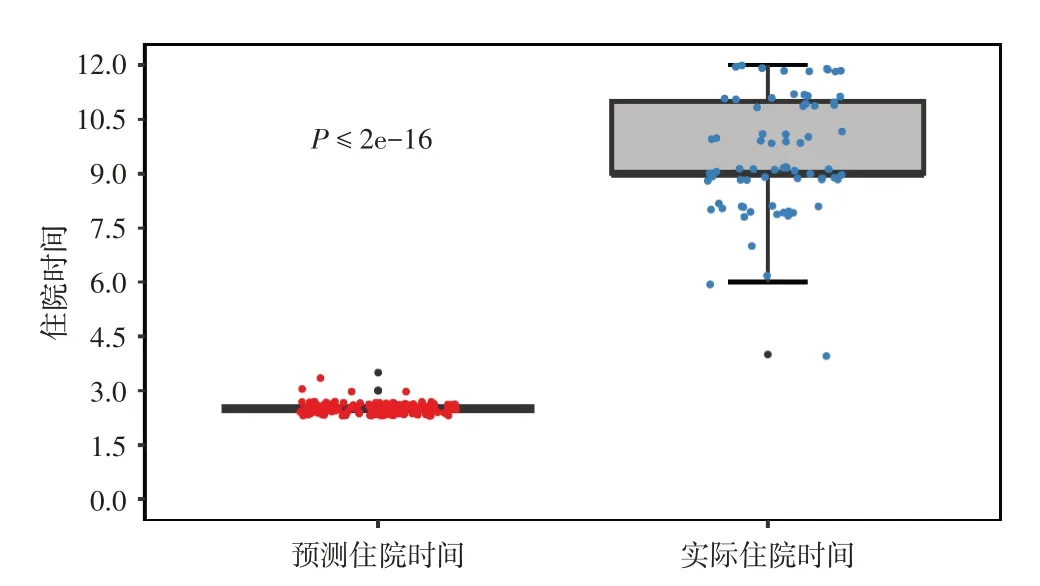
图3 预测住院时间与实际住院时间比较Fig.3 Comparison of predicted vs observed length of hospital stay
3 讨论
2018 年10 月31 日《新英格兰医学杂志》发表的对比开腹、微创手术临床疗效的RCT 研究-Laparoscopic Approach to Cervical Cancer(LACC)试验,发现了令人意外的结果,开启了早期宫颈癌手术开腹与微创之争。由于我国开展宫颈癌腹腔镜手术的医院和医生体量巨大,对这一结果的质疑更甚[20]。虽然同年12月23日,与LACC试验设计一样,对比微创与开腹治疗早期宫颈癌的我国多中心前瞻随机对照研究即已启动,然而目前尚未揭盲。
为了准确评估手术风险,指导宫颈癌患者的术式选择,ACS NSQIP 手术风险计算器进入了我们的视野。该在线工具是基于美国临床大数据开发的在线预测工具,能够预估多种手术并发症,为临床医生的决策提供依据[21]。该计算器在多个外科领域已得到应用。例如,CHUDGAR 等[11]的研究表明ACS NSQIP 手术风险计算器可以合理预测肺切除患者中除再入院、肾衰竭、脓毒症外的术后并发症。VOS 等[22]在全胃切除手术风险的研究中发现,该计算器对预测心脏并发症、肾衰竭、死亡表现最佳。卢文宁等[23]的研究显示,在机器人辅助腹腔镜前列腺癌根治术老年患者中,该计算器良好地预测了严重并发症的发生;并且建议国内同级别医院参考手术风险计算器的预测结果评估手术风险,制定治疗决策。
鉴于目前尚无ACS NSQIP 手术风险计算器在开腹宫颈癌根治术领域风险的预测应用,在本研究中比较了该手术风险计算器获得的2021年1-12月我院开腹宫颈癌根治术患者术后并发症预测值与实际发生率。结果显示对于接受开腹宫颈癌根治手术患者,ACS NSQIP 手术风险计算器尚不能准确预测围手术期并发症。本研究结果与文献报道的情况基本一致,如MANNING-GEIST 等[17]在新辅助化疗后接受卵巢癌肿瘤细胞减灭术的患者中发现,ACS-NSQIP 手术风险计算器不能准确地预测术后并发症。SHAKER 等[24]将ACS NSQIP 手术风险计算器用于接受剖腹手术的老年妇科肿瘤患者,结果表明计算器不能很好地预测术后并发症的发生,并且建议在条件允许的情况下对于死亡风险较高的患者应考虑非手术治疗。TEOH 等[25]的研究同样表明ACS NSQIP 手术风险计算器不能准确预测接受微创手术的妇科肿瘤患者的术后并发症。
刘亚芬等[26]的研究表明年龄> 40 岁是宫颈癌根治术术后并发症发生的独立危险因素。在本研究中,年龄> 40 岁的患者占多数,恰恰是术后并发症高发的年龄段。本研究中有超过30%的患者超重或肥胖,且肥胖患者常合并高血压、糖尿病等内科疾病,因超重肥胖引发的特殊的病理生理改变[27],使术后并发症的风险增加,也可能进一步加剧了此在线工具的预测困难。
本研究中该计算器不能准确地预测开腹宫颈癌根治术患者的术后并发症,考虑有以下几点原因。第一,在ACS NSQIP 手术风险计算器的开发设计中,纳入的妇科手术病例占总数的5.3%,仅占用于开发出院预测工具的人数的1.1%,且妇科肿瘤手术所占的比例不详[17]。第二,手术风险计算器等预测模型的设计过程中,倾向于高估不良事件的风险评分,从而提高灵敏度,但特异性容易降低。第三,ACS NSQIP 手术风险计算器没有包括患者术前的实验室检查结果。如有文献报道,低蛋白血症是术后并发症发病率的预测指标[28-29],但本工具并未纳入。第四,本研究集中在接受特定治疗的患者群体,即开腹宫颈癌根治术;而实际我院同期患者出现的并发症数目较少。第五,本计算器模型开发基于美国患者的临床大数据,与我国宫颈癌患者临床手术治疗大数据存在地域、人种等差异。
我们的研究结果还表明,该计算器预估的住院时间明显低于我院患者的实际住院时间,考虑可能与两国在医疗及社会文化方面的差异有关。国内患者术前检查、手术、术后护理等大多均在手术医院进行,患者更倾向在手术医院直至恢复。而美国患者通常术后即转入护理或康复机构,此举显著降低住院时间。因而我国患者实际住院时间明显长于美国。当然,也不排除疫情可能造成的一定影响。此外,HÖHN 等[30]应用ACS NSQIP手术风险计算器评估完全胰腺切除术的患者,发现ACS NSQIP 手术风险计算器会明显低估住院时间。BLAIR 等[31]的研究也表明实际的住院时间比预测的住院时间明显增加。上述结果均支持ACS NSQIP 手术风险计算器对于预测住院时间与实际住院时间有差异。
本研究的不足之处在于:ACS NSQIP 手术风险计算器是由多家医院尤其是北美的临床大数据构建并验证;然而受现实情况的影响,本研究的实际评估病例数据仅来自我国南京地区单一医疗机构,不可避免地存在着样本量相对较小,阳性并发症数据较少而限制了其评估效能。
综上所述,ACS NSQIP 手术风险计算器尚不能准确预测接受开腹宫颈癌根治术患者的术后并发症。鉴于本研究的局限性,故而可考虑联合其他中心共同进行验证,以期产生多中心、大样本的更可靠的研究成果指导临床。同时,对于尚存开腹与微创之争、急需术前风险评估的宫颈癌患者来说,要从根本上解决问题则更应积极研究并尽快建立属于我国人群的多中心大数据的手术风险评估体系。
【Author contributions】YUAN Shenglong performed the experiments,analyzed the results and wrote the original manuscript. HU Huanhuan assisted in data analysis. GONG Zhen conceived and designed the current study. All authors read and approved the final manuscript as submitted.
【Conflict of interest】The authors declare no conflict of interest.
