儿童耐多药结核病发生的相关影响因素及其预测模型的建立
2024-03-09罗季陈永刚马雅妮李娜喻明丽陈洁彭江丽刘梦醒
罗季,陈永刚,马雅妮,李娜,喻明丽,陈洁,彭江丽,刘梦醒
作者单位:1昆明市第三人民医院药学部,云南 昆明 650000;2昆明医科大学第一附属医院药剂科,云南 昆明 650000
结核病是由结核分枝杆菌感染引起的慢性传染病,世界卫生组织发布的《2020 年全球结核病报告》显示,2019 年有1 000 万人患结核病,其中儿童占12%,中国结核病患病人数占全球总结核病病人的8.4%,位居全球第三,防治形式非常严峻[1]。儿童死于结核病是发展中国家儿童死亡的主要原因之一,特别是未治疗的耐多药结核病(MDR-TB)占儿童死亡原因的22%[2]。MDR-TB 是结核病治疗中的重大障碍,我国MDR-TB 病人占全部结核病的10.7%,其中儿童MDR-TB的抗结核治疗仍缺乏有效药物和治疗指南[3]。且目前国内关于儿童MDR-TB影响因素的研究较少,因此,加强儿童MDR-TB的防控具有重要临床意义。本研究重点探究儿童MDR-TB发生的相关影响因素,并构建儿童MDR-TB 预测模型,旨在为临床防治儿童MDR-TB提供参考依据。
1 资料与方法
1.1 一般资料
1.1.1 病例来源通过电子病历系统,回顾性选取2010年3月1日至2022年2月28日昆明市第三人民医院结核病病儿2 358 例,根据纳入、排除标准,排除了1 508例病儿,本研究最终纳入850例结核病病儿,其中男476 例,女374 例;年龄(12.00±2.48)岁,范围为1~17 岁;初治MDR-TB 病儿36 例,发生率为5.65%(36/637),复治MDR-TB 病儿53 例,发生率为24.88%(53/213),总MDR-TB 病儿89 例,发生率为10.47%(89/850)。本研究符合《世界医学协会赫尔辛基宣言》相关要求。
1.1.2 纳入标准①参照国内相关标准[4]诊断为结核病;②年龄<14 岁;③病儿近亲属已签署抗结核治疗同意书。
1.1.3 排除标准①临床资料不完整者;②神经系统疾病病儿。
1.2 方法
1.2.1 相关定义(1)初治:指未进行过抗结核治疗者,或正在进行标准化抗结核治疗而未满疗程者,或不规则化疗时间不足1个月者。(2)复治:初治失败或复发需要再次治疗者,或因用药不合理或不规律导致抗结核治疗时间>1 个月者。(3)MDR-TB:病人结核分枝杆菌(MTB)体外药敏试验结果显示,至少同时对利福平、异烟肼耐药[5]。
1.2.2 调查方法采用我院自制的“结核病病儿调查问卷”开展调查,由病儿父母填写并回收问卷。调查的内容包括性别、年龄、独生子女、发育迟缓、营养不良、吸烟史、父母受教育程度、家庭收入、居住地、卡介苗接种、治疗情况、感染播散性、结核感染部位、与结核病病人接触、规范用药、合并人类免疫缺陷病毒(HIV)感染[6]、合并乙型肝炎病毒(HBV)感染[7]、合并哮喘[8]。发育迟缓指儿童在生长发育过程中出现速度放慢等异常现象,包括身材矮小、生长速度缓慢、身体发育不均衡、智力发育落后等。营养不良根据世界卫生组织推荐的Z评分法评估,Z评分<-2 分判定为营养不良[9]。吸烟史指每天抽烟≥1 支,且连续吸烟6 月以上。感染播散性,存在≥2 个不连续部位的感染,即可判定为有感染播散性[10]。
1.2.3 观察指标(1)统计MDR-TB 发生情况。(2)MDR-TB病儿与非MDR-TB病儿的临床资料。
1.3 统计学方法数据处理采用SPSS 22.0 软件。计数资料以例数描述,采用χ2检验,等级资料统计值以U表示,采用Ridit 检验。计量资料以描述,采用t检验。通过logistic 多因素回归模型分析儿童MDR-TB 发生的相关影响因素。采用rms 程序包构建MDR-TB 发生的列线图预测模型,采用caret程序包进行Bootstrap 法内部验证,采用rms 程序包计算一致性指数(C-index),C-index≥0.7 的模型即具有较好的预测区分度,采用ROCR 及rms 程序包作受试者操作特征曲线(ROC 曲线),验证模型的区分度,绘制校准曲线验证模型的校准度,以及绘制临床决策曲线(DCA)评价模型的临床效用。P<0.05为差异有统计学意义。
2 结果
2.1 MDR-TB 病儿与非MDR-TB 病儿的临床资料比较MDR-TB 病儿年龄、营养不良、吸烟史、治疗情况、感染播散性、与结核病病人接触、规范用药、合并HIV感染、合并HBV感染、合并哮喘与非MDR-TB病儿比较,差异有统计学意义(P<0.05)。见表1。

表1 非MDR-TB病儿与MDR-TB病儿的临床资料比较
2.2 儿童MDR-TB 发生的相关影响因素分析以儿童MDR-TB 为因变量,表1 中P<0.05 指标为自变量,包括年龄、营养不良、吸烟史、治疗情况、感染播散性、与结核病病人接触、规范用药、合并HIV 感染、合并HBV 感染、合并哮喘(赋值情况见表2),纳入logistic 多因素回归模型分析,结果显示,年龄、吸烟史、治疗情况、感染播散性、与结核病病人接触、规范用药、合并HIV 感染、合并HBV 感染均为儿童MDR-TB发生的影响因素(P<0.05),见表3。

表2 结核病病儿850例MDR-TB发生的相关影响因素分析自变量赋值

表3 结核病病儿850例MDR-TB发生的相关影响因素分析
2.3 儿童MDR-TB 列线图预测模型构建基于logistic分析获取的相关因素构建儿童MDR-TB列线图预测模型,见图1,列线图预测模型解读:随机选取1 例病儿,年龄10 对应评分54 分,有吸烟史对应评分57分,依次描记治疗情况、感染播散性、与结核病病人接触、规范用药、合并HIV 感染、合并HBV 感染情况对应的分值,计算各项分值的总分值,描记出最终总分值与Risk 对应的百分比,即为此病儿发生MDR-TB的概率。
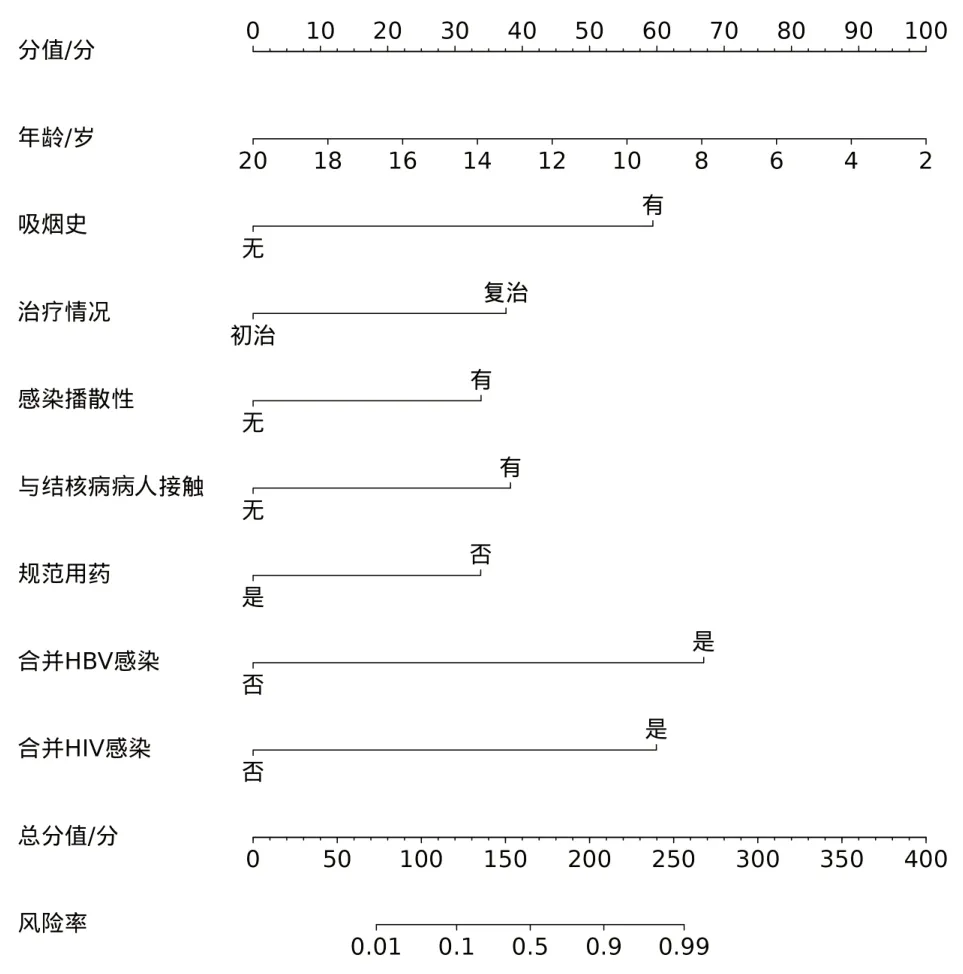
图1 结核病病儿850例耐多药结核病(MDR-TB)发生的列线图预测模型
2.4 儿童MDR-TB 列线图预测模型检验模型验证:(1)区分度:首先通过计算C-index 及ROC 的曲线下面积(AUC)验证模型的区分度,结果显示,该模型的该预测模型C-index 为0.960,具有良好的区分度;采用ROC 分析发现,所构建的列线图预测模型ROC曲线的AUC为0.96[95%CI:(0.94,0.98)],校准曲线与理想曲线拟合良好。(2)校准度:列线图模型预测MDR-TB 的校准度良好,模型与实际观测结果有较好的一致性,见图2。(3)临床应用:绘制DCA 决策曲线评价模型的临床效用,结果显示,列线图模型具有明显的正向净收益,该模型在预测MDR-TB方面拥有良好的临床效用,见图3。
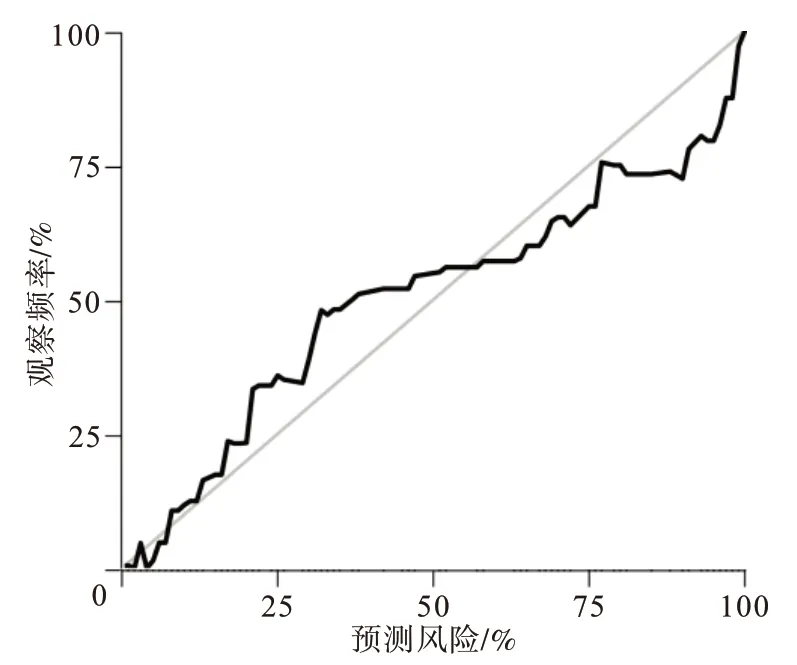
图2 结核病病儿850例耐多药结核病(MDR-TB)发生的列线图预测模型检验

图3 结核病病儿850例耐多药结核病(MDR-TB)发生的列线图预测模型临床决策曲线(DCA)
3 讨论
结核病是单一传染性病原体导致死亡的最常见原因,规范有效的抗结核治疗对控制病情进展、改善病人生存质量至关重要[11]。但抗结核药物的广泛滥用导致结核分枝杆菌出现耐药性,特别是MDR-TB 出现明显增加了抗结核治疗难度,给结核病的彻底治愈带来了极大困难[12]。研究显示,我国儿童结核病耐药现状严峻,单耐药结核病和MDR-TB发生率分别为27.1%、10.8%[13]。本研究调查结果显示,结核病病儿中MDR-TB 病儿占10.47%,与上述报道结果基本一致,进一步说明儿童MDR-TB 发生率较高,应给予足够重视。
本研究重点通过logistic 多因素回归模型分析了儿童MDR-TB发生的影响因素,结果显示,年龄是结核病病儿发生MDR-TB的独立危险因素。年龄较大病儿的学习压力相对较大,体育锻炼时间减少,且多为住校生,在缺少家长监督的情况下常出现不规范用药,导致抗结核治疗疗效减弱,更易发生耐药情况,从而增加儿童MDR-TB 发生风险。但也有报道指出年龄并不是结核病病人耐药的影响因素[14]。本研究结果与其存在一定差异,这可能与研究对象的不同有关,其研究对象为成年结核病病人,而本研究目标群体是儿童结核病病人。樊丽超等[13]研究也指出年龄较大的结核病病儿发生MDR-TB的风险更高。本研究支持其结果。本研究结果显示,有吸烟史可将儿童MDR-TB 发生风险提高2.565倍。国内张小洋等[15]研究指出,香烟烟雾中存在尼古丁等有害成分,可对肺泡巨噬细胞造成损害,而肺泡巨噬细胞是结核分枝杆菌感染早期最重要的防御细胞,吸烟导致机体对结核分枝杆菌感染的防御能力减弱,不利于疾病的控制,从而增加耐药风险。国外Ali MH 等[16]研究也指出吸烟是MDR-TB发生的预测因素,本研究支持其结果。此外,学生吸烟多为聚集性行为,可增加结核病传播风险。因此应加强结核病病儿健康教育,积极说明吸烟的危害性,应禁止吸烟并尽量避免接触二手烟。本研究结果中,复治结核病病儿发生MDR-TB 的风险是初治病儿的8.046 倍。原因考虑为复治病人存在用药不规律、治疗不彻底或药品质量差等不良因素,导致结核分枝杆菌耐药性发生变化。王云霞等[17]、Wang P 等[18]开展的成人结核病研究中,均指出复治是MDR-TB的独立危险因素。与结核病病人接触也会增加儿童MDR-TB 发生风险,这是因为结核病病儿免疫系统发育尚未成熟,易成为MDR-TB易感者,接触结核病病人中可能存在MDR-TB,从而增加MDR-TB 发生风险。本研究发现,规范用药是独立保护因素,这是因为规范用药是保证抗结核治疗的关键,病人擅自停药或不规律用药增加结核分枝杆菌耐药性,从而增加治疗难度。国外As'hab PP等[19]报道显示,治疗依从性是保证抗结核疗效的关键因素,依从性差可导致MDR-TB 发生。本研究支持其结论。本研究还发现,存在感染播散性也会增加儿童MDR-TB 发生风险,其原因在于播散性结核已在感染部位大量增殖,导致多个部位感染,其病情较严重,治疗难度高,导致治疗周期延长,从而增加MDR-TB发生风险。此外,合并HIV 感染、合并HBV感染均是儿童MDR-TB 发生的独立危险因素,其中HIV 感染对MDR-TB 的影响已有大量研究报道,如Francisco C 等[20]、Mukonzo J 等[21]研究显示,HIV 感染可导致机体免疫功能降低从而增加MDR-TB。HBV 感染对MDR-TB 的影响研究较少,其原因可能在于HBV 感染可导致肝功能损害,同时会导致自然杀伤细胞活性降低,CD3+、CD4+/CD8+等免疫功能指标水平下降,致使结核病灶吸收率和痰菌转阴率降低[22]。因此合并HBV 感染最终会延长抗结核治疗周期,增加MDR-TB发生风险。
本研究进一步根据上述影响因素构建了儿童MDR-TB 发生的列线图预测模型,通过验证显示该模型的预测值与实际观测值基本一致,具有良好的区分度,其预测的AUC 为0.96,提示模型整体预测效能较高,可为临床预测儿童MDR-TB 发生提供可靠依据,从而指导相关防控措施的制定和实施。
综上可知,儿童MDR-TB的防控形势严峻,病儿年龄、吸烟史、治疗情况、感染播散性、与结核病病人接触、合并HIV 感染、合并HBV 感染等均为MDRTB发生的影响因素,根据其构建的列线图预测模型能较好预测结核病病儿发生MDR-TB的风险。
