胆管癌病人临床营养评价方法的研究进展
2024-03-09何玉龙张金铎刘浩然孟文勃
何玉龙,张金铎,刘浩然,孟文勃,
作者单位:1兰州大学第一临床医学院,甘肃 兰州 730000;2兰州大学第一医院普外科,甘肃 兰州 730000
胆管癌是一种高度致命的上皮细胞恶性肿瘤,发生在胆管树和/或肝实质内的任何地方[1]。可分为由肝内胆管上皮引起肝内胆管癌(intra hepatic cholangiocarcinoma,IHCC)和肝外胆管癌(extra hepatic cholangiocarcinoma,EHCC),EHCC 包括肝门周围胆管癌和远端胆管癌。在过去的几十年中,胆管癌的发病率在全球范围内有所增加[2]。对于可切除的胆管癌病人,根治性手术切除是治愈的唯一机会,尽管胆管癌在诊断和治疗方面取得了进步,但是病人的预后并没有显著改善[3]。研究[4-5]报道癌症病人营养不良发生率较高,会显著影响他们的生活质量,增加感染的发生率、住院时间和死亡风险,与更高的并发症发生率有关。现有研究[6]表明,胆管癌病人的营养状况与综合治疗的临床结局密切相关。因此对胆管癌病人进行营养评估,明确切实可行的营养评价方法,对改善病人预后具有重要意义。本研究旨在阐述胆管癌病人的临床营养评价方法及其应用效果。
1 传统营养评价方法
1.1 人体测量人体测量营养指标主要包括身高、体质量、身体质量指数(BMI)、肱三头肌皮褶厚度、腰臀围、上臂围和上臂肌围等。其中BMI 是与体脂肪量高度相关且最简单易测的指标,与胆管癌预后相关。Yugawa 等[7]研究发现高BMI 是IHCC 病人根治性切除术后预后不良和复发风险的独立预测因素。Hau 等[8]研究证明,高BMI 与肝门部胆管癌病人根治性切除术后复发风险增加显著相关,并且高BMI病人术后生存率更低。Kumamoto等[9]研究发现高BMI 是远端胆管癌病人胰十二指肠术后并发症的独立危险因素。胆管癌的手术差别很大,以上研究显示BMI 与不同胆管癌病人的预后及术后并发症相关,其原因可能是高BMI 病人,由于腹腔内脏脂肪厚度增加,手术操作难度增大,影响淋巴结清扫数目,从而导致病人预后较差。
人体测量营养评价简单、容易获取,但受人为、环境等因素影响,对胆管癌病人进行营养评估是不充分的,缺乏灵敏度和特异度,应结合其他营养指标综合判断病人的营养状况。
1.2 实验室检查实验室检查指标主要包括血清白蛋白、肌酐-身高指数、尿3-甲基组氨酸、氮平衡、免疫指标、锌和铁等。胆管癌病人营养状况可能影响机体相关指标水平,所以相关性指标有助于准确反映病人营养状况。白蛋白是血浆中最丰富的蛋白质,其血清浓度具有预后意义,被广泛用于评估营养状况和预后[10-12];Shen 等[13]研究揭示了血清白蛋白水平对IHCC 病人预后的影响,发现高白蛋白水平的病人术后生存率较高。Sun 等[14]证明了白蛋白水平为肝门部胆管癌总生存期的独立预后指标。Huang 等[15]研究发现白蛋白水平是胰十二指肠术后并发症的独立危险因素。以上研究表明白蛋白水平在肝内、肝外胆管癌病人的临床结局中均具有较好的预测价值。
实验室检查指标容易获取,但易受饮食和应激的影响,存在一定偏倚,难以准确、客观评判胆管癌病人,应同其他营养评估指标互相权衡,将各项指标综合起来评估病人的营养状况。
1.3 影像学检查影像学检查指标主要是位于第三腰椎水平的骨骼肌指数(lumbar 3 skeletal muscle index,L3 SMI),即利用影像学检查获取L3椎体层面横截面下所有骨骼肌的总面积,除以身高的平方获得的数值[16]。肌肉减少症被认为是一种以骨骼肌质量和力量进行性和全身性丧失为特征的综合征,L3 SMI 是肌肉减少症的放射学指标。肌肉减少症不仅可评估IHCC、EHCC 病人的营养状况,还是胆管癌病人的负面预后因素。Kitano 等[17]研究发现肌肉减少症与免疫系统有关,并在接受手术切除的EHCC 病人的临床结果中发挥关键作用,是EHCC病人的独立不良预后因素。Deng 等[18]基于肌肉减少症建立了一种新的临床放射组学模型,用于预测IHCC病人根治性切除术后的预后,为病人提供了个性化预后评估,并可帮助外科医生进行临床决策。
影像学检查指标无创、直观,但费用高,伴有辐射风险,而且仅肌肉减少症还不足以成为将病人排除在手术之外的充分理由,需要大规模的研究来进一步阐明肌肉减少症对这些病人的影响。
2 综合营养评价法
综合营养评价法较传统单项营养评价法更能准确、客观地反映病人的营养状况,我们比较了评估胆管癌病人的综合营养评价方法(表1)。
2.1 营养风险筛查评估表营养风险筛查评估表(nutrition risk screening,NRS 2002)已是医疗住院病人群体特别完善的营养风险筛查的方法,已作为多种癌症病人营养不良的营养评估工具及相关危险因素[19-20]。NRS 2002 包括评估疾病严重程度、营养状况(BMI、体质量下降、饮食量减少)和年龄,并且与较高风险的不良后果相关[21]。在胆管癌病人中,郭剑[22]探讨了NRS 2002 应用于肝门部胆管癌术前营养评估的可行性,收集了82例可切除肝门部胆管癌病人资料,NRS 2002 评分将病人分为营养不良风险组(≥3 分)和营养良好组(<3 分),结果发现术前NRS 2002评分≥3分与术后总并发症、感染性并发症以及非严重并发症密切相关,是术后并发症发生的危险因素,可以作为评估肝门部胆管癌病人营养状态的良好工具。
NRS 2002 评分内容简单,容易获取,且筛查过程中无创伤、医疗耗费,是评估肝门部胆管癌病人营养状况的有效指标,但其评估价值还未在IHCC、远端胆管癌病人中探讨,易受体质量测量因素的影响,适用于成年住院病人的营养评价。
2.2 微型营养评价法微型营养评价法(MNA)是一种用于老年人营养状况评估的最常用和最有效的工具[23]。MNA 评价法共18 个问题,分成4 大部分:人体测量、整体评估、饮食评估和主观评估。它分为用于筛查营养不良的简短版(MNA-SF)和用于全面评估营养风险的完整版(Full-MNA)[24]。根据现有研究,MNA 结果可预测癌症病人的死亡风险和无进展生存期[25]。韩东等[26]研究发现MNA 为胆管癌病人术后并发症的独立预测因素,能有效预测胆管癌病人术后并发症的发生;吕骅等[27]用前瞻性调查方法研究了≥65 岁的老年恶性肿瘤住院病人其营养状态,研究发现MNA-SF 识别的存在的营养问题(营养不良+营养不良危险)与NRS2002 发现的营养风险(评分<3 分)结果一致性高度符合,可用于老年肿瘤病人的营养筛查。
MNA 可用于胆管癌病人的营养评估,对术后并发症有一定的预测价值,但研究中未明确评估哪类胆管癌病人,并且MNA 营养评估项目较多,操作繁琐,部分条目需要经过培训才能完成评估。
2.3 主观整体评估法主观整体评估法(subjective global assessment,SGA)是一种评估营养状况且广泛使用的主观工具[28]。SGA 是床边营养评估的金标准,它结合了病史(包括体质量、饮食变化、胃肠道症状、活动能力改变),体征(包括应激反应、肌肉消耗、皮下脂肪丢失、水分情况等)[29]。SGA 已在许多不同的病人群体中得到验证,包括癌症病人[28,30]。韩东等[26]研究发现SGA 和MNA 两种营养评价方法都是胆管癌病人术后并发症的独立预测因素,并且证明SGA 的预测敏感性更高,为胆管癌病人术前是否需要营养干预提供了理论依据。
SGA 操作简便,具有前瞻性,但依赖病人的主观判断,无法体现急性营养状况的变化情况,并且缺乏人体测量指标和实验室检查指标,会对营养评估结果造成一定偏倚,在胆管癌病人中研究较少。
2.4 病人主观整体评估法病人主观整体评估(PG-SGA)是在SGA 的基础上发展起来的,包括体质量、饮食、营养症状、活动和身体功能、疾病与营养需求、代谢需求和体格检查7 个方面,前4 个方面由病人自己评估,后3 个方面由医务人员评估。PG-SGA 是一种主观诊断工具,经过验证广泛用于肿瘤学环境[31],且有充分证据表明PG-SGA 能够预测临床结果,例如病人生存率、术后并发症、住院时间、生活质量和住院费用等[32]。郭剑等[33]分析了PG-SGA 与肝门部胆管癌术后并发症的关系,将PG-SGA 评分≥4 分作为发生营养不良的界值,发现营养不良组术后并发症的发生率明显高于营养良好组,证明了PG-SGA 是肝门部胆管癌病人术前营养评估的良好方法。
PG-SGA 可降低操作者偏倚,评估内容接近病人真实情况,但需要专业人员操作,未纳入人体测量及实验室指标,耗时较长,尚未应用于IHCC 和远端胆管癌病人。
2.5 营养控制状态评分营养控制状态(CONUT)评分是一种新提出的评估机体营养状态的指标[34],由血清白蛋白、血清总胆固醇及外周血总淋巴细胞计数3 个参数计算所得。CONUT 评分反映了病人的营养和免疫状况,已被广泛用作胃癌[35]、胰腺癌[36]、食管癌[37]等各种癌症病人预后的预测指标。CONUT 评分可以帮助评估住院期间的营养状况,高COUNT 评分提示病人预后不良,已被证明是胆管癌病人术后生存的独立危险因素,并对胆管癌术后并发症有预测价值。Wang 等[6]研究发现在接受根治性肝门部胆管癌切除术的病人中,COUNT 评分是病人术后总生存期的独立预后因素,与术后并发症的发生(Clavien-Dindo≥Ⅲa)及胆漏的发生密切相关;Terasaki等[38]用CONUT评分评估了胰十二指肠切除术后远端胆管癌病人的预后,研究表明CONUT评分是病人5 年生存率的独立预测指标,还反映了病人的潜在疾病进展。Miyata 等[39]研究发现在接受根治性手术切除的IHCC 病人中,高CONUT 评分(CONUT≥2)的病人的预后较差,高CONUT 评分是总生存期的独立危险因素之一。
CONUT 评分简单、经济,对不同胆管癌病人的临床结局具有较好的预测性,但目前的研究以单中心、小样本居多,且尚无统一的临界值水平,仍需进一步研究。
2.6 预后营养指数预后营养指数(prognostic nutritional index,PNI)是一种广泛用于评估个体营养状况和炎症水平的定量指标。PNI 使用以下公式计算:血清白蛋白(g/L)+5×外周血淋巴细胞计数(×109/L)[40]。PNI 反映了病人的营养和免疫状况,已被广泛用作各种癌症病人预后的预测指标[41-43]。在胆管癌中,PNI 已被证明与术后并发症相关,且低PNI 组显示出更低的生存率,Akgul 等[44]回顾性分析了PNI 与637 例IHCC 病人预后的关系,发现PNI<40 与更具侵袭性的IHCC 表型相关,是预后的独立危险因素;Wang 等[6]研究发现在肝门部胆管癌行根治性手术病人中,PNI 是总生存期和无复发生存期的独立预后因素,PNI<43.9 组生存率较低。
PNI 简单、易获取,一般用于评价胆管癌病人的营养相关预后,尚未用于其营养不良的诊断,并且无统一的临界值水平,有赖于更多的研究证据,并进一步探讨其在远端胆管癌病人中的评估价值。
2.7 其他综合营养评价法目前还有营养不良通用筛查工具(malnutrition universal screening tool,MUST)、营养不良筛查工具(malnutrition screening tool,MST)、营养风险指数(nutritional risk index,NRI)等综合营养评价方法,多用于肿瘤病人的营养评估,但这些营养指标尚未在胆管癌病人中探讨其营养评估价值,缺乏有效的证据,仍需更多的研究来进一步阐明这些营养指标对胆管癌病人的影响。我们汇总了综合营养评价方法在不同胆管癌病人中的应用(表2)。
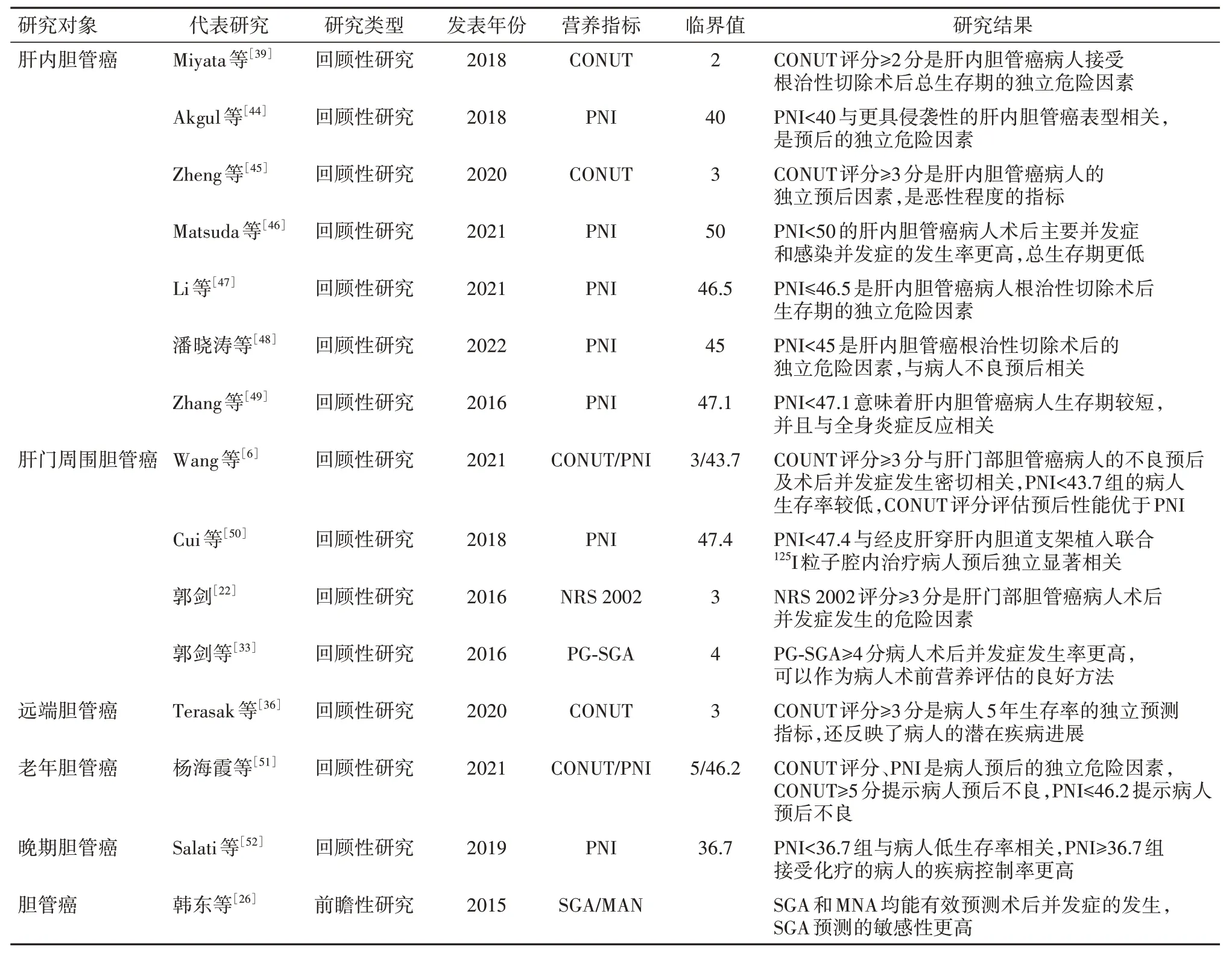
表2 综合营养评价方法在不同胆管癌病人中的应用
3 小结
综上所述,胆管癌病人的营养评价方法有多种,目前以CONUT 评分、PNI 报道最多,计算简单、可操作性更强,并且研究报道CONUT评分的预测能力高于PNI[6]。但现有的综合营养评价法主要是预测胆管癌病人的营养相关预后,并没有真正用于营养不良的诊断,在我国胆管癌领域的应用仍较少,使用经验有限,仍有一些问题需要进一步研究:(1)目前的临床研究的样本量较少,多为回顾性研究,这些结果可能会受到选择偏倚的影响,需要设计更多前瞻性、大样本、多中心研究进一步验证营养指标对胆管癌的评估价值。(2)营养指标在研究中有不同的临界值水平,并使用各种方法确定这些水平,因此,在未来的研究和临床实践中,应将这些营养指标的最佳临界值标准化。(3)胆管癌相关的营养评估指标在临床实践中仍然很大程度上未被认识和低估,目前还有MUST、MST、NRI等综合营养评估指标尚未应用于评估胆管癌病人,适用范围仍受限,未来可进一步探索其评估价值。
越来越多的证据表明,营养因素会影响癌症的关键细胞和分子过程,是癌症诊断后生存期的重要预测因素[53]。从癌症诊断开始就应在诊断和治疗途径中考虑营养问题,并应与抗肿瘤药物同时进行治疗[54],可以帮助高危病人和癌症病人了解健康决策的证据,改善其预后。Ma等[55]探讨了术后早期肠内营养对胆管癌病人免疫功能及临床结局的影响,术后早期肠内营养可以降低术后并发症的发生率,改善胆管癌病人的临床结果和免疫功能,从而有利于病人的康复。姜京京等[56]采用早期经鼻肠管肠内营养支持对胆管癌病人进行术后营养干预,可明显促进胃肠功能恢复时间,改善营养水平,提高免疫功能。所以营养疗法可以改善病人预后[57],可能是一种有价值的治疗选择。
因此,采用更加准确、可靠的临床营养评价方法,进行精准化营养评估,指导临床医生制定相应的诊疗策略,指导病人的健康教育,并进行合理的营养支持,有望提高胆管癌病人的生活质量并且改善预后。
