血清焦亡蛋白对脓毒症急性肝损伤病情及预后的评估价值
2024-03-07尚德民何通
尚德民 何通
脓毒症是因感染引起的宿主反应失调导致的危及生命的器官功能障碍,脓毒症患者发生多器官功能障碍(MODS)的风险高,临床治疗难度大、死亡率高[1]。肝脏拥有双重血供系统,在脓毒症发病过程中,大量释放的炎症细胞因子和异位的肠道菌群均会作用于肝脏,进而使肝脏成为脓毒症患者发生MODS的常见靶器官之一。脓毒症合并急性肝损伤会使全身病情加重,也增加心脏、肾脏等器官发生损伤的风险。因此,深入认识脓毒症急性肝损伤的分子生物学机制、发现脓毒症急性肝损伤的评价标志物具有重要的临床意义。NOD样受体蛋白3(NOD Like Receptor Protein 3, NLRP3)炎症小体通路是脓毒症发病过程中调控炎症反应的关键调控,也参与调控细胞焦亡[2-3]。相关的基础研究证实,细胞焦亡的激活是导致急性肝损伤的重要生物学环节[4-5]。本研究旨在探讨血清焦亡蛋白对脓毒症急性肝损伤病情及预后的评估价值。
资料与方法
一、研究对象
选择2019年5月—2022年4月期间河西学院附属张掖人民医院收治的脓毒症患者作为研究对象。纳入标准:①符合指南中脓毒症的诊断标准[6];②入组时留取血清标本;③临床资料完整。排除标准:①既往有慢性肝脏疾病病史;②合并恶性肿瘤、自身免疫性疾病;③入院前1周使用过肝毒性药物。共纳入166例患者,参照急性肝损伤的诊断标准,即总胆红素(TBil)>34.1 μmol/L和(或)丙氨酸氨基转移酶(ALT)> 80 U/L,将入组的脓毒症患者分为急性肝损伤组和无肝损伤组。急性肝损伤组72例,年龄(59.48±8.58)岁,男性41例、女性31例,合并高血压19例、糖尿病12例;无肝损伤组94例,年龄(57.91±9.14)岁,男性54例、女性40例,合并高血压25例、糖尿病14例。两组患者一般资料比较差异无统计学意义(P>0.05)。
二、研究方法
(一)血清焦亡蛋白的检测 入院后在生化采血管内留取患者的外周静脉血5 mL,静置凝血后3000 r/min离心10 min,分离血清并采用酶联免疫吸附试验(ELISA)试剂盒检测含半胱氨酸的天冬氨酸蛋白水解酶-1(cysteinyl aspartate specific proteinase-1, caspase-1)及Gasdermin-D(GSDMD)的含量。
(二)临床资料收集 根据患者的病历,收集以下临床资料:入院时的白细胞计数(WBC)、C反应蛋白(CRP)、降钙素原(PCT)、白蛋白(Alb)、SOFA评分、APACHE II评分。
(三)肝损伤类型评价 根据患者入组时的TBil和ALT水平进行肝损伤类型的评价,方法如下:①TBil>34.1 μmol/L为高胆红素型;(2)ALT>80 U/L高转氨酶型;(3)TBil>34.1 μmol/L且ALT>80 U/L为高胆红素高转氨酶型。
(四)预后评价 根据患者入院后28 d的治疗结局评价预后,包括存活组和死亡组。
(五)统计学处理
采用SPSS 22.0软件进行统计学处理。对计量资料进行正态性检验,对满足正态分布的计量资料以均数±标准差表示,两组间比较采用独立样本t检验、3组间比较采用单因素方差分析;对不满足正态分布的计量资料、以中位数和四分位数表示,2组间比较采用Wilcoxon秩和检验。2计量资料间的相关性分析采用Pearson检验或Spearman检验。计数资料以百分率表示,组间比较采用卡方检验。指标的诊断价值和预测价值采用ROC曲线分析。P<0.05为差异有统计学意义。
结 果
一、急性肝损伤组和无肝损伤组患者血清焦亡蛋白的比较
急性肝损伤组的血清Caspase-1、GSDMD含量高于无肝损伤组,差异有统计学意义(P<0.05)。见表1。
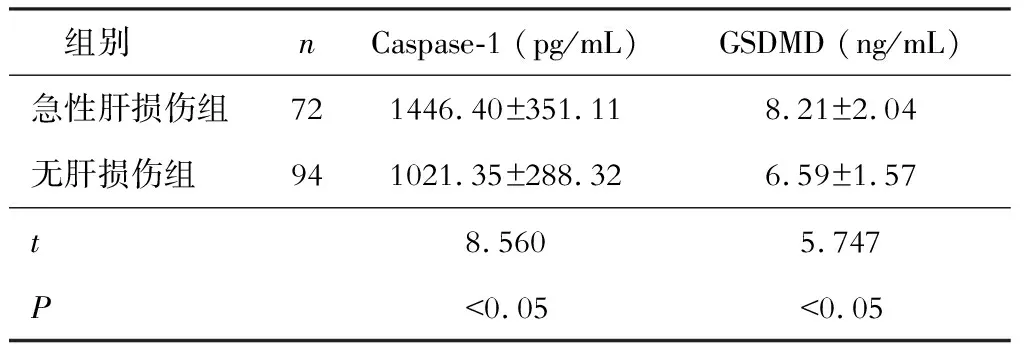
表1 急性肝损伤组和无肝损伤组患者血清焦亡蛋白的比较

表2 不同肝损伤类型患者血清焦亡蛋白的比较

表3 脓毒症急性肝损伤患者血清焦亡蛋白与临床资料的相关性
二、不同肝损伤类型患者血清焦亡蛋白的比较
不同肝损伤类型患者的血清Caspase-1、GSDMD含量比较,差异有统计学意义(P<0.05)。两两比较显示,高胆红素高转氨酶组患者的血清Caspase-1、GSDMD含量高于高胆红素组和高转氨酶组(P<0.05);高胆红素组与高转氨酶组患者的血清Caspase-1、GSDMD含量比较,差异无统计学意义(P>0.05)。
三、脓毒症急性肝损伤患者血清焦亡蛋白与临床资料的相关性
脓毒症急性肝损伤患者血清Caspase-1、GSDMD含量与CRP、PCT水平及SOFA评分、APACHE II评分呈正相关,差异有统计学意义(P<0.05);与WBC、Alb水平的相关性无统计学意义(P>0.05)。
四、血清焦亡蛋白对混合型肝损伤的诊断价值
血清Caspase-1、GSDMD含量诊断混合型肝损伤的ROC曲线见图1,两项血清指标均对混合型肝损伤具有诊断价值,诊断效能见表4。
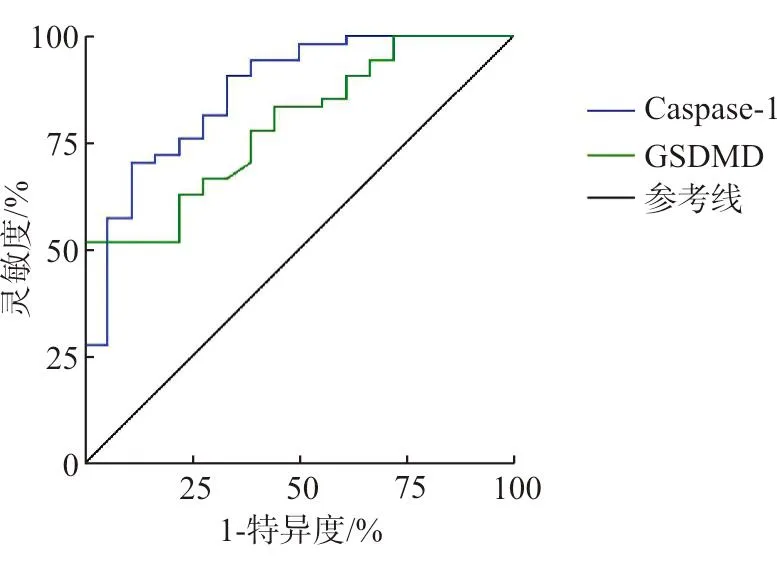
图1 血清Caspase-1、GSDMD含量诊断混合型肝损伤的ROC曲线
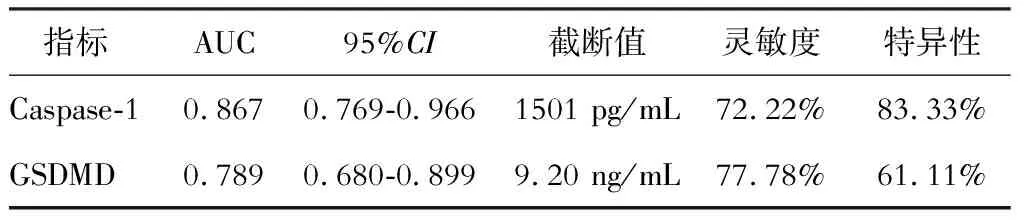
表4 血清Caspase-1、GSDMD含量诊断混合型肝损伤的效能
五、死亡与存活患者血清焦亡蛋白的比较
死亡患者的血清Caspase-1、GSDMD含量高于存活患者,差异有统计学意义(P<0.05)。见表5。
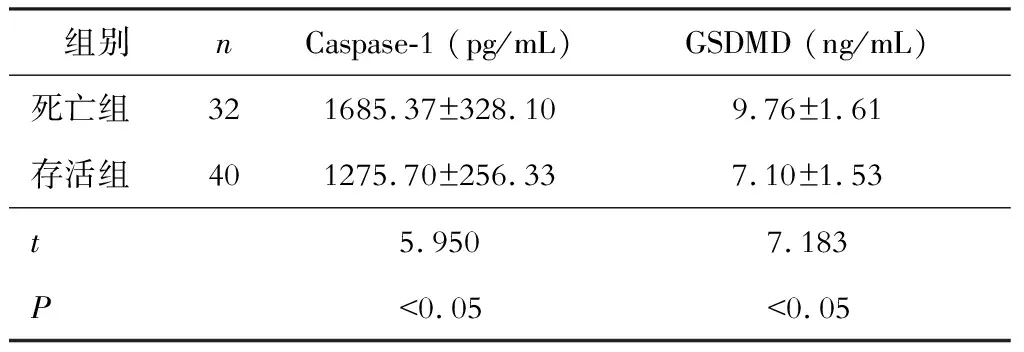
表5 死亡与存活患者血清焦亡蛋白的比较
六、血清焦亡蛋白对脓毒症急性肝损伤患者死亡的预测价值
血清Caspase-1、GSDMD含量预测脓毒症急性肝损伤患者死亡的ROC曲线见图2,两项血清指标均对脓毒症急性肝损伤患者的死亡具有预测价值,诊断效能见表6。
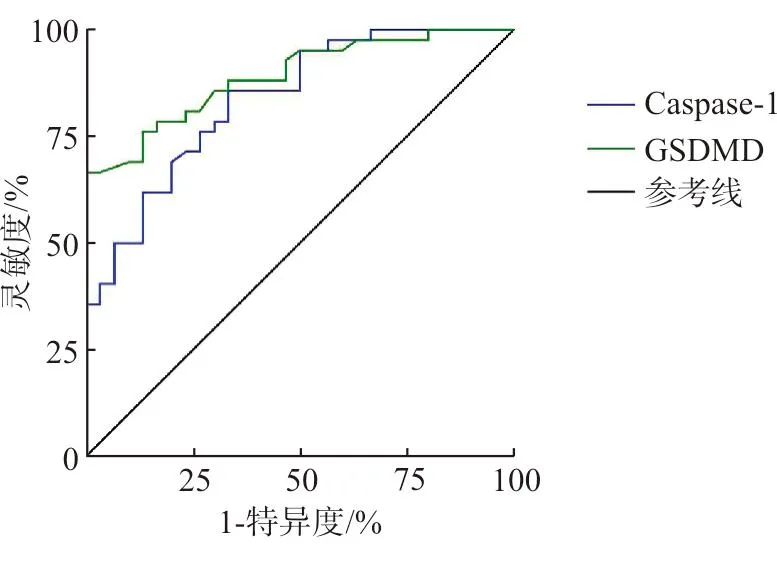
图2 血清Caspase-1、GSDMD含量预测患者死亡的ROC曲线

表6 血清Caspase-1、GSDMD含量预测患者死亡的效能
讨 论
急性肝损伤是脓毒症常见的合并症之一,导致脓毒症患者发生急性肝损伤的临床因素包括高龄、合并症多、脓毒症病情重[7-8],相关的分子生物学机制是炎症反应级联放大激活所导致的组织损害,所涉及的生物学环节不仅包括炎症反应,还包括细胞焦亡及凋亡、氧化应激、内质网应激、线粒体自噬等[9-10]。脓毒症合并急性肝损伤的病情重、救治难度大、死亡率高,在临床实践中准确评估病情及预后对指导治疗、改善预后具有重要意义。
NLRP3炎症小体在炎症反应的调控中发挥重要作用,在脓毒症发病过程中NLRP3炎症小体的激活能够促进多种炎症细胞因子的释放,进而促进炎症反应的级联放大激活并导致全身多个器官损伤。有研究报道,合并急性肝损伤的脓毒症患者血清多种炎症介质的含量与未合并急性肝损伤的脓毒症患者比较无差异[11-12],提示炎症反应可能不是脓毒症患者发生急性肝损伤的直接影响因素。除参与炎症反应的调控外,NLRP3炎症小体的激活还能促进Caspase-1活化、增加GSDMD释放并介导细胞焦亡,进而通过细胞焦亡的作用造成器官损伤[13-14]。本研究的分析结果显示,合并急性肝损伤的脓毒症患者血清中焦亡蛋白Caspase-1、GSDMD的含量均高于未合并急性肝损伤的脓毒症患者,提示细胞焦亡的过度激活可能与脓毒症患者发生急性肝损伤有关。
在急性肝损伤的动物模型中,抑制细胞焦亡一方面直接减轻肝细胞的损伤,另一方面也减轻肝脏组织中内皮细胞损害、改善微循环障碍、减少微血栓形成,进而有利于减轻低灌注导致的肝脏损伤[15-16]。国内一项临床研究对脓毒症合并肝损伤患者的临床特点进行了分析,与单纯高胆红素患者及单纯高转氨酶患者比较,高胆红素高转氨酶患者的炎症反应较重、死亡率较高[11],提示高胆红素高转氨酶的脓毒症合并急性肝损伤患者病情较重。本研究的分析结果显示,高胆红素高转氨酶患者的血清焦亡蛋白Caspase-1、GSDMD的含量较单纯高胆红素患者、单纯高转氨酶患者升高,血清Caspase-1、GSDMD含量对高胆红素高转氨酶的脓毒症合并急性肝损伤具有诊断价值。以上结果表明,随着脓毒症合并急性肝损伤患者的病情加重、焦亡的激活程度也加剧,进而也提示在脓毒症发病过程中细胞焦亡的过度激活会加重肝损伤。
脓毒症患者发生急性肝损伤会使全身病情加重、增加疾病死亡率,导致预后不良。目前的临床研究认为,PCT含量、APACHE II评分、SOFA评分增加以及高胆红素高转氨酶型肝损伤是预后不良的影响因素[11, 17-18]。本研究已经证实,血清Caspase-1、GSDMD含量升高与脓毒症患者高胆红素高转氨酶型肝损伤的发生有关,进一步通过相关性分析证实,血清Caspase-1、GSDMD含量与CRP、PCT水平、SOFA评分、APACHE II评分呈正相关,这一结果进一步明确细胞焦亡的加剧与脓毒症合并急性肝损伤患者病情的加重相关。同时,本研究还对细胞焦亡与患者预后的关系进行了分析,死亡患者的血清Caspase-1、GSDMD含量均高于存活患者,且血清Caspase-1、GSDMD含量对患者死亡具有预测价值。以上分析提示,细胞焦亡的加剧不仅与脓毒症合并急性肝损伤患者病情的加重相关,还与患者预后不良、死亡风险增加有关。
综上所述,细胞焦亡的过度激活可能与脓毒症患者发生急性肝损伤有关,脓毒症合并急性肝损伤患者的血清焦亡蛋白Caspase-1、GSDMD含量增加,血清Caspase-1、GSDMD对病情及预后具有评估价值。
利益冲突声明:所有作者均声明不存在利益冲突。
