持续质量改进对提高顺产后三天母乳喂养率的效果探讨
2024-03-07江美娇林婕华王艺敏
江美娇,林婕华,王艺敏
福建医科大学附属漳州市医院产科,漳州 363000
母乳是世界卫生组织(WHO)推荐的新生儿最完美食物。新生儿娩出后即刻接受母乳喂养,可保证新生儿早期体格发育,同时可避免产妇乳腺堵塞风险,减少产妇痛苦感受[1]。顺产为临床常见分娩方式,受新生儿护理经验缺乏、母乳喂养经验不足、自身乳房缺陷等因素影响,部分产妇选择奶粉喂养。新生儿对乳房吮吸次数减少,会影响产妇泌乳能力,增加乳腺管堵塞发生风险,因此需加强护理干预[2]。持续质量改进,指在护理干预中,通过计划、实施护理干预内容,发现护理问题、不断完成质量改进,达到不断提升护理质量、满足患者护理需求之效[3]。为此,本次研究选我院2021 年1 月1 日—6 月30 日期间272 例顺产产妇为研究对象,探究在护理中应用持续质量改进对其产后3 d 母乳喂养率影响。
1 对象与方法
1.1 研究对象 选我院2021 年1 月1 日—6 月30 日期间272 例顺产产妇为研究对象,分为对照组(2021 年 1 月1 日—3 月31 日)、观察组(2021 年4 月1 日—6 月 30 日),各136 例。对照组年龄20~42 岁,平均(28.74±3.20)岁;孕周37~41 周,平均(39.76±1.02)周;体质量指数(BMI)19~36 kg/m2,平均 (25.35±1.22)kg/m2;既往分娩次数0~3 次,平均(0.96±0.23)次;文化水平:高中及以下13 例、专科及以上123例;观察组年龄20~43岁,平均(28.91± 3.27)岁;孕周37~41 周,平均(39.84±1.04)周;BMI 19~38 kg/m2,平均(25.71±1.30)kg/m2;既往分娩次数0~3 次,平均(0.94±0.26)次;文化水平:高中及以下10 例、高中级以上126 例;两组基础资料相近(P>0.05)。本研究已获得我院伦理委员会的批准。
1.2 纳入与排除标准
1.2.1 纳入标准 ①均为顺产。②年龄≤35 岁。③均为单胎妊娠。④无母乳喂养禁忌证。⑤精神状态正常,可配合完成研究。⑥产妇、家属对研究知情同意。
1.2.2 排除标准 ①胎儿发育异常,需接受新生儿病房监护治疗。②存在妊娠高血压、妊娠糖尿病等妊娠合并症。③心肝肾等严重功能障碍。④研究期间转院。
1.3 方法
1.3.1 对照组 予以常规护理指导:产前常规围生期保健,产后常规健康教育、会阴护理、饮食指导、母乳喂养指导等常规护理指导。
1.3.2 观察组 予以持续质量改进指导。
1.3.2.1 发现问题 工作中发现产妇、家属私自应用配方奶喂养,母乳喂养率下降,通过召开PDCA 主题会议,确认改善主题为“提高顺产三天内母乳喂养率”。
1.3.2.2 原因分析 经开会讨论分析母乳喂养率下降原因,包括产妇(缺乏母乳喂养知识、会阴切口疼痛、喂养意识不强、乳房原因、母乳量不足及营养不良)、护士(母乳喂养知识掌握不全、宣教不到位、母乳喂养指导不到位)、新生儿(依赖奶瓶、足月小样儿、乳头错觉)、管理(孕妇学校课程参与率低、母乳喂养知识单一、母乳喂养材料缺乏吸引力、缺乏系统母乳喂养标准化流程。经真因验证,具体原因包括产妇(会阴切口疼痛、乳头内陷)、护士(未下病房指导、指导过于形式)、管理(未按时产检、母乳喂养指导不到位、未进行视频面教,母乳喂养材料图文表现单一、无便携式宣传单)。
1.3.2.3 护理管理方案 ①护理计划:结合顺产产后 3 d 母乳喂养率影响因素,制定产妇产前、产后护理方法。②护理实施:a.提升护士专业技能,丰富健康教育方法。定期对妇产科人员进行母乳喂养培训;孕妇入院时及住院期间,对其及其家属实施多元化母乳喂养健康宣教,宣传方式包括宣传栏、小册子、健康教育讲座、宣教小视频等;责任护士每日下病房了解产妇母乳喂养情况,并进行母乳喂养指导;b.改善母乳不足及产妇营养护理。实施母婴同室管理,实施早接触、早吸吮、早开奶护理;泌乳量不足时,通过乳房热敷、按摩、射频治疗,提升产妇泌乳量;依据产妇营养水平,制订产后饮食方案;若泌乳量不足,指导家属应用勺子喂养,避免使用奶瓶,并告知家属使用奶瓶危害性;c.乳房问题管理指导。对乳头扁平、乳头塌陷者,指导产妇徒手进行乳头牵拉、伸展训练,并利用乳头纠正器、一次性注射器反复抽吸乳头,直至乳头突立后由新生儿吮吸;预防乳头皲裂,告知产妇乳头皲裂发生原因,指导正确哺乳姿势,并在哺乳前,指导产妇挤出少量乳汁让乳晕变软后,让新生儿含住乳头及部分的乳晕,哺乳完成后,手指轻轻压住新生儿下颌,使其缓慢放开乳头,并挤出少量乳汁涂抹于乳头上,并每天以清水纱布清洗乳头、乳晕,加强乳头保护;在此基础上,对产妇及家属分享乳头内陷纠正成功案例,提升其母乳喂养信心;d.会阴切口疼痛护理。会阴疼痛者,应用外阴湿敷、红外线照射方法缓解疼痛感受;加强会阴清洁,避免切口感染增加其疼痛感受。③确认护理效果:责任护士检查产妇产后母乳喂养情况,并与产妇沟通,了解其未能母乳喂养原因,并以电话回访方式掌握其母乳喂养掌握情况,分析目前存在不足之处。④改进与检讨:结合目前在顺产后 3 d 母乳喂养率不满足发生原因、医院实际情况,探讨改进措施,并建立标准化护理流程,以不断提升护理质量。
1.4 观察指标 顺产后3 d 由责任护士依据护理组制定的标准进行评定两组的干预效果。①比较两组顺产后3 d 母乳喂养率,并分析顺产后3 d 未能母乳喂养原因,包括宣教不到位、乳头内陷、伤口疼痛、其他。②比较两组产后3 d 内奶量不足、乳腺管堵塞发生率;奶量不足标准为,母乳喂养后,新生儿睡眠时间较短(<2~3 h)、小便次数<每日6 次;乳腺管堵塞标准为乳房胀痛不适、局部红肿疼痛。
1.5 统计学方法 数据以SPSS 24.0 软件统计计算,±s表示计量资料,t检验,(n,%)表示计数资料,χ2检验;P<0.05 提示比较差异有统计学意义。
2 结果
2.1 两组顺产后3 d 母乳喂养率比较 观察组顺产后3 d 母乳喂养率为94.85%,较对照组81.62%高,比较差异有统计学意义(P<0.05);观察组顺产后3 d未能母乳喂养原因分析中,宣教不到位占比为0,较对照组7.35%低,比较差异有统计学意义(P<0.05);两组拒绝母乳、乳头内陷、伤口疼痛及其他占比相比较差异无统计学意义(P>0.05)。见表1。

表1 顺产后3 d母乳喂养率及顺产后3 d未能母乳喂养原因对比[例(%)]
2.2 两组奶量不足、乳腺管堵塞发生率比较 观察组奶量不足、乳腺管堵塞发生率分别为8.82%、2.21%,均较对照组16.91%、8.09%低,比较差异有统计学意义(P<0.05)。见表2。
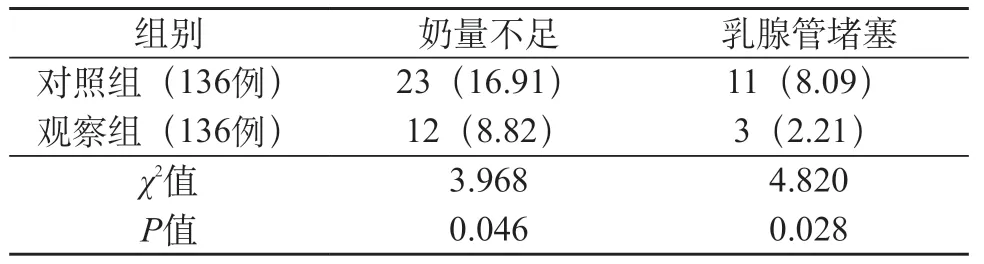
表2 两组奶量不足、乳腺管堵塞发生率对比[例(%)]
3 讨论
3.1 母乳喂养的现状及常规护理 母乳喂养为促进新生儿健康生长发育、保证乳腺功能重要基础[4]。但在顺产后,产妇多存在会阴撕裂、会阴侧切情况,强烈疼痛感受会影响其内分泌状态,影响其泌乳能力;同时疼痛感受下,会增加产妇应激情绪,影响其母乳喂养依从性[5]。若产妇缺乏母乳喂养意识,则在产后泌乳量相对较少时,或存在乳头内陷情况时,在家属干扰及护理指导不足影响下,可能会因为担忧新生儿喂养量不足而应用奶瓶喂养,增加新生儿对母乳喂养排斥感,减少新生儿乳头吮吸意愿,进一步影响母乳喂养率,增加乳腺堵塞发生风险[6]。常规护理对母乳喂养护理关注度相对较低,或在常规母乳护理指导下,无法满足产妇泌乳需求,因此护理效果相对有限[7]。
3.2 持续质量改进对顺产后母乳喂养的效果 持续质量改进为临床常见护理方案,可通过优化护理质量、发现护理不足之处,并通过质量持续性改进,以不断提升护理质量,满足临床护理需求[8-9]。本次研究中,对观察组产妇应用持续质量改进干预,结果显示,观察组顺产后3 d 母乳喂养率为94.85%,较对照组81.62%高,未母乳喂养的发生原因中,宣教不到位占比为0,且奶量不足、乳腺管堵塞发生率分别为8.82%、2.21%,均较对照组16.91%、8.09%低,考虑原因为,在护理干预中,通过提升护士专业技能,以保证其对母乳喂养指导专业性,并在产妇入院后实施多元化健康宣教,以全面性提升产妇对母乳喂养重视程度及母乳喂养掌握能力;母乳不足护理中,通过尽早实施“三早”护理,通过新生儿吮吸刺激,以提升产妇泌乳能力,并通过乳房管理、营养指导,以保证产妇保持理想泌乳能力[10-13];在乳房管理中,强调针对乳头问题进行护理干预,避免因乳头塌陷、哺乳时乳头疼痛影响产妇母乳喂养意愿;在会阴切口疼痛护理中,通过多种护理方案以缓解其切口疼痛感受,减少其疼痛感受对其泌乳意愿影响,以全面性提升其泌乳能力;在此基础上,在护理中,加强护理效果监督,并持续性质量改进、建立标准化护理流程,可进一步提升护理质量,保证其在顺产后3 d 内母乳喂养率。而随产妇母乳喂养率提升,提示新生儿对乳头吮吸频率增加、吮吸能力增强,可确保乳腺导管通畅性,避免乳腺导管堵塞;在吮吸刺激下,可促进泌乳素分泌,增加产妇泌乳量,对进一步提升其母乳喂养率具积极意义。
综上所述,对顺产产妇护理中,与应用常规护理方案相比,应用持续质量改进干预,可提升其顺产后3 d 母乳喂养率,并降低奶量不足、乳腺导管堵塞发生风险,效果显著。
