加味甘草泻心汤含漱治疗乳腺癌化疗相关口腔黏膜炎临床研究
2024-03-07孙新刚冯守含关新军柳冬兵朱肖肖唐月莲叶津津
孙新刚,冯守含,关新军,柳冬兵,朱肖肖,唐月莲,叶津津
1.湖州市中医院肿瘤内科,浙江 湖州 313000;2.湖州市中医院脾胃病科,浙江 湖州 313000
乳腺癌是发生于乳腺部位的恶性肿瘤,居女性恶性肿瘤第1 位[1]。化疗是乳腺癌主要治疗方式之一,其可有效杀死肿瘤细胞,但化疗药物在杀死肿瘤细胞时可损害口腔黏膜组织,引发口腔炎的发生,在乳腺癌化疗患者中发生率高达40%[2-3]。口腔黏膜炎患者伴随口腔疼痛,影响进食,进而延缓治疗时间,影响治疗效果,需及时给予治疗措施。化疗相关口腔黏膜炎属于中医学口疡、口疮范畴,多由脏腑热盛、热乘心脾、上冲口舌所致[4]。加味甘草泻心汤具有清热燥湿、清心、健脾、敛疮、消肿止痛的功效,本研究观察加味甘草泻心汤含漱治疗乳腺癌化疗相关口腔黏膜炎的效果。
1 临床资料
1.1 诊断标准符合乳腺癌[5]诊断标准。临床表现:有乳房肿块,表面不光滑,质地硬,活动度差,边界不清,部分皮肤呈橘皮样,皮肤破溃后伴随“菜花样”,晚期合并消瘦、全身乏力、食欲不振等症状,存在多脏器转移。X 线检查和B 超检查、病理学诊断确诊。
化疗后口腔黏膜炎[6]的诊断标准。化疗前无口腔黏膜炎,有化疗史的乳腺癌患者;临床表现可分为红斑期、溃疡期、愈合期。在红斑期,口腔受累黏膜水肿、弥漫充血;随病情发展病损部位迅速萎缩,产生不规则、糜烂的溃疡,并可伴有假膜形成,溃疡周围可伴随红斑,到达溃疡期;在放化疗结束后受损黏膜逐渐愈合,称愈合期。
1.2 辨证标准中医辨证为心脾积热证[7]。口渴,口内疼痛,便秘,口臭,口疮数量多,尿短黄,周围充血明显;舌红、苔黄,脉数。
1.3 纳入标准符合诊断及辨证标准;患者及家属签署知情同意书;年龄55~80 岁;近期未给予镇痛药、维生素制剂、抗生素治疗;依从性良好。
1.4 排除标准合并免疫系统异常、先天骨畸形、造血系统疾病、恶性肿瘤患者;化疗前存在复发性口腔黏膜炎、白塞氏病、疱疹性口腔炎患者;其他因素所致口腔黏膜炎患者;对本研究所用药物过敏者;精神障碍者;严重心、肝、肾等功能不全者。
1.5 一般资料选择2019 年1 月—2022 年12 月湖州市中医院收治的101 例乳腺癌化疗相关口腔黏膜炎患者,按随机数字表法分为对照组50 例和观察组51 例。对照组年龄21~60 岁,平均(47.57±3.16)岁;口腔黏膜炎病程1~9 d,平均口腔黏膜炎病程(6.42±1.64)d。观察组年龄23~58 岁,平均(47.19±3.43)岁;口腔黏膜炎病程1~10 d,平均口腔黏膜炎病程(6.23±1.47)d。2 组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究通过湖州市中医院医学伦理委员会审批(2019 年054-A 号)。
2 治疗方法
2 组患者同时给予紫杉类化疗方案化疗。
2.1 对照组给予康复新液(湖南科伦制药有限公司,国药准字Z43020995)10~15 mL 含漱,充分接触口腔黏膜3~5 min,含漱之后保持30 min 内不再喝水、漱口、进食。晨起、午餐后、晚上睡前各含漱一次,忌食生冷、辛辣之物。连续治疗7 d。
2.2 观察组给予加味甘草泻心汤含漱治疗。处方:甘草20 g,大枣15 g,苦地丁、淡竹叶、百合各10 g,黄芩12 g,干姜、半夏、黄连各6 g,儿茶5 g。药物由湖州市中医院中药房统一煎制,每剂煎制100 mL,晨起、午餐后、晚上睡前各含漱1 次,每次约含漱10~15 mL,充分接触口腔黏膜3~5 min,含漱之后保持30 min 内不再喝水、漱口、进食。忌食生冷、辛辣之物。连续治疗7 d。
3 观察指标与统计学方法
3.1 观察指标①患者口腔黏膜愈合时间。②疼痛评分。治疗前后采用视觉模拟评分法(VAS)评价患者疼痛程度,在纸上面划一条10 cm 的横线,横线的一端为0,表示无痛,另一端为10,表示剧痛。让患者根据自我感觉在横线上划一记号,表示疼痛的程度。③口腔pH 值。治疗前后采用pH 试纸测定口腔pH 值,患者舌下含pH 试纸,使唾液完全浸湿试纸,取出等待10 s,读取pH 值。④中医证候评分。治疗前后观察口疮数量、口内疼痛、周围充血、口臭、口渴、尿短黄、便秘症状,按无症状(0 分)、轻度症状(2 分)、中度症状(4 分)、重度症状(6 分)进行评价,计算总积分。⑤口腔微生物。治疗前后,禁食2 小时后用纯净水漱口,采用EP 管收集唾液约1 mL,通过PCR 荧光术检测患者口腔链球菌、韦荣球菌、奈瑟菌数量。⑥血液及血清学指标。治疗前后取患者空腹肘静脉血5 mL,离心分离血清。通过酶联免疫吸附试验检测患者血清乏氧诱导因子-1α(HIF-1α)、白细胞介素-6(IL-6)、转化生长因子-β1(TGF-β1)、肿瘤坏死因子-α(TNF-α)水平;采用血液分析仪检测患者全血中性粒细胞、白细胞计数。
3.2 统计学方法采用SPSS23.0 统计学软件分析数据。符合正态分布的计量资料以均数±标准差(±s)表示,组间比较采用独立样本t检验,组内比较采用配对样本t检验;计数资料以百分比(%)表示,采用秩和检验。P<0.05 表示差异有统计学意义。
4 疗效标准与治疗结果
4.1 疗效标准治愈:口腔溃疡愈合,无不适感;好转:口疮数量减少,程度减轻;未愈:口疮症状及溃疡无明显变化。总有效率=(治愈+好转)例数/总例数×100%。
4.2 2 组临床疗效比较见表1。观察组总有效率为98.04%,高于对照组82.00%(P<0.05)。

表1 2 组临床疗效比较例
4.3 2 组治疗前后VAS 评分、口腔pH 值及口腔黏膜愈合时间比较见表2。治疗前,2 组VAS 评分、口腔pH 值比较,差异无统计学意义(P>0.05)。治疗后,2 组VAS 评分、口腔pH 值较治疗前降低(P<0.05),观察组VAS 评分、口腔pH 值低于对照组(P<0.05),观察组口腔黏膜愈合时间短于对照组(P<0.05)。
表2 2 组治疗前后VAS 评分、口腔pH 值及口腔黏膜愈合时间比较(±s)
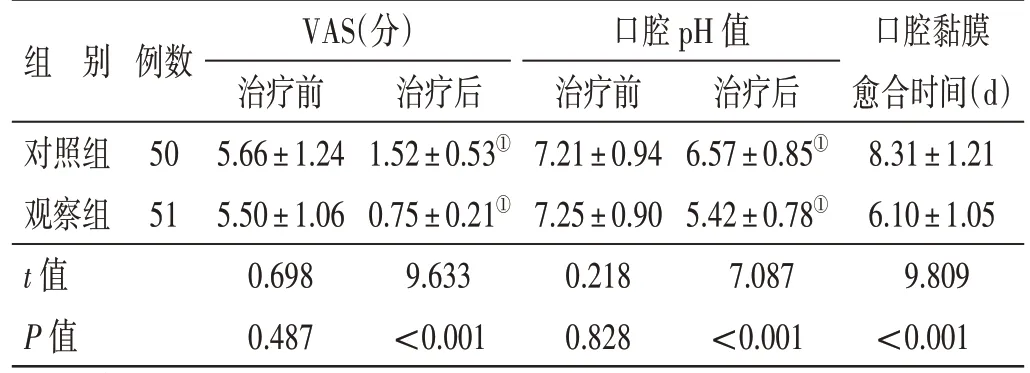
表2 2 组治疗前后VAS 评分、口腔pH 值及口腔黏膜愈合时间比较(±s)
注:①与本组治疗前比较,P<0.05
组 别对照组观察组t 值P 值例数50 51 VAS(分)治疗前5.66±1.24 5.50±1.06 0.698 0.487治疗后1.52±0.53①0.75±0.21①9.633<0.001口腔pH 值治疗前7.21±0.94 7.25±0.90 0.218 0.828治疗后6.57±0.85①5.42±0.78①7.087<0.001口腔黏膜愈合时间(d)8.31±1.21 6.10±1.05 9.809<0.001
4.4 2 组治疗前后中医证候评分比较见表3。治疗前,2 组各项中医证候评分比较,差异无统计学意义(P>0.05)。治疗后,2 组各项中医证候评分较治疗前降低(P<0.05);且观察组各项中医证候评分低于对照组(P<0.05)。
表3 2 组治疗前后中医证候评分比较(±s)分
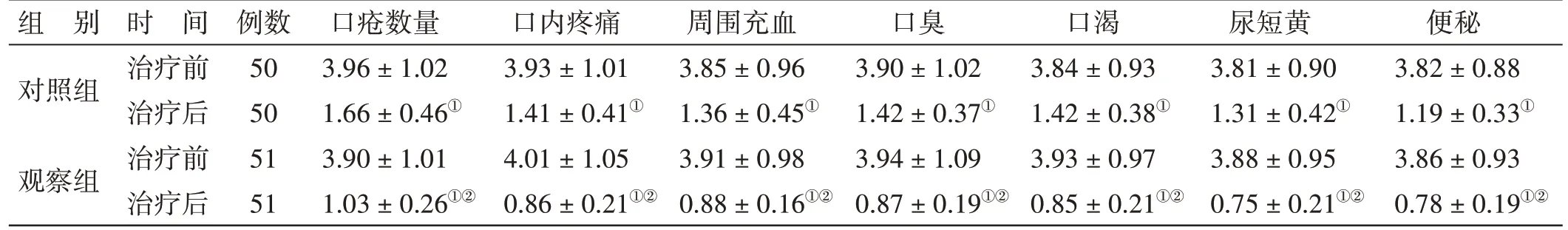
表3 2 组治疗前后中医证候评分比较(±s)分
注:①与本组治疗前比较,P<0.05;②与对照组治疗后比较,P<0.05
组 别对照组观察组时 间治疗前治疗后治疗前治疗后例数50 50 51 51口疮数量3.96±1.02 1.66±0.46①3.90±1.01 1.03±0.26①②口内疼痛3.93±1.01 1.41±0.41①4.01±1.05 0.86±0.21①②周围充血3.85±0.96 1.36±0.45①3.91±0.98 0.88±0.16①②口臭3.90±1.02 1.42±0.37①3.94±1.09 0.87±0.19①②口渴3.84±0.93 1.42±0.38①3.93±0.97 0.85±0.21①②尿短黄3.81±0.90 1.31±0.42①3.88±0.95 0.75±0.21①②便秘3.82±0.88 1.19±0.33①3.86±0.93 0.78±0.19①②
4.5 2 组治疗前后口腔细菌数量比较见表4。治疗前,2 组口腔链球菌、韦荣球菌、奈瑟菌数量比较,差异无统计学意义(P>0.05)。治疗后,2 组口腔链球菌、韦荣球菌、奈瑟菌数量较治疗前增加(P<0.05);且观察组口腔链球菌、韦荣球菌、奈瑟菌数量多于对照组(P<0.05)。
表4 2 组治疗前后口腔细菌数量比较(±s)copies/mL

表4 2 组治疗前后口腔细菌数量比较(±s)copies/mL
注:①与本组治疗前比较,P<0.05
组 别对照组观察组t 值P 值例数50 51链球菌治疗前7.13±0.77 7.21±0.72 0.539 0.591治疗后9.51±0.95①10.89±1.01①7.070<0.001韦荣球菌治疗前9.01±0.87 8.91±0.96 0.548 0.585治疗后10.87±1.38①12.95±1.70①6.743<0.001奈瑟菌治疗前8.11±0.78 8.06±0.73 0.333 0.740治疗后9.35±0.89①10.71±1.10①6.823<0.001
4.6 2 组治疗前后HIF-1α、IL-6、TGF-β1、TNF-α 水平比较见表5。治疗前,2 组HIF-1α、IL-6、TGF-β1、TNF-α 水平比较,差异无统计学意义(P>0.05)。治疗后,2 组HIF-1α、IL-6、TGF-β1、TNF-α 水平较治疗前降低(P<0.05);且观察组HIF-1α、IL-6、TGF-β1、TNF-α 水平低于对照组(P<0.05)。
表5 2 组治疗前后HIF-1α、IL-6、TGF-β1、TNF-α 水平比较(±s)

表5 2 组治疗前后HIF-1α、IL-6、TGF-β1、TNF-α 水平比较(±s)
注:①与本组治疗前比较,P<0.05
组 别对照组观察组t 值P 值例数50 51 HIF-1α(ng/L)治疗前8.19±1.39 8.05±1.45 0.495 0.622治疗后6.26±1.13①4.76±0.92①7.322<0.001 IL-6(ng/L)治疗前14.35±2.25 14.07±2.16 0.638 0.525治疗后12.02±1.49①10.15±1.31①6.702<0.001 TGF-β1(pg/mL)治疗前13.89±2.63 13.67±2.55 0.427 0.670治疗后7.63±2.08①5.61±1.15①6.056<0.001 TNF-α(ng/L)治疗前8.45±1.13 8.33±1.11 0.538 0.592治疗后6.33±1.09①5.15±0.98①5.724<0.001
4.7 2 组治疗前后中性粒细胞、白细胞计数比较见表6。治疗前,2 组中性粒细胞、白细胞计数比较,差异无统计学意义(P>0.05)。治疗后,2 组中性粒细胞、白细胞计数较治疗前增加(P<0.05);且观察组中性粒细胞、白细胞计数高于对照组(P<0.05)。
表6 2 组治疗前后中性粒细胞、白细胞计数比较(±s)×109/L

表6 2 组治疗前后中性粒细胞、白细胞计数比较(±s)×109/L
注:①与本组治疗前比较,P<0.05
组 别对照组观察组t 值P 值例数50 51中性粒细胞计数治疗前1.27±0.28 1.24±0.25 0.568 0.571治疗后1.53±0.37①1.85±0.46①3.848<0.001白细胞计数治疗前2.75±0.62 2.83±0.67 0.623 0.535治疗后4.01±0.83①4.82±0.92①4.643<0.001
5 讨论
口腔黏膜炎是乳腺癌化疗患者常见并发症,口腔黏膜上皮细胞主要由增殖迅速的角化鳞状上皮细胞构成,化疗药物在杀死肿瘤时易损伤正常细胞,可导致口腔上皮细胞凋亡,屏障作用减弱可增加感染机会[8]。化疗后患者多伴随胃肠道反应,饮水次数减少,因此口腔自洁能力降低,改变口腔微环境易致口腔菌群失衡,产生口腔感染;患乳腺癌后,患者多伴随负性情绪,加上化疗药物的多种不良反应增加身体不适、睡眠障碍等,呕吐、腹泻等产生大量体液流失,各因素引起内分泌紊乱,抑制口腔黏膜组织细胞修复及再生,易产生口腔黏膜炎[9]。化疗相关口腔黏膜炎还伴随炎性细胞因子释放,加速口腔黏膜上皮细胞死亡和组织损伤,出现红斑,引起组织坏死;炎性因子也可刺激其他细胞因子,损伤口腔黏膜组织,导致细胞凋亡,增加血管通透性;口腔黏膜溃疡面伴随大量细菌入侵,细菌可刺激中性粒细胞、巨噬细胞等,产生大量促炎因子,加重炎症反应,加重患者病情[10]。
乳腺癌化疗相关口腔黏膜炎属于中医学口疡、口疮范畴,化疗药物多属热毒之品,可耗气伤阴、损伤脏腑功能;损及心脾,致使气血生化乏源,口舌失荣;心火热毒内伏,循经上扰,虚火上炎,灼伤口舌,血败肉腐;脾虚则易产生水湿聚集,湿热蕴结口腔,经络瘀滞,气血运行不畅,加重病情[11]。甘草泻心汤源自《伤寒论》,本研究根据临床经验加味治疗乳腺癌化疗相关口腔黏膜炎,方中黄芩清热燥湿、泻火解毒,大枣健脾补中益气、养血安神,为君药;苦地丁消肿止痛、清热解毒,淡竹叶清心除烦、散热,为臣;干姜温中回阳、温肺化饮、止痛,半夏燥湿化痰、和胃止呕,黄连清热泻火解毒,儿茶活血止痛、收湿敛疮,百合清心安神,为佐;甘草健脾益气、调和诸药,为使。诸药合用,共奏清热燥湿、清心、健脾、敛疮、消肿止痛之功。研究表示,黄芩中含有汉黄芩素、黄芩素、黄芩苷、汉黄芩苷等活性成分,可抗菌、抗病毒、抑制机体炎症,还具有抗肿瘤作用[12]。苦地丁中含有生物碱类、氨基酸类、黄酮类等活性成分,具有抗炎、镇痛、抗病毒、抑菌等药理作用[13]。本研究结果显示,观察组VAS 评分、口腔pH 值低于对照组,口腔黏膜愈合时间短于对照组,中医证候评分低于对照组,总有效率高于对照组,说明加味甘草泻心汤含漱治疗乳腺癌化疗相关口腔黏膜炎,可改善口腔环境,促进口腔黏膜愈合,缓解患者疼痛,提升临床疗效。
口腔微生物菌群比例失调可影响患者口腔健康,韦荣球菌、链球菌、奈瑟菌的数量减少与口腔溃疡的发病有关[14]。本研究发现,观察组口腔链球菌、韦荣球菌、奈瑟菌数量多于对照组,说明加味甘草泻心汤含漱治疗乳腺癌化疗相关口腔黏膜炎,可改善口腔微生物数量。TNF-α 和IL-6 参与口腔黏膜炎形成,其中TNF-α 可诱导多种细胞因子释放,破坏局部免疫,抑制TNF-α 分泌可控制口腔溃疡的病情进展;IL-6 主要由巨噬细胞产生,高表达于口腔溃疡组织[15]。TGF-β1 是炎症损伤的修复因子,高表达于化疗相关口腔黏膜炎患者[16]。HIF-1α 是一种转录因子,能够反映细胞缺氧状态及组织细胞内的氧合水平,加速组织的损伤;化学药物可损伤口腔黏膜,产生炎症反应,提升HIF-1α 水平,加重黏膜炎症[17]。治疗后,观察组HIF-1α、IL-6、TGF-β1、TNF-α 水平低于对照组,说明加味甘草泻心汤含漱治疗乳腺癌化疗相关口腔黏膜炎,可抑制机体炎症。化疗还易产生骨髓抑制,减少白细胞与中性粒细胞数量,进而降低其抵抗力,增加口腔感染风险[18]。治疗后,观察组中性粒细胞、白细胞计数高于对照组,说明加味甘草泻心汤含漱治疗乳腺癌化疗相关口腔黏膜炎,可改善骨髓抑制情况。
综上所述,加味甘草泻心汤含漱治疗乳腺癌化疗相关口腔黏膜炎,可改善口腔微生物数量,抑制机体炎症,提升中性粒细胞、白细胞计数,促进口腔黏膜愈合,缓解患者疼痛,提升临床疗效。
