传统2D胸腔镜和Flex-3D胸腔镜在非小细胞肺癌患者肺叶切除术中的应用效果研究
2024-03-04梁建伟曹兵王晨杜子豪
梁建伟,曹兵,王晨,杜子豪
作者单位:221000 江苏省徐州市贾汪区人民医院胸外科
肺癌是我国最常见也是死亡人数最多的恶性肿瘤,数据表明,我国2020年新发肺癌患者约81.6万例,新增死亡肺癌患者71.5万例,其中非小细胞肺癌(non-small cell lung cancer,NSCLC)占80%~85%[1-2]。外科手术是多数早、中期肺癌患者的首选疗法,Ⅰ期患者常选择肺叶切除术,研究显示,接受肺叶切除术的80岁以上Ⅰ期肺癌患者5年生存率为48.5%,明显高于接受肺段切除术的患者[3]。随着医疗技术的不断发展,胸腔镜在肺癌手术中的应用愈发广泛,相较于开胸手术其具有更好的近期和远期疗效[4-5]。胸腔镜手术通常采用电视监视,但2D图像缺乏空间感,评估病灶位置的准确度较低,而3D技术克服了这一局限,其对胸腔的三维结构呈现效果较好,能够使操作者更直观地探明病灶并进行更精确的操作,进而减少了手术过程中不必要的损伤,但由于治疗费用等因素,目前2D胸腔镜的临床普及率仍高于Flex-3D胸腔镜[6]。单孔胸腔镜技术报道较多,该技术虽然更为先进、切口美观度和手术安全性较高,却也存在器械活动度、手术视野欠佳及器械间干扰严重等局限性[7-8]。基于此,本研究旨在比较传统2D胸腔镜和Flex-3D胸腔镜在NSCLC患者肺叶切除术中的应用效果,以期为进一步提高肺叶切除术的临床疗效提供数据支持。
1 对象与方法
1.1 研究对象
回顾性选取2021年11月—2023年7月在徐州市贾汪区人民医院行肺叶切除术的NSCLC患者83例为研究对象。纳入标准:(1)年龄≥18岁;(2)符合NSCLC的诊断标准[9],且经病理检查证实;(3)临床病理分期为Ⅰ期,T1~2aN0M0;(4)无肺癌相关治疗史;(5)患者及家属对本研究知情同意。排除标准:(1)广泛胸膜粘连者;(2)卡氏评分<60分者;(3)合并心、肝、肾功能不全或其他恶性肿瘤者;(4)存在凝血功能障碍者。根据术中胸腔镜使用类型将患者分为Flex-3D组46例和2D组37例。两组年龄、性别、BMI、TNM分期、肿瘤部位、肿瘤直径、病理类型、高血压发生率、糖尿病发生率、高脂血症发生率、有吸烟史者占比、有饮酒史者占比比较,差异无统计学意义(P>0.05),见表1。本研究经徐州市贾汪区人民医院伦理审查委员会批准(批文编号:JLL-2023-006)。
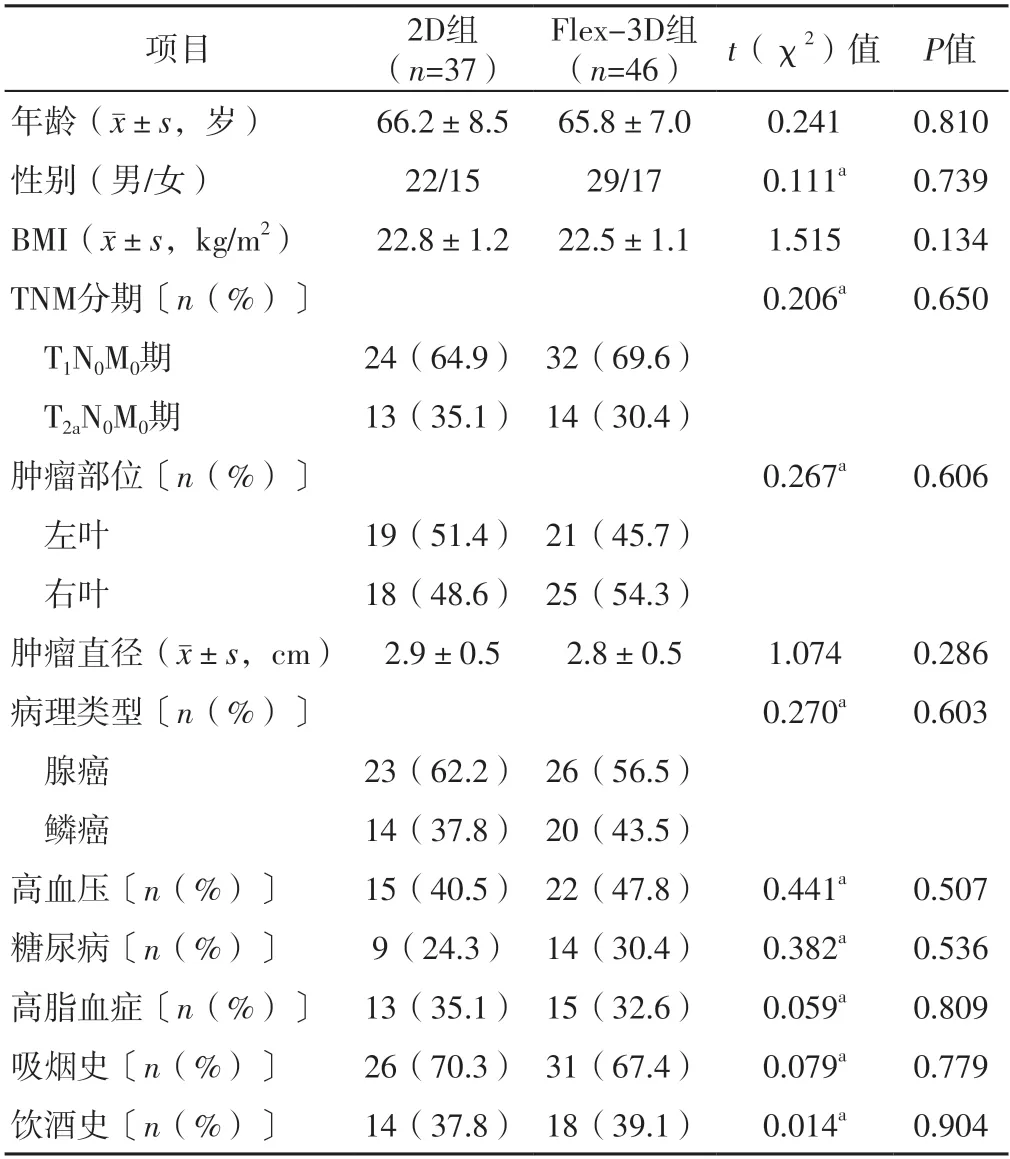
表1 两组一般资料比较Table 1 Comparison of general data between the two groups
1.2 手术方法及随访
所有手术由同一团队完成,两组患者入组后完善术前影像学检查以明确肿瘤部位,之后取健侧卧位,在全身麻醉下进行手术,术中单肺通气。两组均采用“三孔法”进行手术,操作口位于第4、5肋间腋前线4.0 cm处,辅助操作口和照明口分别位于第7、8肋间腋后线1.5 cm和肩胛下角线1.5 cm处,2D组术中操作采用胸腔镜系统监视,Flex-3D组操作者在术中需佩戴3D偏光眼镜,用3D电视进行监视。两组操作孔均使用切口保护套,切口处不做肋骨撑开处理,在胸腔镜探查下明确病灶,游离肺韧带、肺静脉、肺动脉及其分支,暴露肺叶间裂,使用切割缝合器对肺叶、血管进行切割、缝合,夹闭支气管后膨肺,确认肺复张后切断支气管。对术中病理结果为恶性的患者进行淋巴结清扫,放置引流管后缝合切口,切除标本送检。术后15、30 d采用门诊复诊方式进行随访。
1.3 观察指标
(1)围术期指标:记录患者手术时间、术中出血量、24 h引流量、引流管留置时间和住院时间。(2)pTNM分期、淋巴结清扫数量:记录患者pTNM分期和淋巴结清扫数量。(3)数字评定量表(Numerical Rating Scale,NRS)评分:分别于术后3、15、30 d采用NRS[10]评价患者疼痛情况,评分范围为0~10分,分数越高表明疼痛程度越严重。(4)肺功能指标:分别于术前及术后15、30 d采用肺功能仪(生产厂家:德国康讯公司,型号:PowerCube)检测患者肺功能指标,嘱患者含住口套后用力吸气并吐气,记录用力肺活量(forced vital capacity,FVC)、第1秒用力呼气容积占预计值的百分比(percentage of forced expiratory volume in one second to the expected value,FEV1%),重复测量3次并取平均值。(5)术后并发症发生情况:记录患者术后肺不张、肺部感染、肺栓塞、心律失常等并发症发生情况。
1.4 统计学方法
2 结果
2.1 两组围术期指标比较
Flex-3D组手术时间、引流管留置时间、住院时间短于2D组,术中出血量、24 h引流量少于2D组,差异有统计学意义(P<0.05),见表2。
表2 两组围术期指标比较(±s)Table 2 Comparison of perioperative indicators between the two groups

表2 两组围术期指标比较(±s)Table 2 Comparison of perioperative indicators between the two groups
组别例数手术时间(min)术中出血量(ml)24 h引流量(ml)引流管留置时间(d)住院时间(d)2D组37169.0±23.5 139.2±48.5 249.4±35.0 6.4±1.28.7±1.6 Flex-3D组 46141.8±25.6 114.5±39.6 225.1±37.9 5.2±1.27.3±1.8 t值5.0282.4983.0304.2953.699 P值<0.0010.0140.003<0.001<0.001
2.2 两组pTNM分期、淋巴结清扫数量比较
两组pTNM分期、淋巴结清扫数量比较,差异无统计学意义(P>0.05),见表3。

表3 两组pTNM分期、淋巴结清扫数量比较Table 3 Comparison of pTNM staging and the number of lymph node dissection between the two groups
2.3 两组NRS评分比较
手术方法和时间在NRS评分上存在交互作用(P<0.05);手术方法、时间在NRS评分上主效应显著(P<0.05)。Flex-3D组术后15 d NRS评分高于2D组,术后30 d NRS评分低于2D组,差异有统计学意义(P<0.05)。两组术后15、30 d NRS评分分别低于本组术后3 d,术后30 d NRS评分分别低于本组术后15 d,差异有统计学意义(P<0.05),见表4。
表4 两组不同时间NRS评分比较(±s,分)Table 4 Comparison of NRS score between the two groups at different time

表4 两组不同时间NRS评分比较(±s,分)Table 4 Comparison of NRS score between the two groups at different time
注:a表示与2D组比较,P<0.05;b表示与本组术后3 d比较,P<0.05;c表示与本组术后15 d比较,P<0.05。
组别例数术后3 d术后15 d术后30 d 2D组373.9±0.62.3±0.8b2.0±0.5bc Flex-3D组463.7±0.72.9±0.6ab1.1±0.5abc F值F交互=23.451,F组间=5.203,F时间=261.533 P值P交互<0.001,P组间=0.023,P时间<0.001
2.4 两组肺功能指标比较
手术方法和时间在FVC、FEV1%上不存在交互作用(P>0.05);手术方法、时间在FVC、FEV1%上主效应显著(P<0.05)。Flex-3D组术后15、30 d FVC、FEV1%高于2D组,差异有统计学意义(P<0.05)。两组术后15、30 d FVC、FEV1%分别低于本组术前,术后30 d FVC、FEV1%分别高于本组术后15 d,差异有统计学意义(P<0.05),见表5。
表5 两组不同时间肺功能指标比较(±s)Table 5 Comparison of pulmonary function indicators between the two groups at different time

表5 两组不同时间肺功能指标比较(±s)Table 5 Comparison of pulmonary function indicators between the two groups at different time
注:a表示与2D组比较,P<0.05;b表示与本组术后3 d比较,P<0.05;c表示与本组术后15 d比较,P<0.05;FVC=用力肺活量,FEV1%=第1秒用力呼气容积占预计值的百分比。
组别例数FVC(L)FEV1%(%)术前术后15 d术后30 d术前术后15 d术后30 d 2D组Flex-3371.5±0.20.9±0.1b1.0±0.1bc47.3±5.928.6±2.6b31.8±3.0bc D组461.6±0.21.0±0.1ab1.2±0.1abc47.2±6.130.8±1.8ab33.5±2.4abc F值F交互=0.044,F组间=23.752,F时间=489.926F交互=1.805,F组间=6.038,F时间=449.415 P值P交互=0.956,P组间<0.001,P时间<0.001P交互=0.166,P组间=0.014,P时间<0.001
2.5 两组术后并发症发生率比较
两组术后肺不张、肺部感染、肺栓塞、心律失常发生率比较,差异无统计学意义(P>0.05),见表6。
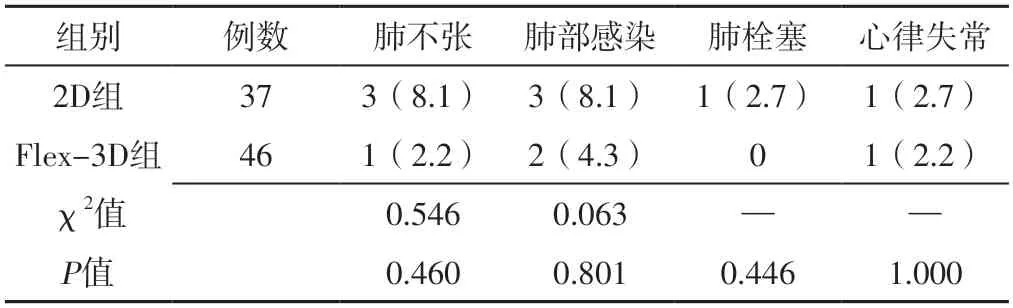
表6 两组术后并发症发生率比较〔n(%)〕Table 6 Comparison of incidence rates of postoperative complications between the two groups
3 讨论
随着外科手术逐渐向微创化和精准化方向发展,早期NSCLC患者无需进行开胸手术,转而采用胸腔镜手术已成为广泛共识[11]。《中华医学会肺癌临床诊疗指南(2023版)》[12]指出,胸腔镜下解剖性肺叶切除术的安全性、长期疗效优于传统术式。如今,胸腔镜下肺叶切除术多使用2D胸腔镜,而近年来,3D胸腔镜在肺癌手术中应用逐渐增多,既往研究报道,3D胸腔镜手术有助于胸外科医师更好地掌握空间感知技能,缩短手术技能学习时间[13]。本研究旨在比较传统2D胸腔镜和Flex-3D胸腔镜在NSCLC患者肺叶切除术中的应用效果。
本研究结果显示,Flex-3D组手术时间、引流管留置时间、住院时间短于2D组,术中出血量、24 h引流量少于2D组;两组术后病理分期、淋巴结清扫数量比较,差异无统计学意义,与PARDOLESI等[14]研究结果基本一致,表明与传统2D胸腔镜肺叶切除术相比,Flex-3D胸腔镜肺叶切除术能更有效地缩短NSCLC患者手术时间,减少出血量,进而缩短术后恢复时间。分析原因,Flex-3D胸腔镜成像的画面仿真性较高,操作者能够在术中迅速适应镜下3D视野,提高其对胸腔解剖结构的理解,精准定位病灶;此外,其成像清晰度较高,术中操作视野更佳[15]。上述优势有利于减少平面视野、画面清晰度欠佳对术中操作产生的不利影响,提高操作者切除病灶的精准性,避免对病灶以外正常肺组织造成创伤。但蔡杰飞等[16]研究显示,接受3D胸腔镜肺叶切除术的患者与接受2D胸腔镜肺叶切除术的患者术中出血量无明显差异,本研究结果与之不同,可能是因为该研究中Flex-3D组采用单孔法进行肺叶切除术,术中切口更少所致。
袁伟等[17]研究发现,接受Flex-3D胸腔镜肺叶切除术的患者术后3 d及术后1、3个月的疼痛评分均低于接受2D胸腔镜肺叶切除术的患者。本研究结果显示,Flex-3D组术后30 d NRS评分低于2D组;两组术后15、30 d NRS评分分别低于本组术后3 d,术后30 d NRS评分分别低于本组术后15 d;表明与传统2D胸腔镜肺叶切除术相比,Flex-3D胸腔镜肺叶切除术能更有效地减轻NSCLC患者术后30 d疼痛。笔者认为,Flex-3D胸腔镜为可弯曲镜头,能为操作者提供更立体的解剖层次,以便操作者更好地判断组织间的解剖位置关系,有利于减少游离血管、支气管等术中操作对肺组织造成的不必要刺激,在一定程度上可能减轻外科操作引发的机体应激反应[18];此外,手术操作精准度的提高能够减少对正常组织的损伤,因此患者术后疼痛程度也有所减轻。但本研究结果还显示,Flex-3D组术后15 d NRS评分高于2D组,这可能是由于本研究样本量较小及患者术后恢复的个体差异等引起,其具体原因尚待进一步探究。
李朝平等[19]研究显示,Flex-3D胸腔镜在改善肺叶切除术患者术后1年肺功能方面比传统2D胸腔镜更具优势。万志华等[20]研究发现,接受3D胸腔镜肺叶切除术的患者术后3个月肺功能恢复情况优于接受2D胸腔镜肺叶切除术的患者。本研究结果显示,Flex-3D组术后15、30 d FVC、FEV1%高于2D组,表明与传统2D胸腔镜肺叶切除术相比,Flex-3D胸腔镜肺叶切除术能够更好地促进NSCLC患者术后肺功能的恢复,分析原因,Flex-3D胸腔镜可增加肺叶切除术的精准性,减少术中支气管的损伤[21],因而对患者术后肺功能的保留程度更高,患者术后肺功能恢复效果更好。本研究结果还显示,两组术后15、30 d FVC、FEV1%分别低于本组术前,术后30 d FVC、FEV1%分别高于本组术后15 d,分析原因,NSCLC患者肺叶切除术后由于肺容积减小,在一段时间内其肺功能会明显降低,而之后随着机体的恢复其肺功能逐渐恢复[22-23]。此外,本研究结果还显示,两组术后肺不张、肺部感染、肺栓塞、心律失常发生率比较,差异无统计学意义,与白雪莹等[24]研究结果相似,表明Flex-3D胸腔镜肺叶切除术的安全性与传统2D胸腔镜肺叶切除术相当。
4 结论
综上所述,与传统2D胸腔镜肺叶切除术相比,Flex-3D胸腔镜肺叶切除术能更有效地缩短NSCLC患者手术时间,减少出血量,进而缩短术后恢复时间,其还能更有效地减轻患者术后30 d疼痛,促进术后肺功能的恢复,且二者的安全性相当。但本研究为单中心研究,样本量较小,且未比较两种肺叶切除术对NSCLC患者远期临床疗效和远期预后的影响,未来将进一步开展多中心、大样本量的长期随访研究以进一步验证本研究结论。
作者贡献:梁建伟进行文章构思与设计、可行性分析,撰写、修订论文,负责文章的审校和质量控制,并对文章整体负责、监督管理;曹兵、王晨、杜子豪进行资料收集、整理。
本文无利益冲突。
