距下关节镜结合术中 X 线透视微创复位螺钉内固定治疗 Sanders Ⅱ、Ⅲ 型跟骨骨折的疗效分析
2024-02-29闫荣亮高岩曹立海王良刘洪达杨越陈江华朱鹏飞赵国志
闫荣亮 高岩 曹立海 王良 刘洪达 杨越 陈江华 朱鹏飞 赵国志
跟骨骨折是临床上较为常见的骨折,约占全身骨折的 2%[1]。距下后关节面移位的关节内骨折是跟骨骨折的主要手术指征。目前采用经典外侧 L 形切口行切开复位内钢板固定被广泛应用,取得较好临床效果,但伤口并发症问题如切口皮肤坏死、深度感染等,一直是临床医师面临的棘手问题。为提高跟骨骨折患者术后功能,降低伤口并发症,本院在2019年开始开展距下关节镜结合术中 X 线透视微创复位螺钉内固定治疗 Sanders Ⅱ、Ⅲ 型跟骨骨折,现报道如下。
资料与方法
一、纳入标准与排除标准
1. 纳入标准:( 1 ) 闭合、新鲜骨折,AO 软组织损伤分级 ( IC 1~3 级 );( 2 ) 2019年 1月至 2022年1月,本院收治的跟骨 Sanders Ⅱ、Ⅲ 型骨折患者;( 3 ) 符合 Sanders Ⅱ、Ⅲ 型跟骨关节内骨折诊断标准者[2];( 4 ) 无重要器官功能障碍者;( 5 )年龄 18~70 岁者。
2. 排除标准:( 1 ) 双侧跟骨骨折者;( 2 ) 病理骨折者;( 3 ) 合并脊柱、下肢其它骨折者;( 4 ) 有精神性疾病史者;( 5 ) 有全身或局部感染者;( 6 ) 既往下肢有疾患、手术等病史者;( 7 ) 有免疫缺陷者;( 8 )长期口服阿司匹林,氯吡格雷等药物影响凝血功能者;( 9 ) 失访者。
二、一般资料
本组共纳入 128 例,根据手术方式分为关节镜组 ( 距下关节镜辅助结合术中 X 线透视微创复位螺钉内固定组 ) 58 例,对照组 ( 传统 L 形切口行切开复位钢板内固定组 ) 70 例。关节镜组中男 37 例,女21 例;左 30 例,右 28 例;年龄 18~69 岁,平均36.5 岁。对照组中男 46 例,女 24 例;左 36 例,右 34 例;年龄 20~67 岁,平均 35.4 岁。术前予以冷疗、抗凝治疗及下肢血液循环泵预防下肢深静脉血栓形成。待足跟部肿胀减退,足跟外侧皮肤出现“皱褶征”后行手术处理,一般为伤后 7~10 天。
三、手术方法
距下关节镜结合术中 X 线透视微创复位螺钉内固定术:采用神经阻滞麻醉,取侧卧位,X 线透视下标记跟骨轮廓及主要骨块的体表投影 ( 图 1 ),便于关节镜置入、骨折的复位及复位后螺钉置入。
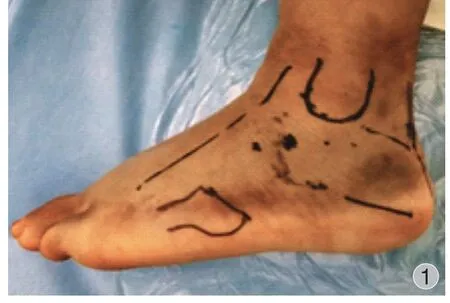
图1 标记跟骨轮廓及主要骨块的体表投影Fig.1 Mark the body surface projection of the calcaneus and the main bone block
患肢大腿上止血带,常规消毒铺单。 术中取后外侧入路及跗骨窦区入路,采用 2.4 mm 关节镜头。踝关节中立位,平行于外踝向后侧划线,于跟腱外侧相交汇,作为后外侧入路,于外踝尖前方、下方各 2 cm 处、跗骨窦区作为中心入路,跗骨窦进行减压后清理距下关节,刨刀清理游离骨块、血肿及滑膜,清晰显露关节面断端。丘部压缩骨折复位固定:首先于跟骨结节打入斯氏针,牵引复位跟骨长度,X 线透视下复位满意后,在跟骨轴向沿跟骨内侧壁临时打入 1~2 枚直径 2.0 mm 克氏针维持复位后跟骨的长度,接着在关节镜监视下用克氏针撬拨复位塌陷的跟骨骨折丘部,满意后用直径 1.5 mm或 2.0 mm 克氏针临时固定。X 线透视检查,跟骨长度、高度及关节面复位满意后根据不同骨折线置入3~5 枚直径 5.2 mm 螺钉固定,要求主要骨块有螺钉固定:1 枚螺钉自跟骨结节进入,平行跟骨轴向,沿跟骨内侧壁置入以维持跟骨轴线及长度;1~2 枚螺钉于丘部 ( 距下关节面下 0.5~1.0 cm 处 ) 平行于关节面进入,固定至载距突;1 枚螺钉自跟骨结节进入,沿水平方向固定至跟骨头部以支撑塌陷的丘部骨块。舌形骨折复位固定:采用 Essex-lopresti 技术复位,即透视下于跟腱两侧沿跟骨后结节上缘经皮插入 2 枚尖端带螺纹的导针,置入导针时,在水平面 ( 轴位 ) 方向上保持与舌形骨折线平行,并在移位的后关节面前缘下方穿出,跖屈中足的同时,用 1 枚导针向跖侧撬拨复位舌形骨块,关节镜监视下复位满意后,将第 2 枚导针固定至跟骨前突区域,由于第 1 枚导针复位时已弯曲变形,需将 1 枚平行于原导针置入,沿导针置入 2 枚空心钉行最终固定,去除导针。术中拍片确认复位情况及内固定位置。最后冲洗伤口,缝合各处小伤口 ( 图 2 ) 所示,无须留置引流管。如果跟骨外侧壁膨出明显,通过撬拨、牵引复位困难,则需要加用跗骨窦切口( 图 3 ) 所示。
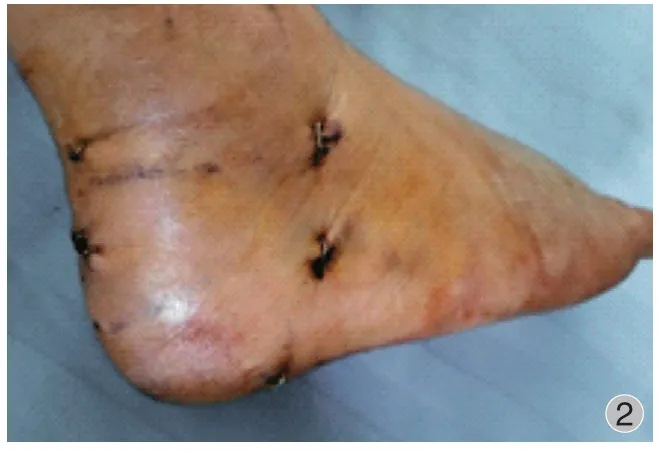
图2 各伤口缝合术后Fig.2 Postoperative incision
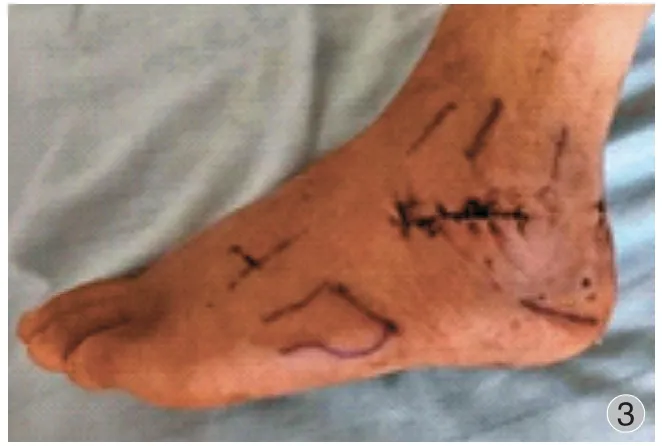
图3 跗骨窦切口缝合术后Fig.3 Postoperative tarsal sinus incision
对照组采用传统 L 形切口行切开复位钢板内固定术:采用神经阻滞麻醉,取侧卧位,患肢大腿上止血带。切口自外踝尖水平,紧邻跟腱外侧,腓肠神经和腓骨外侧动脉后方向下垂直切开,沿肢体长轴向跖侧延伸至足底皮肤与足背皮肤交界 ( 即白线,可挤压足底明确界线 ) 水平,转向足趾横行至第五跖骨基底近侧约 1 cm。切开时用刀片全层切开皮肤软组织直达骨膜,注意保护腓肠神经及腓骨长、短肌腱。充分暴露跟骨距下后关节面及骨折端,直视下复位跟骨的高度、宽度及距下关节面,直视下复位满意后用钛板螺钉固定,放置 1 枚负压引流管,逐层缝合伤口。
四、观察指标
( 1 ) 统计两组切口长度、出血量、手术时间、切口并发症;( 2 ) 常规术后随访,统计骨折愈合时间、术后 12 个月美国矫形外科足踝协会 ( American Orthopedic Foot and Ankle Association,AOFAS ) 评分,疼痛视觉模拟评分 ( visual analog score,VAS )。
五、疗效评定标准
治疗结果按 AOFAS 足部评分标准及 VAS 评分标准进行评定。VAS 评分 ( 0~10 分,0 分为无痛,10 分最痛 )。术后 12 个月对患者进行评分。
六、统计学处理
采用 SPSS 21.0 软件进行统计学分析,两组切口长度、出血量、手术时间、骨折愈合时间、术后12 个月 AOFAS 评分及疼痛 VAS 评分以±s表示,两组间比较采用独立样本t检验,两组切口并发症以n/ % 表示,采用χ2检验。检验水准 α = 0.05,P< 0.05 为差异有统计学意义。
结 果
关节镜组切口长度 ( 3.05±0.91 ) cm 及术中出血量 ( 20.69±7.34 ) ml 均小于对照组 ( 11.63±1.64 ) cm、( 227.07±92.37 ) ml,差异有统计学意义 (P< 0.05 );手术时间 ( 99.31±14.70 ) min 长于对照组 ( 63.29±8.55 ) min,差异有统计学意义 (P< 0.05 ) ( 表 1 );关节镜组切口并发症 ( 切口皮缘坏死 + 切口感染 3 例 )少于对照组 ( 14 例 ) (P< 0.05 ) ( 表 2 );骨折愈合时间:关节镜组 ( 8.72±1.10 ) 周短于对照组 ( 11.06±1.33 ) 周 (P< 0.05 ),差异有统计学意义;术后1年 AOFAS 评分:关节镜组 ( 89.07±4.04 ) 分高于对照组 ( 81.09±12.32 ) 分,差异有统计学意义 (P<0.05 );术后 1年 VAS 评分:关节镜组 ( 1.74±1.26 )分为低于对照组 ( 2.91±1.29 ) 分,差异有统计学意义 (P< 0.05 ) ( 表 3 )。
表1 两组切口长度、出血量、手术时间比较 (±s )Tab.1 Incision length, bleeding, and operation time in both groups(± s )
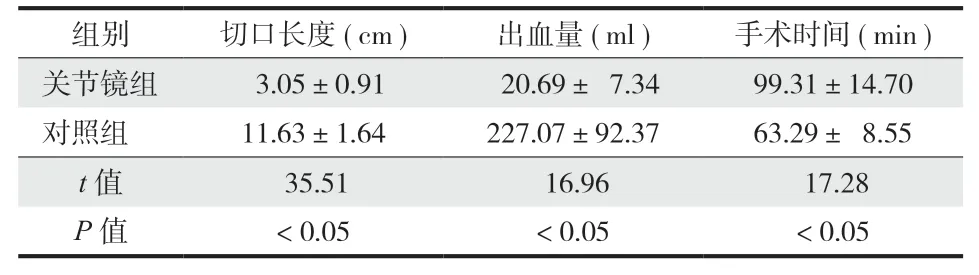
表1 两组切口长度、出血量、手术时间比较 (±s )Tab.1 Incision length, bleeding, and operation time in both groups(± s )
组别切口长度 ( cm ) 出血量 ( ml ) 手术时间 ( min )关节镜组 3.05±0.91 20.69± 7.3499.31±14.70对照组11.63±1.64227.07±92.3763.29± 8.55 t 值 35.51 16.96 17.28 P 值< 0.05< 0.05< 0.05

表2 两组伤口并发症 ( 切口皮缘坏死 + 切口感染比较 )Tab.2 Wound complications in both groups ( necrosis of the skin margin of the incision + infection of the incision )
表3 骨折愈合时间、术后 1年 AOFAS 评分及 VAS 评分 (±s )Tab.3 Fracture healing time, AOFAS score and VAS score at 1 year postoperatively ( ±s )
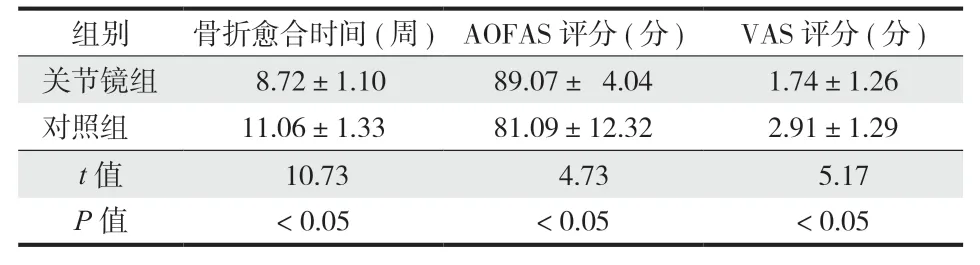
表3 骨折愈合时间、术后 1年 AOFAS 评分及 VAS 评分 (±s )Tab.3 Fracture healing time, AOFAS score and VAS score at 1 year postoperatively ( ±s )
组别骨折愈合时间 ( 周 ) AOFAS 评分 ( 分 ) VAS 评分 ( 分 )关节镜组 8.72±1.1089.07± 4.041.74±1.26对照组11.06±1.3381.09±12.322.91±1.29 t 值 10.73 4.73 5.17 P 值< 0.05< 0.05< 0.05
典型病例
患者,男,36 岁,主因左足部摔伤,肿痛、活动受限 5 天入院。既往体健。查体:左足跟部外侧中度肿胀、畸形明显,足跟外侧见散在青紫瘀斑。左足跟部压痛明显,未触及明显骨擦感及异常活动。左跟骨侧位 X 线片示左跟骨粉碎骨折线,跟骨后关节面塌陷,移位明显,Böhler 角 8°,Gissane 角93°;轴位 X 线片示跟骨短缩、变宽。CT 片见左跟骨粉碎骨折线,距下关节面塌陷,Sanders ⅡB 型。诊断:左跟骨闭合粉碎骨折 ( Sanders ⅡB 型 )。伤后9 天在神经阻滞麻醉下行距下关节镜结合术中 X 线透视微创复位螺钉内固定术,术后麻醉消退后行左足踝部免负重功能练习,术后 2 周行伤口拆线,术后 8 周行左足踝部负重下功能练习,术后 1年取出内固定物 ( 图 4 )。
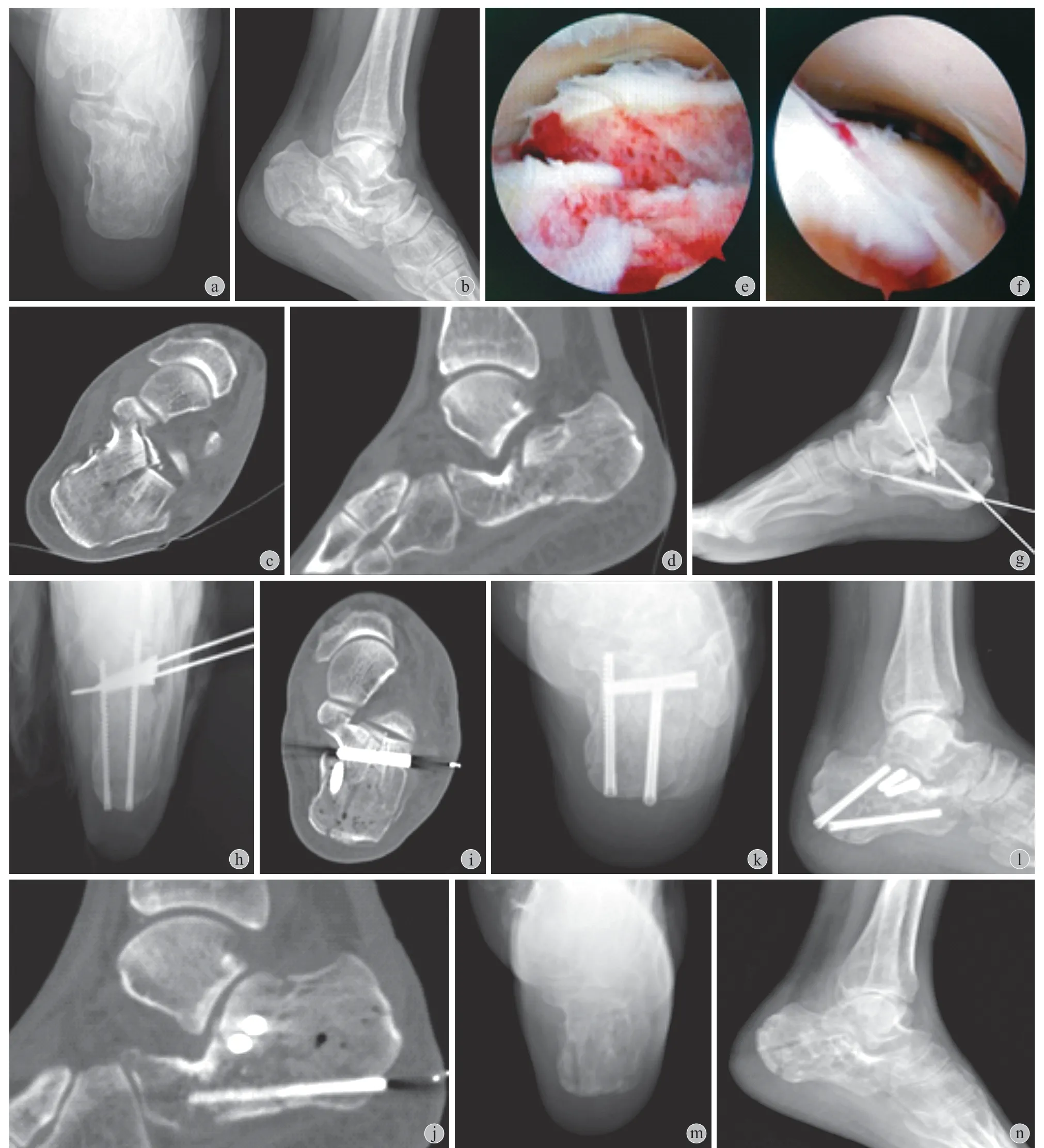
图4 a、b:术前轴侧位 X 线片;c、d:术前 CT 冠状位及矢状位;e:术中关节镜下骨折端;f:术中关节镜下骨折端复位后;g、h:术中侧轴位 X 线片;i、j:术后 CT 冠状位及矢状位;k、l:术后 8 周轴侧位 X 线片;m、n:术后 1年取出内固定物后轴侧位 X 线片Fig.4 a - b: Preoperative axial and lateral X-ray views; c - d: Preoperative coronal and sagittal CT images; e: Intraoperative view of the fracture end by arthroscope; f: Intraoperative view after fracture reduction by arthroscope; g - h: Intraoperative axial and lateral X-ray views; i - j:Postoperative coronal and sagittal CT views; k - l: Axial and lateral X-ray view 8 weeks after operation; m - n: Postoperative axial and lateral X-ray views after internal fixation removal one year after operation
讨 论
跟骨是最大的跗骨,在后足及踝关节的功能中扮演了重要的角色。从生物力学角度看,就腓肠肌 -比目鱼肌复合体而言,在支撑身体重量,维持外侧柱长度等方面,跟骨起到了力臂的作用。跟骨骨折导致跟骨正常解剖形态变化会引起跟骨生物力学改变,进而导致步态异常的发生。临床治疗跟骨骨折的手术目标是恢复跟骨的整体形态、后足解剖力学和关节面的平整,从而解除疼痛、恢复足部功能,避免骨折畸形愈合导致创伤性关节炎和关节功能障碍等后果。跟骨骨折采用切开复位内固定术,取得较好临床效果,但伤口并发症问题如皮缘坏死、伤口感染等一直是临床医师面临的挑战。临床中采用传统跟骨外侧 L 形切口入路进行切开复位内固定最为广泛,其暴露充分,有利于跟骨高度、宽度及距下后关节面的复位,但切口并发症发生率高,切口在拐角处容易发生皮肤坏死。本研究对照组中伤口并发症发生率达 20.0%。由于受伤后软组织条件差及外侧入路对软组织剥离多,术后切口感染、裂开、皮缘坏死等并发症相对较多[3]。为了降低外侧 L 形入路导致的术后切口并发症,部分学者尝试采用跗骨窦入路复位内固定[4-5]或闭合复位螺钉内固定[6-7]。但由于距下关节面暴露不充分,导致距下关节不能达到解剖复位,进而容易出现创伤性关节炎。踝关节镜技术在骨科中早已广泛开展,但因距下关节解剖结构复杂、间隙狭窄导致距下关节镜下开展手术较困难[8]。随着小型关节镜器械的发展,距下关节镜正被越来越多的应用于足踝外科[9-10],关节镜辅助复位技术也被应用于跟骨骨折的治疗,其术后并发症少、患者康复快的优点,在临床中有重要的应用前景[11]。Gr n 等[12]采用距下关节镜辅助下的经皮复位治疗 Sanders Ⅱ、Ⅲ 型跟骨骨折,取得了良好的临床疗效及较低的并发症。
采用距下关节镜结合术中 X 线透视复位移位的跟骨关节内骨折并采用螺钉经皮固定能避免通过外侧入路广泛切开,显著降低伤口愈合不良及感染等并发症[13]。马国涛等[14]研究表明距下关节镜辅助下复位可减少软组织剥离,有效减轻手术创伤,降低并发症。本研究中距下关节镜入路主要采用后外侧入路及跗骨窦入路,跗骨窦入路建立在距腓骨尖向前约 1 cm 处,正对跗骨窦区域,无危险结构。后外侧入路建立在距腓骨尖约 0.5 cm 的近端或在腓骨尖水平位置,并且止在跟腱前方,距下关节从后侧放置的危险结构包括腓肠神经、小隐静脉及腓骨长短肌腱。经后外侧入路可观察距下后关节面,依次评估关节面情况和骨块位置;当存在小骨块及软组织时,于跗骨窦入路用揽钳和刨刀将其切除。关节镜组仅需分别作 2 处长约 1 cm 切口,建立关节镜通道即可,螺钉经皮置入,较传统外侧 L 形切口明显减小。在小切口下经皮螺钉固定的优势是降低伤口愈合不良率及感染率[15]。一方面,切口小,无须大范围剥离跟骨外侧软组织,对皮肤软组织无明显骚扰,其血运破坏轻,伤口皮肤坏死明显降低,本研究关节镜组仅 1 例发生皮缘少量坏死,经伤口换药后痊愈,明显优于对照组;另一方面,经皮螺钉固定,内固定物体积小,不需要对软组织广泛剥离在较小空间内即可置入,可减少内置物的激惹反应及异物排斥等并发症。经皮置入螺钉时需考虑螺钉的位置,减少置入螺钉数量,每 1 枚螺钉为功能性螺钉,即 1 枚螺钉对骨折的位置的维持均有作用;螺钉置入顺利与扩大切口复位顺序一致,即第一步复位跟骨轴线与长度后自跟骨结节沿轴线方向置入1~2 枚螺钉以维持跟骨轴线及长度,第二步复位跟骨丘部骨块,恢复距下关节面平整后置入 1~2 枚螺钉以维持距下关节面的复位及稳定;第三步自跟骨后结节置入 1 枚螺钉至前结节以维持跟骨高度;其它螺钉可根据不同骨折块灵活置入,需确保每个主要骨块有螺钉固定,防止骨折复位丢失。一般情况下,Sanders Ⅱ、Ⅲ 型跟骨骨折复位后骨折缺损较少,螺钉固定后可充分支撑关节面及骨折端,并防止塌陷,可不予以植骨,同时跟骨血供丰富,即使不植骨也可在 8 周左右获骨性愈合。丁凯等[16]对比研究认为与传统切开复位内固定治疗跟骨 SandersⅡ、Ⅲ 型骨折相比,采用距下关节镜辅助下经皮撬拨复位螺钉固定治疗跟骨骨折术野破坏下,能降低术中出血,减少皮肤坏死、麻木等并发症。关节镜操作过程中须持续灌注大量生理盐水、冲洗距下关节腔,起到冲洗作用,同时可全面清理破碎骨块及凝血块,清创更彻底,能明显降低感染率。
跟骨骨折后关节面的复位质量与手术疗效紧密联系,关节镜下可直接观察、复位距下关节面,其视野放大、清晰,能显示软骨、关节表面,发现并清除关节内的游离碎片,监测关节面骨块的复位,从而避免了骨折块翻转、移位等不利情况,显著提高复位效果。因距下关节腔狭小,术中须采用小直径关节镜 ( 本组采用直径 2.4 mm 关节镜 ) 方能置入距下关节。本研究距下关节镜组术后 1年 AOFAS评分及 VAS 评分均优于对照组,差异均有统计学意义,说明采用距下关节镜下复位可达到采用大切口、直视下复位的效果。Park[17]指出,无论开放入路还是经皮入路,距下关节镜在治疗有移位的跟骨关节内骨折时均可发挥重要作用,均能提高距下关节复位程度。在止血带充气前,X 线透视下标记跟骨轮廓及主要骨块的体表投影,便于关节镜置入、骨折的复位及复位后螺钉置入,防止因关节镜操作中使用大量生理盐水而出现组织水肿进而导致定位不确切。因关节镜无法观察关节外的骨折情况,术中关节镜检查可与 X 线透视检查相结合使用,以进一步复位和评估内固定位置,Park 等[18]建议距下关节镜结合术中 X 线透视下完成关节面复位及内固定物的植入,其效果优于单独使用术中 X 线透视。常规的闭合复位仅在 X 线透视下完成,然而关节软骨不显影,只依靠术中 X 线透视无法全方位显示不显影的关节面的复位情况,即使术中 X 线透视提示恢复了跟骨形态,也无法保证关节软骨面的复位,难以完全避免软骨面复位欠佳、畸形愈合的发生。同时距下关节镜可以有效降低在低分辨率 X 线透视下可能忽略的螺钉穿透关节及小关节内骨折[19]。距下关节镜结合术中 X 线透视进行综合指导可提高距下关节面复位治疗,监测螺钉植入位置,其效果良好,距下关节镜下观察复位情况是对 X 线透视下复位的重要补充[20]。
术中、术后出血多是采用传统外侧 L 形切口的另一并发症。切开复位内固定术由于术野破坏大,术后出血较多,需放置引流管以避免伤口内血肿形成,血肿会造成皮瓣漂浮而坏死,同时增加感染风险。本研究对照组出血量较关节镜组明显增多,平均出血量为 227.07 ml,其中最大出血量高达410 ml。距下关节镜辅助下手术,在较小的手术暴露空间通过不同方向旋转关节镜角度就能很清晰、全面等暴露关节面,结合 X 线透视下经皮撬拔复位、固定能更有效减少术野破坏、减少暴露,其皮肤局部切口小,对周围软组织损伤轻,能明显减少术中以及术后的出血量。本研究中关节镜组平均出血量仅 20.69 ml,对患者全身状况无明显影响。关节镜下结合 X 线透视下闭合复位螺钉固定,软组织剥离少了,不完全暴露骨折端,对周围血运破坏少,有利于骨折的愈合,本研究中关节镜组骨折愈合时间明显短于对照组。在手术时间上两组差异有统计学意义,关节镜组手术时间长于对照组,这可能与手术熟练有关。Woon 等[21]报道完成第 1 例关节镜下复位固定跟骨骨折的手术时间高达 165 min,关节镜下操作存在学习曲线,手术熟练后会明显减少关节镜组的手术时间。
本研究的局限性在于样本量小,后续需进行更大样本量的前瞻性研究,提高结论的可信度。综上所述,距下关节镜结合术中 X 线透视微创复位螺钉内固定治疗 Sanders Ⅱ、Ⅲ 型跟骨骨折具有伤口并发症小,出血量少,距下后关节面复位准确,骨折端愈合快,临床疗效满意等优势,值得临床推广应用。
