关节镜辅助治疗腕关节色素沉着绒毛结节性滑膜炎
2024-02-29郑宇棋刘波王新宏朱瑾王志新陈山林
郑宇棋 刘波 王新宏 朱瑾 王志新 陈山林
色素沉着绒毛结节性滑膜炎 ( pigmented villonodular synovitis,PVNS ) 和肌肉滑膜的巨细胞瘤( tenosynovial giant cell tumor,TGCT ) 是一类较少见的累及关节滑膜或肌腱腱鞘具有局部侵蚀性的良性滑膜增生性病变 ( tenosynovial giant cell tumors,TGCTs )。2013年世界卫生组织 ( WTO ) 发布的指南,将 TGCTs 重新分为弥漫性及结节性病变。局部 TGCT 包括结节性腱鞘炎和腱鞘巨细胞瘤 ( giant cell tumor of tendon sheath,GCTTS ),弥漫性 TGCT包括 PVNS 和弥漫的巨细胞瘤 ( diffuse type giant cell tumors,DTGCT )[1]。该类疾患发病机制不明,具有潜在局部侵袭和复发的风险[2]。发病率约为每 1.8 /1000 000,多发生于膝关节及髋关节。发生于腕关节的 PVNS 非常罕见[3-4],临床表现无特异性,往往表现为腕部肿痛伴活动受限容易发生诊治延误[5]。既往 PVNS 的治疗报道多为膝、髋等大关节的案例,治疗方法为手术切除受累的滑膜病变组织。早期报道采用切开手术,但随着关节镜技术的普及,近年来多采用关节镜辅助进行手术。迄今为止,国内外文献中仅有零星针对腕关节 PVNS 的诊治报道,采用腕关节镜辅助诊治的报道更是少见[6]。2018 至 2019年,北京积水潭医院手外科,经腕关节镜辅助治疗 2 例腕关节 PVNS 患者,术后取得了良好的临床效果,现报道如下。
资料与方法
一、一般资料
例 1男,32 岁,右利手,工人。以右腕关节缓慢加重的肿胀和活动疼痛 2年就诊。右腕关节在发现肿胀前曾有摔倒手撑地的外伤史,没有进行治疗,休息后急性外伤好转,但发现右腕逐渐出现肿胀。发病 2年来一直自认为是外伤后遗症而未进行特别诊治。查体显示右腕关节弥漫性肿胀,腕尺侧肿胀更明显。全腕广泛压痛,尺侧鼻烟窝部位压痛明显。腕关节各方向活动度受限,患侧 / 健侧对比活动度如下:屈腕 50° / 70°,伸腕 50° / 80°,桡偏 20° /30°,尺偏 35° / 50°,旋前 90° / 90°,旋后 80° / 90°。特殊检查显示右腕关节琴键征阴性,尺腕研磨试验阳性,前臂被动旋前、旋后到最大角度时腕尺侧疼痛,下尺桡冲击试验阴性。腕关节握力患者 / 健侧对比为25 / 60 kg。右腕关节改良 Mayo 腕关节评分 45 分,患者主观腕关节评价 ( patient rated wrist evaluation,PRWE ) 评分 72 分,quick DASH 评分 82 分,疼痛视觉模拟评分 ( visual analogue scale,VAS ) 5 分。患侧腕关节 X 线片显示右腕尺骨茎突尺侧可见稍高密度软组织肿物影,桡月关节间隙较对侧狭窄,桡骨远端乙状切迹可见骨皮质受压表现,月骨和三角骨和尺骨茎突可见骨密度减低区域,三角骨和尺骨茎突可见反应性骨质增生。乙状切迹有压痕 ( 图 1 )。MRI 显示右腕关节弥漫性结节状滑膜增生,以尺腕关节、下尺桡关节和桡腕关节为著,并向上述部位关节外区域延伸;在 T1WI 序列上,呈中低信号,在 PD SPAIR 序列上呈中高信号;桡骨远端乙状切迹及三角骨可见骨质侵蚀 ( 图 2a、b )。
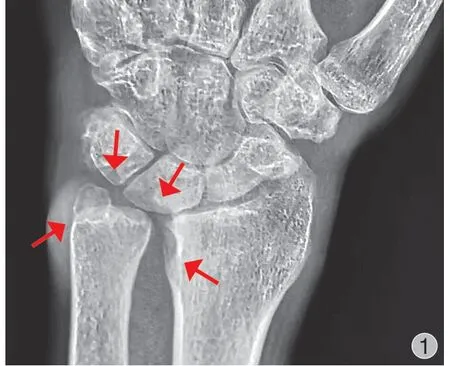
图1 腕关节正位 X 线片Fig.1 AP X-ray of the wrist joint of patient 1
例 2男,35 岁,右利手,工人。以右腕关节尺侧疼痛、肿胀 5 个月就诊。右腕关节在发现肿胀前曾有支撑重物外伤史,曾经石膏固定 1 个月,急性疼痛症状有好转。但是仍有肿胀,支撑及旋转时疼痛。查体显示右腕关节稍肿胀,腕关节各方向活动度部分受限,患侧 / 健侧对比活动度如下:屈腕 50° / 75°,伸腕 60° / 75°,桡偏 12° / 30°,尺偏40° / 55°,旋前 70° / 90°,旋后 90° / 90°。腕关节特殊体格检查显示琴键征阴性,隐窝征阳性,下尺桡冲击试验阴性,旋前及旋后到最大角度时腕尺侧压痛,研磨试验阴性。腕关节握力患者 / 健侧对比:握力 40 / 48 kg。右腕改良 Mayo 评分 65 分,PRWE评分 70 分,quick DASH 评分 59 分,疼痛 VAS 评分5 分。X 线未见明显异常。MRI 显示腕关节弥漫性结节状滑膜增生,以尺腕关节、舟骨旁间隙为著,并向关节外区域延伸;在 T1WI 序列呈中低信号,在PD SPAIR 序列上呈高信号;病灶周边和病灶内可见散在低信号,为含铁血黄素沉积 ( 图 3a、b )。
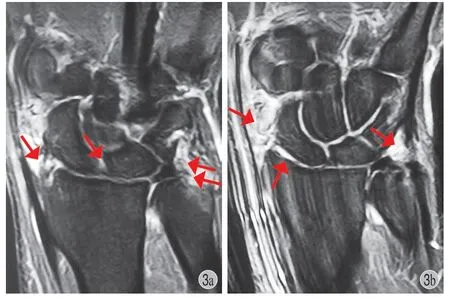
图3 MRI 显示腕关节弥漫性结节状滑膜增生及含铁血黄素沉积Fig.3 MRI of patient 2 showed pigmented villonodular of the wrist with deposition of hemosiderin
二、手术方法
本组 2 例,均行臂丛麻醉。患者平卧于手术床上,患肢外展 90°,肘关节屈曲 90° 于手术台上,指套安放于示指、中指、环指,连接牵引塔,牵引力为 5 kg。术中桡腕关节 3~4、4~5 入路导入关节镜( 2.4 mm 30°,美国 Linvatec 公司 ) 及刨削刀,在这两个入路可交替置入关节镜及操作器械进行观察和操作,6 U 入路置入 10 ml 注射器针头作为出水通道。2 例患者术前 MRI 评估显示 PVNS 病变均同时累及关节内和关节外,均采用腕关节镜手术进行关节内病变切除,切开手术进行关节外病变切除。术中所有手术标本均送病理检查。
例 1术前 MRI 评估显示病变主要存在于尺腕关节、下尺桡关节和桡腕关节,并向腕尺背侧关节外以及腕桡掌侧关节外延伸。腕关节镜下检查发现尺腕关节尺侧茎突前隐窝区域存在大量病变滑膜( 图 4 )。患者合并三角纤维软骨复合体 ( triangular fibrocartilage complex,TFCC ) 中央穿孔,通过 TFCC穿孔可见下尺桡关节也存在受累病变滑膜。腕中关节未见滑膜受累。术中采用关节镜、刨削刀头对尺腕关节病变滑膜进行彻底切除,经过 TFCC 穿孔向下尺桡关节置入刨削刀头对下尺桡关节可及病变滑膜进行切除。采用下尺桡关节背侧切口 ( 图 5 ) 和腕关节桡掌侧切口切开对关节外滑膜病变进行彻底切除。
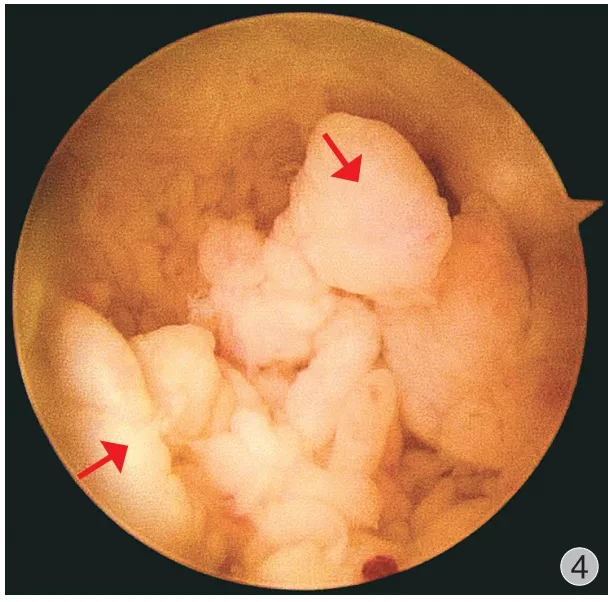
图4 例 1 腕关节镜下检查发现尺腕关节存在大量病变滑膜Fig.4 Under arthroscopic examination, it was found that there were a large number of pathological changes in the synovium of the ulnar wrist joint
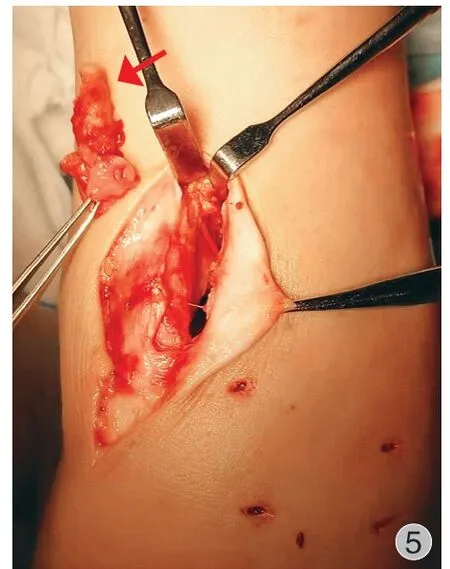
图5 例 1 下尺桡关节背侧切口对关节外病灶进行切除Fig.5 Posterior approach to the distal radial-ulnar joint for excision of extra-articular lesions
例 2术前 MRI 评估显示病变范围为尺腕关节内、腕尺掌侧关节外以及腕桡掌侧关节外。腕关节镜下检查发现尺腕关节大量病变滑膜增生,几乎不能看到 TFCC 表面 ( 图 6 )。采用腕关节镜刨削刀头对尺腕关节滑膜进行切除 ( 图 7 ),显露 TFCC,见病变滑膜一直从茎突前隐窝延伸到 TFCC 深层止点区域。采用腕关节镜刨削刀头置入茎突前隐窝对该区域病变滑膜进行切除。腕中关节未见滑膜受累。分别采用腕尺侧 ( 图 8 ) 和腕桡掌侧切口分别切除该部位的关节外病变滑膜。

图6 例 2 关节镜下检查发现尺腕关节大量病变滑膜增生Fig.6 Examination under arthroscopy revealed extensive synovial hyperplasia in the radiocarpal joint
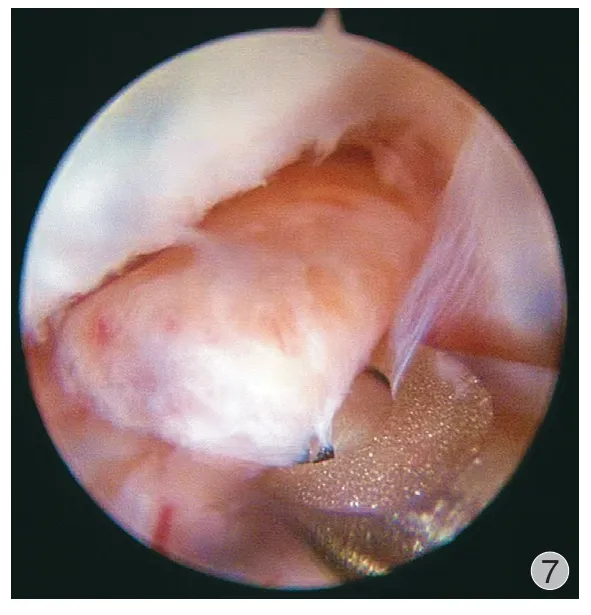
图7 例 2 采用腕关节镜刨削刀对尺腕关节滑膜进行切除Fig.7 Using a wrist arthroscopy shaver knife to remove the synovium of the ulnar wrist joint
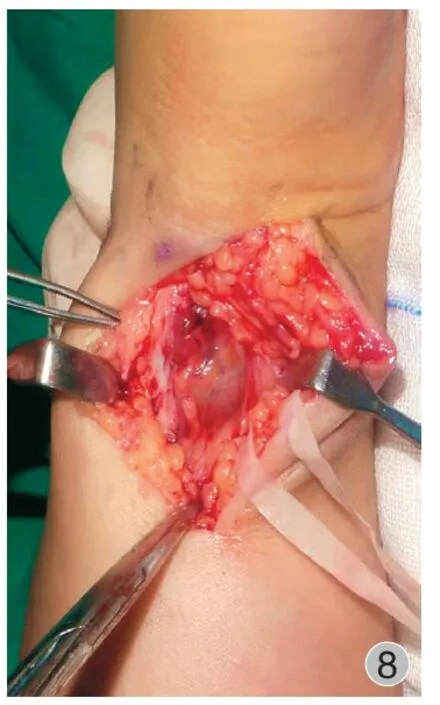
图8 例 2 腕尺侧切口显露切除关节外病变Fig.8 The incision on the wrist revealed the excision of extrajoint lesions
三、术后处理
术后无须石膏固定,2~3 天后开始进行循序渐进的手腕及手指的主、被动关节活动度锻炼。
结 果
一、手术所见及病理结果
本组 2 例腕关节镜下均可见符合 PVNS 外观的黄褐色或红褐色结节状增生的病变滑膜。关节镜下活检标本在显微镜下可见基质细胞绒毛增生伴大量含铁血黄素沉着,增生组织包括成纤维细胞、间质淋巴细胞、单核细胞、多核巨噬细胞和炎性细胞,病理结果符合 PVNS。关节外病变标本外观呈黄褐色,切面坚实,灰褐色,淡黄色,硬度中等,病理结果符合 GCTTS。
二、腕关节功能结果
例 1术后随访 22 个月,末次随访时患侧腕关节屈伸总活动度从术前 100 度提高到 105 度,握力从 25 kg 提高到 44 kg 改良 Mayo 腕关节评分由术前的 45 分改善到 95 分,PRWE 评分由术前的72 分改善到 2 分,quick DASH 评分由术前的 82 分改善到 0 分,疼痛 VAS 评分由术前的 5 分降至术后的 0 分。
例 2术后随访 12 个月,末次随访时患侧腕关节屈伸总活动度从术前 110 度提高到 130 度,握力由40 kg 提高到 45 kg,改良 Mayo 评分由术前的 65 分改善到 95 分,PRWE 评分由术前的 70 分改善到8 分,quick DASH 评分由术前的 59 分改善到 16 分,疼痛 VAS 评分由术前的 5 分降至术后的 1 分。
三、手术并发症与复发情况
本组 2 例,术中、术后均未观察到手术并发症,末次复查时临床未见复发。
讨 论
腕关节 PVNS 发病率低,临床表现无特异性,往往只是单纯关节肿痛伴活动受限,临床上常与单关节炎性疾病、关节结核等疾患混淆[7]。因此,该疾患诊断困难,容易出现漏诊及误诊,平均诊断时间为出现症状后的 2.9~3.7年[5]。该病早期 X 线片表现为稍高密度肿物影像,晚期可能出现骨侵蚀。因为软组织肿物、关节积液及增生的滑膜是相近的,而骨结核、类风湿关节炎等也会出现骨侵蚀表现,所以 X 线检查没有特异性。约 32% 的 PVNS 在X 线下并不能看到什么异常的表现。在 MRI 成像上,因为 PVNS 的病灶中存在较多含铁血黄素,可以和软组织肿胀、关节积液及单纯增生的滑膜相鉴别。有研究表明因为 MRI 可以很好地表现出滑膜增殖、软组织肿块、含铁血黄素沉积和关节周围骨侵蚀的区别,其在诊断 PVNS 有很高的价值[8]。术前行 X 线及 MRI 检查,有助于明确病灶范围,并对于诊断有辅助功能。PVNS 的确诊,最终还是依靠组织学检查。组织学上 PVNS 与 GCTTS 被认为是同一种疾病,区别在于 GCTTS 通常位于关节外,而 PVNS位于关节内。病理特征为大体标本呈黄褐色结节状肿物,电镜下见肉芽结节内细胞及血管丰富,含大量铁血黄素沉着及纤维基质、脂质、多核巨细胞、淋巴细胞、泡沫细胞以及大量吞噬细胞,滑膜间质肥厚充血,间质淋巴细胞浸润[9]。
PVNS 的治疗,目前仍以手术治疗为主,包括切开手术切除及关节镜下手术切除,主要目的是清除病变滑膜组织。有研究提示放射治疗或许可降低手术后复发率,但放射治疗存在局部纤维变性、肿胀、创口不愈合及恶变等并发症,目前尚不作为该疾病的主要治疗选择[10-12]。
有研究显示关节镜辅助治疗膝、髋等大关节PVNS 具有一定优势[13],但关于腕关节 PVNS 采用关节镜辅助治疗的报道非常少见。本研究中发现,应用关节镜辅助治疗腕关节 PVNS,比传统的切开手术有如下优势:
1. 相对于膝、髋等大关节,腕关节腔相对较窄小,关节囊及内外侧韧带多,功能复杂,传统切开手术对腕关节的结构及稳定性破坏大,后期瘢痕及粘连情况重,对于术后患者腕关节功能影响大;而关节镜手术切口小,可以减轻对韧带及关节囊的损伤,并且可以早期功能锻炼,减少组织粘连概率。
2. 因为腕关节腔隙窄小,关节内结构复杂,须保护的韧带等结构繁多,切开手术也存在较多手术盲区,存在很大显露不充分和对病灶切除不彻底的风险,从而增加复发概率。随着腕关节镜技术和器械设备的发展,现在采用腕关节镜技术可清晰显露腕关节内几乎所有相对隐蔽的区域,在腕关节镜辅助下可以对切开手术难以显露和清除的部位进行精准而彻底的病灶切除,本组 2 例也均涉及的茎突前隐窝和 TFCC 深层的区域。
3. 腕关节镜下可清晰放大关节内的复杂结构,更好地分清病灶的界限及正常组织的层次,可以更好地保护重要的正常组织结构。
本组 2 例术前 MRI 明确病灶在关节内及关节外均有分布。通过采用腕关节镜进行关节内病灶的彻底切除,切开手术进行关节外病灶的彻底切除,2 例均获得疼痛缓解,功能改善的良好疗效。
本研究存在的不足:( 1 ) 本组仅有 2 例,未能进行统计学分析。但腕关节 PVNS 非常罕见,国内外文献报道极少,更缺乏采用腕关节镜辅助进行手术治疗的报道。本研究报道的 2 例具有完整的术前、术中资料和术后 1年以上随访资料,主、客观功能评价结果显示腕关节镜辅助手术治疗该类疾患可获得较满意的治疗效果,无明显并发症,对从事腕关节疾患治疗的骨科及手外科医师而言是较有意义的诊治参考资料;( 2 ) 本组 2 例,术后随访为 1~2年,尚须继续长期随访,观察术后更长时间是否复发。
总之,关节镜下病变切除腕关节内滑膜病变,结合切开切除关节外病变,对腕关节 PVNS 是一种有效的治疗方法,可取得良好疗效,是一种值得选择的治疗方式。
