关节镜下肩袖修补对肩袖撕裂伴骨质疏松患者的肩关节功能和肱骨大结节骨密度的影响
2024-02-29李磊吴良绍刘行吴昊杨安忠
李磊 吴良绍 刘行 吴昊 杨安忠
肩袖撕裂 ( rotator cuff tear,RCT ) 为临床常见肩部损伤,多发于中老年人,大部分患者伴有骨质疏松 ( osteoporosis,OP ),临床主要表现为肩关节剧痛、活动受限等,若得不到及时治疗,可极大降低患者生活质量[1]。现阶段,治疗 RCT 的方案主要包括保守治疗、手术修复两种,多数患者保守治疗效果欠佳,需行外科手术,特别是全层撕裂患者[2]。开放肩袖修补术是临床治疗 RCT 常规术式,但具有一定不足,如创伤大、并发症多、术后恢复缓慢[3]。近年来,伴随关节镜技术不断进步,肩关节镜下肩袖修补术逐渐在临床得到应用,但临床对于其在 RCT伴 OP 患者中的应用研究较少。基于此,笔者选取我院收治的 100 例 RCT 伴 OP 患者为研究对象,观察肩关节镜下肩袖修补术的临床效果,旨在为治疗 RCT伴 OP 患者提供参考方案,报道如下。
资料与方法
一、纳入标准与排除标准
1. 纳入标准:( 1 ) 2022年 1月至 2023年 1月,我院经治的 RCT 伴 OP 患者;( 2 ) 符合 RCT 诊断标准者[4],经超声检查可见肌腱从滑囊面到关节面回声完全中断,断端回缩或无回缩者;( 3 ) 符合 OP诊断标准者[5],采用双能 X 线吸收法测量骨密度,骨密度低于同性别、同种族健康成年人骨峰值 ≥2.5 个标准差即可确诊者;( 4 ) 单侧损伤者;( 5 ) 保守治疗无效者;( 6 ) 依从性高者;( 7 )年龄 50~80 岁者;( 8 ) 临床资料完整者。
2. 排除标准:( 1 ) 患肩有明确外伤史、肩部手术史者;( 2 ) 合并肩关节不稳、冻结肩、肩周炎等其它肩部疾病者;( 3 ) 伴有严重呼吸系统疾病、循环系统疾病、心脑血管疾病、肝肾功能异常、凝血功能障碍、血液系统疾病、免疫系统疾病、恶性肿瘤、糖尿病、伴有意识障碍、精神疾病者;( 4 ) 继发性 OP 者;( 5 ) 近 1 周内使用过影响凝血功能的药物者。
二、一般资料
本组共纳入 100 例,按治疗方法不同,分为肩关节镜组 (n= 51 ) 与开放手术组 (n= 49 )。两组患者的性别、病程、年龄、手术侧别、RCT 长度、累及肩袖肌腱根数、RCT 分类差异无统计学意义 (P>0.05 ) ( 表 1 )。
表1 一般资料 (±s )Tab.1 General information ( ±s )
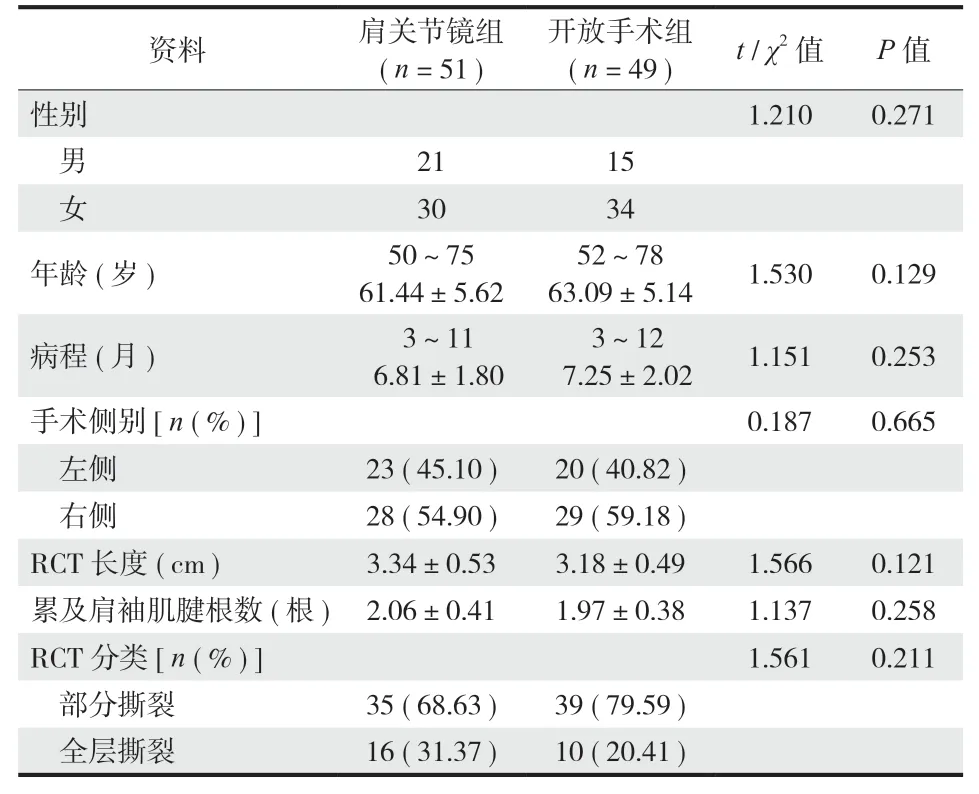
表1 一般资料 (±s )Tab.1 General information ( ±s )
资料肩关节镜组( n = 51 )开放手术组( n = 49 ) t / χ2 值P 值性别1.2100.271男2115女3034年龄 ( 岁 ) 50~75 61.44±5.62 52~78 63.09±5.141.5300.129病程 (月 ) 3~11 6.81±1.80 3~12 7.25±2.021.1510.253手术侧别 [ n ( % ) ]0.1870.665左侧23 ( 45.10 ) 20 ( 40.82 )右侧28 ( 54.90 ) 29 ( 59.18 )RCT 长度 ( cm )3.34±0.533.18±0.491.5660.121累及肩袖肌腱根数 ( 根 ) 2.06±0.411.97±0.381.1370.258 RCT 分类 [ n ( % ) ]1.5610.211部分撕裂35 ( 68.63 ) 39 ( 79.59 )全层撕裂16 ( 31.37 ) 10 ( 20.41 )
三、围术期处理
两组患者均予以双磷酸盐、口服钙剂等抗骨质疏松干预。
1. 肩关节镜组:术前常规禁饮、禁食,入室后取健侧卧位,以牵引架牵引患肩,铺无菌巾、防水膜,消毒术区。采用全麻方式,术中维持收缩压为 90~100 mm Hg,舒张压为 60~70 mm Hg。对于关节僵硬者,首先行关节松解,后选择常规后侧入路置入肩关节镜,观察关节具体情况,检查关节软骨、肱二头肌长头腱,判断关节囊、肩袖受损情况,建立盂肱关节前上方入路,处理肩袖、盂唇病变。建立肩峰前外方入路,清除肩峰下滑囊炎性组织、破裂纤维,若形成肩峰骨赘,则实施肩峰成形术,磨削骨赘。探查肩袖情况,判断 RCT 大小,修整撕裂边缘病变组织,抓取 RCT 残端行对位试验,对肱骨大结节足印区进行打磨,直至均匀渗血。于肱骨大结节合适位置进行钻孔,拧入带线锚钉2 枚,以缝合钩缝合 RCT 部位。以生理盐水冲洗切口,最后排出冲洗液,关闭切口,用棉垫包扎,手术完成。术后常规给予抗生素。
2. 开放手术组:麻醉方法与体位同肩关节镜组,沿肩峰外侧至前肩峰做一长 8 cm 左右切口,切开皮肤,游离皮下组织,暴露三角肌,分开三角肌纤维,探查肩峰下缘有无骨赘,若存在骨赘则将其突出部分切掉,磨平断端,松解肩关节四周肌肉组织,分离肌腱末端,形成新鲜边缘组织,磨出骨槽,于出血处间隔 5 mm 置入锚钉,共 2~3 个,自肩袖断端到足印区行褥式缝合,以生理盐水冲洗切口,置入引流管,关闭切口,手术完成。术后常规给予抗生素防止感染。
两组患者术后均固定肩关节,保持外展 45°,术后 1 周开始被动功能锻炼,术后 4 周开始主动外旋、外展活动,术后 6 周恢复正常肩关节活动度。
四、观察指标
1. 手术相关指标:比较两组术中失血量、手术时间、住院时间,纱布及辅料浸湿量 + 吸引器里的量 - 冲洗液的量即为术中失血量。
2. 肩关节功能:以美国肩肘外科协会 ( American Society for Shoulder-Elbow Surgery,ASES ) 评分、肩关节功能 ( Constant ) 评分评估两组术前、术后 6 个月肩关节功能,ASES 评分由日常功能、疼痛两大部分组成,满分 100 分,Constant 评分包括疼痛、肩关节活动范围、力量测试、日常活动等项目,满分100 分,得分高低与肩关节功能成正比[6-7]。
3. 肱骨大结节骨密度:于术前、术后 6 个月测量两组患者患侧肱骨大结节骨密度,预设肱骨大结节感兴趣区域,以骨密度检测仪 ( 美国 GE 公司,型号:Prodigy Pro ) 测定该区域骨密度。指导患者取仰卧位,外展前臂 15°,前屈肘关节 90°,伸入仪器测量孔,以双能 X 线吸收法测量肱骨大结节感兴趣区域骨密度。
4. 创伤定量指标:比较两组手术前后创伤定量指标水平,术前 1 天、术后 3 天,两组各采集 1 次空腹肘静脉血 ( 3 ml ),保存于 4 ℃ 冰箱内 6 h,取出离心 ( 3000 r / min,5 min,15 cm ) 分离上清液,以酶联免疫吸附法测定白介素-6 ( interleukin-6,IL-6 )、C 反应蛋白 ( C-reactive protein,CRP ) 水平,试剂盒由上海朗顿生物科技有限公司提供。
5. 并发症发生情况:比较术后 3 个月内患肩肿胀、创口感染并发症发生率。创口感染:采用 CRP测定法判定,若 CRP 水平在术后第 3~4 天持续上升,且无明显下降,则说明已发生感染。患肩肿胀:用皮尺测量患侧肩关节周径,与健侧相差 ≥1 cm 即可考虑为患肩肿胀。
五、统计学处理
采用 SPSS 22.0 处理数据,计量资料以±s表示、t检验,计数资料用n( % ) 表示、χ2检验。P<0.05 为差异有统计学意义。
结 果
一、手术相关指标
肩关节镜组术中失血量较开放手术组少,住院时间较开放手术组短 (P< 0.05 ),两组手术时间,差异无统计学意义 (P> 0.05 ) ( 表 2 )。
表2 手术相关指标 (±s)Tab.2 Surgery-related indicators ( ±s )
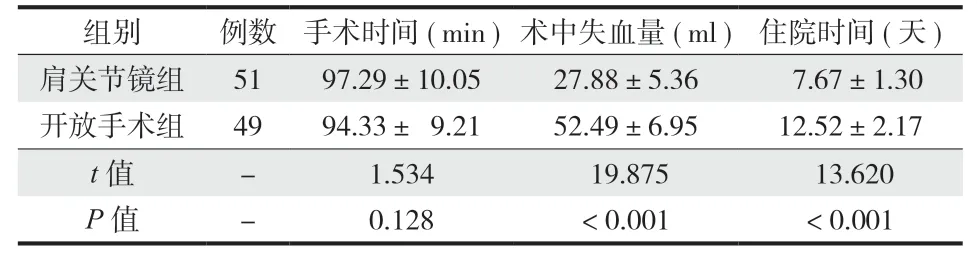
表2 手术相关指标 (±s)Tab.2 Surgery-related indicators ( ±s )
组别例数 手术时间 ( min ) 术中失血量 ( ml ) 住院时间 ( 天 )肩关节镜组5197.29±10.0527.88±5.36 7.67±1.30开放手术组4994.33± 9.2152.49±6.9512.52±2.17 t 值-1.534 19.875 13.620 P 值-0.128< 0.001< 0.001
二、肩关节功能
术前两组 ASES 评分、Constant 评分对比差异无统计学意义 (P> 0.05 );术后 6 个月,两组 ASES 评分、Constant 评分较术前升高,肩关节镜组较开放手术组高 (P< 0.05 ) ( 表 3 )。
表3 肩关节功能 ( ±s ,分 )Tab.3 Shoulder joint functions ( ±s , score )
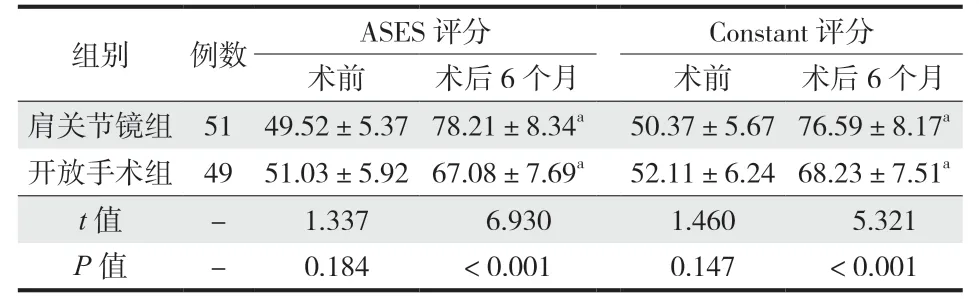
表3 肩关节功能 ( ±s ,分 )Tab.3 Shoulder joint functions ( ±s , score )
注:与同组术前对比,aP < 0.05
组别例数ASES 评分Constant 评分术前术后 6 个月术前术后 6 个月肩关节镜组 51 49.52±5.37 78.21±8.34a50.37±5.67 76.59±8.17a开放手术组 49 51.03±5.92 67.08±7.69a52.11±6.24 68.23±7.51a t 值-1.337 6.9301.460 5.321 P 值-0.184< 0.0010.147< 0.001
三、肱骨大结节骨密度
两组术前、术后 6 个月肱骨大结节骨密度差异无统计学意义 (P> 0.05 ) ( 表 4 )。
表4 肱骨大结节骨密度 (±s,g / cm2)Tab.4 Bone density of the greater tuberosity of the humerus ( ±s ,g / cm2 )

表4 肱骨大结节骨密度 (±s,g / cm2)Tab.4 Bone density of the greater tuberosity of the humerus ( ±s ,g / cm2 )
组别例数术前术后 6 个月t 值P 值肩关节镜组510.37±0.080.39±0.091.1860.238开放手术组490.36±0.070.37±0.080.6590.512 t 值-0.6641.173--P 值-0.5080.244--
四、创伤定量指标
术前两组血清 IL-6、CRP 水平比较差异无统计学意义 (P> 0.05 );术后 3 天,两组血清 IL-6、CRP水平较术前升高,肩关节镜组低于开放手术组,差异有统计学意义 (P< 0.05 ) ( 表 5 )。
表5 创伤定量指标 ( ±s )Tab.5 Quantitative indicators of trauma ( ±s )

表5 创伤定量指标 ( ±s )Tab.5 Quantitative indicators of trauma ( ±s )
注:与同组术前对比,aP < 0.05
组别例数IL-6 ( pg / L ) CRP ( mg / L )术前术后 3 天术前术后 3 天肩关节镜组 51 9.36±2.74 13.55±5.18a5.21±1.29 12.64±3.51a开放手术组 49 8.62±2.30 19.72±6.47a4.95±1.04 17.22±4.38a t 值-1.460 5.2751.107 5.782 P 值-0.148< 0.0010.271< 0.001
五、并发症发生情况
术后 3 个月内,肩关节镜组 3 例发生患肩肿胀,开放手术组 8 例发生患肩肿胀、2 例创口感染,并发症发生率肩关节镜组 5.88% ( 3 / 51 ) 低于开放手术组 20.41% ( 10 / 49 ),差异有统计学意义 (χ2=4.662,P= 0.031 )。
六、典型病例
患者,男,63 岁,因肩关节疼痛伴活动受限5 个月入院,入院诊断为 RCT,行肩关节镜下肩袖修补术,术前 MRI 检查结果与术中、术后镜下观见图 1~3。
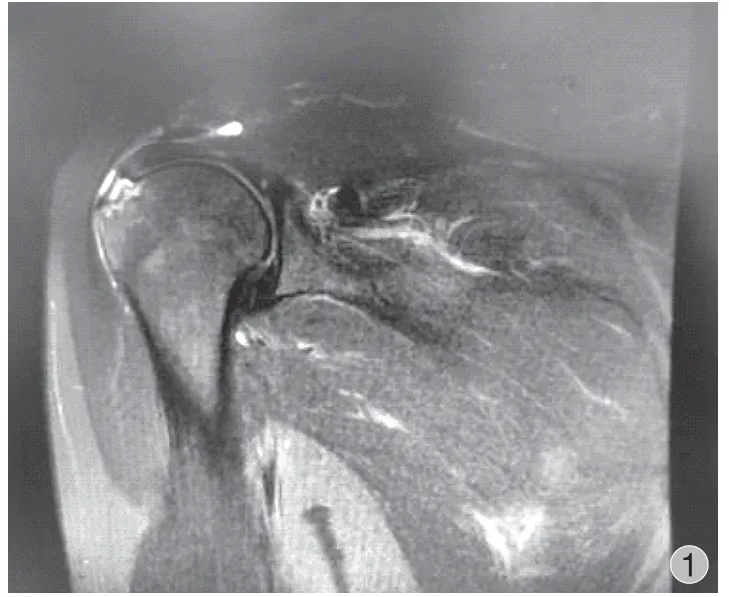
图1 术前肩关节 MRI 示肩袖明显撕裂Fig.1 Preoperative MRI of the shoulder joint showing a significant rotator cuff tear
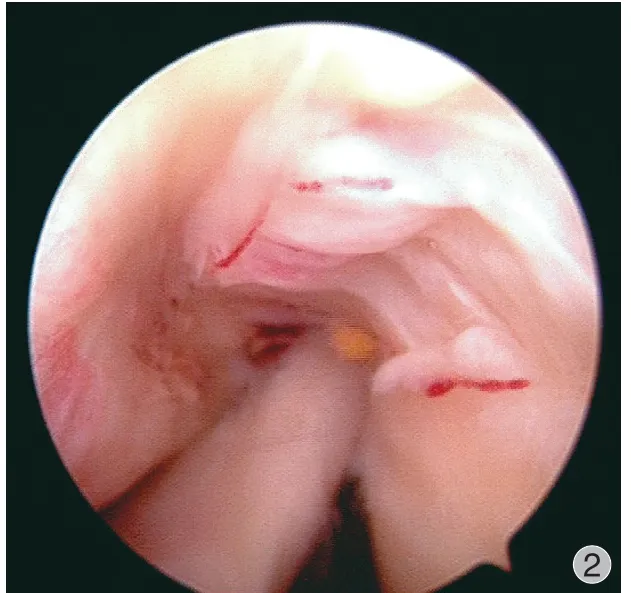
图2 术中镜下观Fig.2 Intraoperative microscopic view
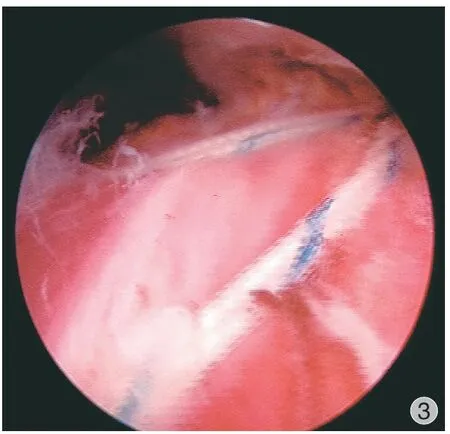
图3 术后镜下观Fig.3 Postoperative microscopic view
讨 论
RCT 的发生与急慢性损伤、肌腱组织退行性病变等具有密切关系,发病率与年龄呈正相关,随着我国老龄化加剧,发病人数逐渐增加[8]。患肢制动、抗炎、加速血液循环是保守治疗 RCT 的常用方法,但对于部分患者疗效不佳,需及时给予手术治疗,以改善预后[9]。
传统开放肩袖修补术虽术野开阔、便于操作,但切口较大,术后愈合时间长,感染发生风险高,且术中须剥离肌腱,带来的创伤较大,老年患者接受程度低[10]。相较于传统开放肩袖修补术,肩关节镜下肩袖修补具有创伤小、并发症少、术后恢复快等优势,可在满足修复要求的同时减轻对肩部组织的损伤[11]。方基石等[12]的研究结果显示,肩关节镜下肩袖修补术治疗中度 RCT,可减少术中失血量,缩短住院时间。覃肖欢等[13]指出,肩关节镜下肩袖修补术能有效缩短 RCT 患者住院时间。本研究结果显示,与开放手术组相比,术中失血量肩关节镜组更少,住院时间更短,两组手术时间差异无统计学意义,与大部分研究结果一致。本研究结果证实,两组术后 6 个月 ASES 评分、Constant 评分升高,肩关节镜组高于开放手术组,两组术后 6 个月肱骨大结节骨密度差异无统计学意义,说明肩关节镜下肩袖修补术能更好改善患者肩关节功能,对肱骨大结节骨密度影响较小。究其原因,肩关节镜下肩袖修补术能有效保留或修补三角肌止点,充分减压肩峰下间隙,且肩关节镜能为术者提供更清晰的术野,利于术者开展精细操作,利于改善患者的肩关节功能,增强活动能力,同时术中可探查盂肱关节内疾病并能及时处理,从而提升肩袖修补术效果,改善患者预后。虽然肩关节镜下肩袖修补术能恢复患者躯体功能,但由于 OP 的治疗与骨质的改善是一个长期缓慢的过程,导致手术无法逆转患者本身存在的OP 与持续性骨量流失。
CRP 属急性反应蛋白,可反映创伤后急性期反应严重程度,IL-6 则能诱导肝脏合成 CRP,相关文献报道,应激状态下体内 IL-6 水平急速上升,对于手术患者来说术毕时达到高峰,后逐渐降低,能有效反映手术创伤程度[14-15]。本研究结果显示,术后3 天,两组血清 IL-6、CRP 水平较术前升高,肩关节镜组低于开放手术组,这在于肩关节镜下肩袖修补术属微创术式,能一定程度减轻手术创伤。此外,并发症发生率肩关节镜组低于开放手术组,提示肩关节镜下肩袖修补术的安全性好。
综上所述,肩关节镜下肩袖修补应用于 RCT 伴OP 患者,在减少术中失血量、手术创伤、缩短住院时间、减少并发症发生、改善肩关节功能方面具有优势,对肱骨大结节密度影响较小。
