不同声门下负压吸引方式对机械通气病人并发症的影响
2024-02-28郑丽华王彦芬刘玉芳王航莉
郑丽华,王彦芬,李 稳,刘玉芳,王航莉
重症医学科是以救治各类重症及多系统功能衰竭病人为主的诊疗体系。收治病人多伴意识障碍及呼吸衰竭,需行气管切开或气管插管,并进行机械通气治疗。呼吸机相关性肺炎(ventilator-associated pneumonia,VAP)是病人机械通气48 h后常见并发症,表现为肺实质感染[1]。声门下负压吸引是预防VAP 的重要措施之一[2]。机械通气病人在应用持续声门下吸引时,根据分泌物黏稠度采用不同负压,在预防VAP 发生的同时可降低气道黏膜损伤[3-4]。在机械通气病人中应用持续声门下吸引,能够降低VAP的发生率,缩短病人使用呼吸机的时间,并且在很大程度上能提高护理满意度[5]。目前临床应用的声门下负压吸引包括持续性和间歇性两种方式,但关于两者临床效果及不同间歇吸引频率对预防VAP的效果尚存在争议[6-7]。故本研究观察了持续声门下负压吸引、每隔4 h 1 次(q4h)间歇声门下负压吸引、每隔8 h 1次(q8h)间歇声门下负压吸引对预防VAP的作用,并比较3种声门下负压吸引方式对呛咳、堵管、气道黏膜出血等并发症的影响。现将结果报道如下。
1 对象与方法
1.1 研究对象
选取2019年3月—2020年9月入住重症监护病房(intensive care unit,ICU)的120 例病人为研究对象。纳入标准:1)年龄>18岁;2)经口气管插管,且为有创机械通气;3)机械通气时间>48 h;4)接受声门下吸引。排除标准:1)机械通气前即有呼吸道感染者;2)在院外行气管插管者;3)插管后48 h内出现呼吸道感染者;4)口咽部、食管、气管外伤或手术者;5)存在声门下吸引禁忌证。回顾性分析病人的临床资料,根据声门下负压吸引频率分为持续吸引组、q4h间歇吸引组和q8h间歇吸引组,每组各纳入40 例。3 组病人年龄、性别、基础疾病、入科时急性生理及慢性健康状况评分系统Ⅱ(Acute Physiology and Chronic Health Evaluation Scoring System Ⅱ,APACHEⅡ)评分比较差异无统计学意义(P>0.05),具有可比性,见表1。
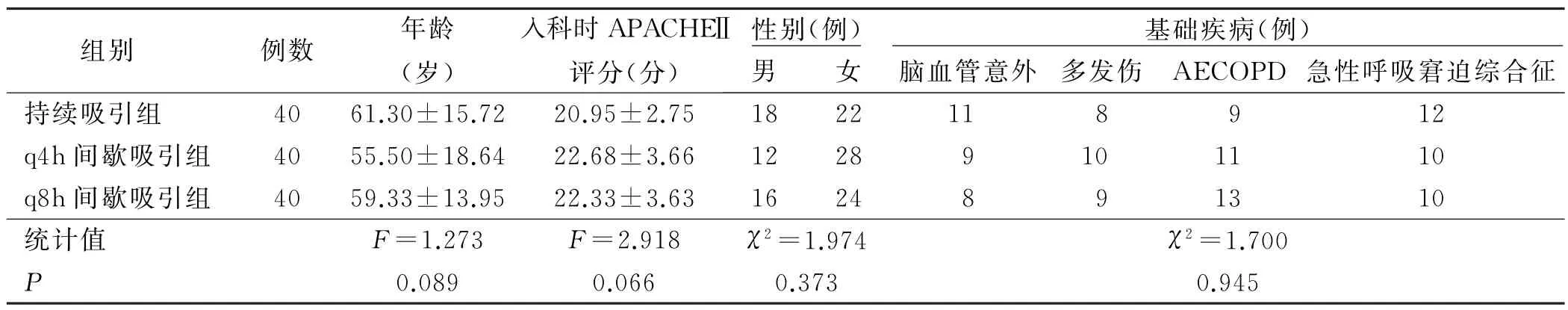
表1 3组病人一般资料比较
1.2 干预方法
3组病人均经口气管插管,采用可冲洗式气管切开套管(上海柯惠医疗器材国际贸易有限公司),使用德国Drager Evita 4呼吸机进行有创机械通气治疗,并进行气道湿化,无禁忌证情况下取半坐卧位,床头抬高30°。声门下吸引前,测量气囊压力,保持压力为20~25 cm H2O。持续吸引组将气管套管背侧附加管腔,连接至墙式负压吸引接口,保持负压100~150 mm Hg,进行持续声门下负压吸引。q4h间歇吸引组每隔4 h将附加管腔连接至墙式负压吸引接口,保持负压100~150 mmHg,持续吸引5 min。q8h间歇吸引组则每隔8 h将附加管腔连接至墙式负压吸引接口,保持负压100~150 mm Hg,持续吸引5 min。吸引结束后以无菌0.9%氯化钠溶液冲洗管道,至冲洗液澄清,然后保持气囊压力为20~25 cm H2O。所有病人均每隔12 h进行1次口腔护理,每隔7 d更换1次呼吸机管道;经鼻胃管插管,每隔4 h监测1次胃残留量,定期检查胃管位置,同时输注肠内营养液。所有医护人员严格执行无菌操作,且经考核合格后进行操作。
1.3 观察指标
1.3.1 声门下气囊上分泌物及痰液细菌培养
于第1天、第7天和第14天清晨在病人未使用抗菌药物前连接负压,使用一次性细菌采集器吸引声门下气囊上分泌物2~5 m L,同时使用密闭式吸痰管留取下呼吸道痰液2~5 m L,标本密封保存,送至微生物室进行细菌培养。
1.3.2 VAP发生情况
VAP定义为机械通气48 h以上,X 线片显示胸部有新出现或进展性浸润阴影,同时满足以下条件中的2个及以上:1)体温38℃以上或36℃以下;2)外周血白细胞计数高于10×109/L或低于4×109/L;3)气管支气管内有脓性分泌物。记录VAP发生时间[8]。
1.3.3 住院情况
记录3组病人机械通气时间、胃管留置时间、ICU住院时间。
1.3.4 声门下吸引不良反应发生情况
记录声门下吸引期间3组病人呛咳、堵管、气道黏膜出血等不良反应发生情况。
1.4 统计学方法
所有数据采用SPSS 11.5软件处理。符合正态分布的定量资料以均数±标准差(±s)表示,3组比较采用单因素方差分析,两两比较采用SNK-q检验。定性资料以例数、百分比(%)表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 3组病人声门下气囊上分泌物及痰液细菌培养结果比较
3组病人声门下气囊上分泌物及痰液革兰阴性菌、革兰阳性菌、真菌构成比比较,差异均无统计学意义(P>0.05),见表2。
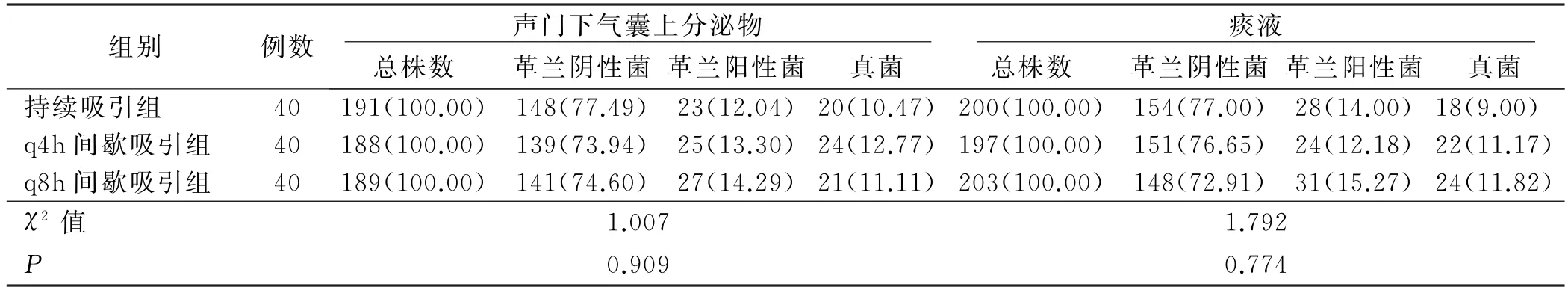
表2 3组病人声门下气囊上分泌物及痰液细菌培养结果比较 单位:株(%)
2.2 3组病人VAP发生情况比较
持续吸引组和q4h间歇吸引组VAP发生率均明显低于q8h间歇吸引组(P<0.05);3组病人VAP 发生时间比较,差异无统计学意义(P>0.05),见表3。
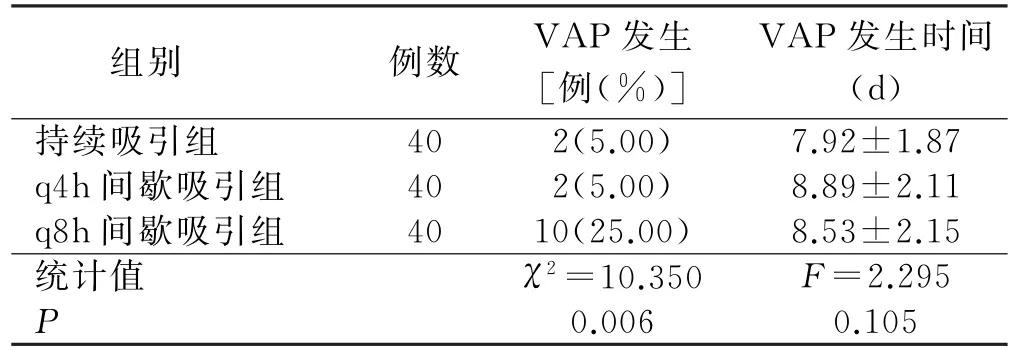
表3 3组病人VAP发生情况比较
2.3 3组病人住院情况比较
3组病人机械通气时间、胃管留置时间、ICU 住院时间比较,差异无统计学意义(P>0.05),见表4。
表4 3组病人住院情况比较(±s)

表4 3组病人住院情况比较(±s)
组别 例数 机械通气时间(h) 胃管留置时间(h) ICU 住院时间(d)持续吸引组 40 149.45±55.26 172.57±66.26 8.21±1.75 q4h间歇吸引组 40 172.30±68.10 181.85±68.22 7.54±1.68 q8h间歇吸引组 40 151.90±63.41 155.23±62.36 7.93±1.72 F 值 1.612 1.694 1.537 P 0.204 0.188 0.219
2.4 3组病人声门下吸引不良反应发生情况比较
q4h间歇吸引组和q8h间歇吸引组病人呛咳、堵管、气道黏膜出血发生率均明显低于持续吸引组(P<0.05),见表5。
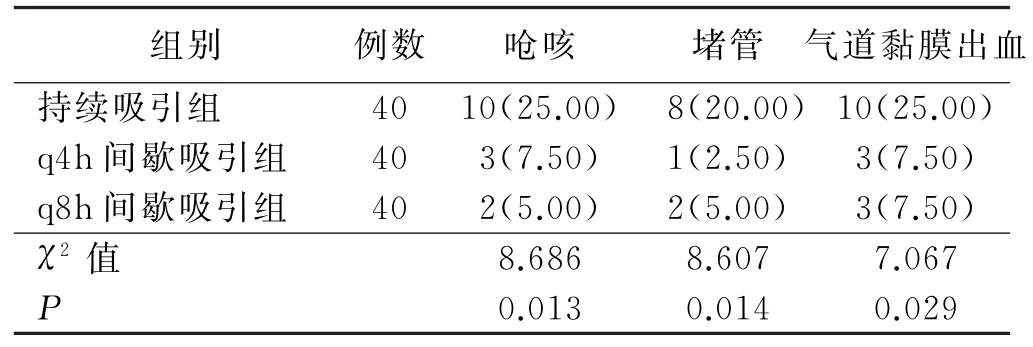
表5 3组病人声门下吸引不良反应发生情况比较 单位:例(%)
3 讨论
VAP是我国常见的医院获得性感染,诊断和治疗较困难,病死率高[9]。因此,预防VAP 是首要任务。有研究报道,在声门和气管导管间隙存在污染积液,每0.1 m L可带入10亿个细菌[10]。研究发现,应用可冲洗气管插管,可通过附加管实施声门下负压吸引,把声门和气管导管间隙存在的滞留物引流出,阻止滞留物下行进入下呼吸道,从而预防VAP 的发生[11-12]。目前对于间歇声门下吸引频率,尚未达成统一结论。有学者认为间歇2 h为宜,有学者则认为间歇4~6 h为宜,也有学者认为按需声门下吸引为宜[6,13-14]。王晓慧等[15]研究认为,在相同压力下,持续吸引与间断吸引比较,虽持续吸引效果优于间断吸引,但对气道损伤更严重。
3.1 革兰阴性杆菌是ICU 相关VAP主要致病菌
研究表明,对于留置胃管的病人而言,其吞咽功能减弱,使食物不易消化,可造成胃内定植菌进入声门下气囊上,若不及时清除,当气囊出现漏气或导管管径发生变化时,病原菌则可随即进入下呼吸道,引起VAP[16]。本研究分别比较了持续声门下吸引、q4h间歇声门下吸引以及q8h间歇声门下吸引病人声门下气囊上分泌物及痰液病原菌分布情况发现,持续吸引组、q4h间歇吸引组、q8h间歇吸引组病人声门下气囊上分泌物分别分离出病原菌191株、188株、189株,下呼吸道痰液中分别分离出病原菌200株、197株、203株,均以革兰阴性菌为主,符合以往研究结果,临床应重视声门下吸引同时的抗菌治疗[17]。
3.2 3组病人VAP发生情况
美国呼吸治疗协会认为,安全有效的吸痰负压应该设置为能够达到吸痰效果的最小压力,不但可以达到吸痰效果、维持机械通气的有效性,更能减少各种并发症发生,提高抢救成功率[18]。Craven[19]研究显示,采用声门下吸痰管连续性清除声门下分泌物可使VAP发生率降低50%。Torres等[20]研究发现,术后病人持续声门下分泌物吸引能够降低VAP 发生率,缩短ICU 平均住院时间和减少抗生素使用。本研究结果显示,持续吸引组和q4h间歇吸引组VAP 发生率均明显低于q8h间歇吸引组,提示q4h间歇吸引可降低VAP发生率,q4h间歇吸引组VAP发生时间稍长于其他两组,表明该频率的间歇性声门下吸引可能有助于延缓VAP的发生。
3.3 3组病人声门下吸引不良反应发生情况
持续吸引组病人出现气道黏膜出血、附加管堵塞、呛咳的比例高于其他两组,但VAP 发生率较q8h 间歇吸引组低;q4h间歇吸引组病人并发症发生率比持续吸引组低,且VAP 发生率与持续吸引组相同;q8h间歇吸引组病人并发症发生率低,但VAP发生率高。
综上所述,q4h间歇声门下吸引可更好地发挥声门下滞留物引流作用,降低出血、呛咳、堵管发生率,使声门下引流更加充分,进而阻止声门下滞留物沿气管壁下行,降低了VAP发生率,对护理实践具有临床指导意义。但本研究样本量较小,结果具有一定的局限性,有待增大样本量做进一步研究。
