NLR、PLR和sPESI评分对急性肺栓塞患者30天死亡的预测价值
2024-02-27韩英娜何婧瑜王长远
韩英娜 王 晶 何婧瑜 王长远
肺栓塞(pulmonary embolism,PE)是因为各种栓子阻塞肺动脉主干或其分支,引起肺循环障碍的临床综合征,其中血栓栓塞症(pulmonary thromboembolism,PTE)为最常见类型。肺栓塞年发生率随年龄增长呈上升趋势,其病死率仅此于心肌梗死和脑卒中,高危APE患者30天病死率可达到22%[1,2]。急性肺栓塞(acute pulmonary embolism,APE)的临床表现缺乏特异性,常存在误诊或漏诊,早期诊断和评估患者病情对指导治疗具有重要意义[3]。肺栓塞严重指数(pulmonary embolism severity index,PESI)和简化版肺栓塞指数(simplified pulmonary embolism severity index,sPESI)评分已经在临床上广泛应用,但其临床敏感度和特异性有待于进一步提高[4]。
研究发现,肺栓塞患者虽然sPESI评分很低,但仍发生死亡,因此建议sPESI评分可以结合实验室检查指标对APE患者进一步进行评估[5]。风险评估对APE患者非常重要,一些实验室参数被用来以评估APE患者的预后,包括脑钠肽(brain natriuretic peptide,BNP)、N端脑钠肽前体(NT-proBNP)、白细胞介素-6(interleukin-6,IL-6)、白细胞介素-8(interleukin-8,IL-8)、心型脂肪酸结合蛋白(H-FABP)、肌钙蛋白和肌红蛋白等的多项指标,这些指标多价格较昂贵或准确性差,因此在临床应用中受限。因此,寻找廉价、可靠的APE预后评估指标非常必要。
血栓的形成与肺动脉和深静脉壁炎症密切相关,研究显示,中性粒细胞/淋巴细胞比值(neutrophil-lymphocyte ratio,NLR)、血小板/淋巴细胞比值(platelet-lymphocyte ratio,PLR)与APE的严重程度相关,对预后评估有良好的应用价值[6]。目前NLR和PLR在肺栓塞预后评估中应用较少且有一定争议,因此有必要进一步研究NLR和PLR在肺栓塞预后评估中的应用价值。本研究通过分析APE患者临床资料,寻找患者30天死亡的危险因素及其对预后的预测价值,为临床早期诊断、精准评估和及时干预提供参考依据。
对象与方法
1.研究对象:通过医院信息系统,收集2017年1月~2021年12月在首都医科大学宣武医院的住院APE患者,符合纳入、排除标准者共291例。纳入标准:(1)符合2015年中华医学会心血管病学分会制定的《急性肺栓塞诊断与治疗中国专家共识》[7]急性肺栓塞诊断标准,经辅助检查包括肺动脉电子计算机断层扫描、肺动脉造影、放射性核素肺通气/血流灌注显像确诊,且临床表现及相关化验符合肺栓塞患者。(2)年龄≥18岁。排除标准:(1)资料不全患者。(2)慢性肺栓塞而无新发APE患者。(3)合并感染、免疫病和肿瘤患者。(4)患者或家属不配合调查者。本研究通过笔者医院医学伦理学委员会审批(伦理学审批号:2021087)。
2.方法:收集年龄、性别、身高、体重、既往史、家族史等。患者发病后首次急诊血常规结果(根据血常规:中性粒细胞、淋巴细胞、血小板等数值计算NLR、PLR)。收集生化指标、凝血指标、心脏超声检查结果、下肢深静脉超声检查结果、肺动脉CT检查结果。根据2015 年中华医学会心血管病学分会制定的《急性肺栓塞诊断与治疗中国专家共识》对患者进行肺栓塞危险分层及sPESI评分,存在血流动力学不稳定者接受溶栓治疗,血流动力学稳定患者给予低分子肝素和口服抗凝治疗。对所有APE患者进行病例或电话随访,记录患者30天因APE导致的死亡情况。并按照随访结果,将患者分为存活组和死亡组,并进行统计分析。
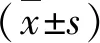
结 果
1.死亡组与存活组一般资料比较:共收集291例APE患者,其中急诊科72例,呼吸科63例,心脏科54例,骨科 44例,血管科 37例,其他科室21例。随访30天,存活280例(96.22%),因APE导致死亡11例(3.78%)。死亡组患者WBC、NLR、PLR和sPESI评分均高于存活组(P<0.05),详见表1。
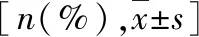
表1 死亡组与存活组一般资料比较
2.APE患者30天死亡的危险因素分析:对影响患者30天死亡的所有危险因素进行多因素Logistic回归分析,以30天生存(存活=0,死亡=1)为因变量,以WBC、NLR、PLR和sPESI评分为自变量,建立Logistic回归方程,结果显示,NLR、PLR和sPESI评分为APE患者30天死亡的独立危险因素(P<0.05),详见表2。

表2 患者30天死亡的多因素Logistic回归分析
3.NLR、PLR和sPESI评分预测患者30天死亡的ROC 曲线下面积比较:PLR预测APE患者30天死亡的工作特征曲线下面积(area under ROC curve,AUC)为0.799(z=4.896,P=0.001),最佳截断值171.62。NLR的AUC为0.827(z=7.381,P=0.001),最佳截断值5.87。sPESI评分的AUC为0.874(z=9.539,P=0.001),最佳截断值2。PLR、NLR和sPESI评分预测死亡的AUC比较,差异无统计学意义(z分别为1.339、0.853;P分别为0.181、0.340)。NLR联合sPESI评分的AUC为0.925(z=13.246,P=0.001),大于NLR的AUC(z=2.875,P=0.004)。PLR联合sPESI评分的AUC为0.901(z=9.495,P=0.001),大于PLR的AUC(z=2.973,P=0.002),详见表3。
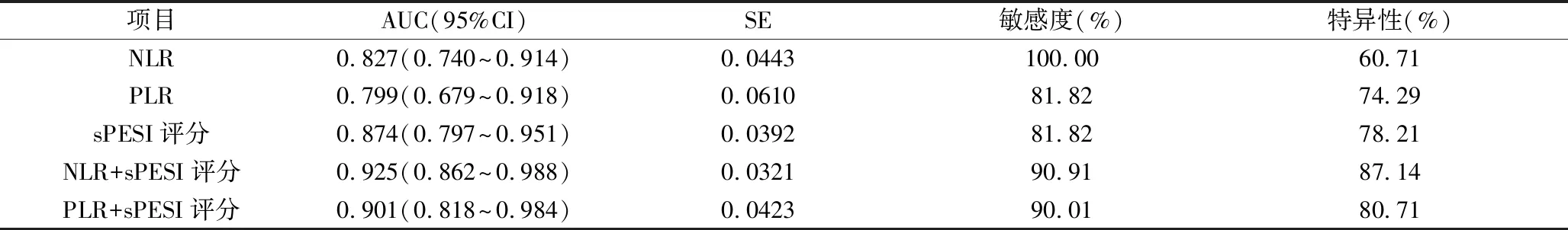
表3 NLR、PLR及联合sPESI评分预测患者30天死亡的AUC比较
讨 论
APE是一种潜在的致命性疾病,是急诊常见的危重症,具有症状不典型和病死率高等特点,早期对APE患者的预后进行评估是改善预后、降低病死率的有效手段。sPESI评分是用来评估APE患者病情和预后的有效工具,但单一的评分系统准确性欠佳,需进一步寻找更为优化的评估病情严重程度及预后的指标[8]。
中性粒细胞(neutrophile granulocyte,NUET)是全身急性炎性反应活化的主要炎性细胞,当血栓阻塞静脉血管时,中性粒细胞在血栓病灶释放中性粒细胞外陷阱,是高度促炎和促进血栓形成的纤维,可以诱捕白细胞并传播血栓的形成,而淋巴细胞(lymphocyte,LY)作为适应性免疫系统的组成部分,能够抑制和限制炎性反应在栓塞形成过程中起调节作用,淋巴细胞计数减少可导致白细胞介导的高凝状态增强[9]。血小板(platelet count,PLT)是形成血栓的主要成分,其活化可引起黏附分子P-选择素在血小板和内皮细胞迅速表达,进一步强化了血小板的活化和其对血管壁的黏附。血栓的形成与肺动脉和深静脉壁炎症有广泛的联系,其特点是白细胞早期外溢,促炎性介质和选择素升高,表明APE后有较强的免疫反应。NLR、PLR为新的炎性指标可协助肺栓塞的危险分层评估,用于评估肺栓塞的严重程度及临床预后[10]。
NLR是全身炎性反应的重要标志物,反映中性粒细胞和淋巴细胞之间的平衡状态,对疾病的病情及预后评价具有更高价值[11,12]。国外的一项回顾性研究共纳入550例肺栓塞患者,结果显示,NLR升高与APE患者30天病死率相关,NLR是不伴合并症APE患者预后的独立危险因素[13]。国外的一项Meta分析纳入1424例患者,结果表明,NLR升高提示APE患者预后不佳,并与30天死亡具有相关性[14]。袁梦琪等[15]对252例APE患者的研究结果显示,肺栓塞患者治疗后出现淋巴细胞计数持续上升,而NLR持续下降,提示炎性反应减弱,对于APE的预后评价有一定的辅助价值。本研究发现,NLR在APE患者30天死亡与存活组比较,差异有统计学意义(P<0.05),NLR越高,30天死亡风险高。NLR对APE 患者30天死亡有一定的预测价值,其ROC曲线下面积为0.827,敏感度为100.00%,特异性为60.71%。
综上所述,APE患者症状不典型,预后差,病死率高,早期评估患者病情对指导治疗有很重要意义,NLR、PLR和sPESI评分对预后的评估价值相近,NLR、PLR联合sPESI评分对预后评估更有价值。临床医生应采用多个指标对APE患者的病情进行综合评估,动态观察患者病情变化,根据病情制定合适的治疗方案,以改善预后。
