脑损伤患儿的多学科协作诊疗模式效果评估
2024-02-24余雄武周芸丽丁志勇王朝红谢泽翌陆宏娜
余雄武,周芸丽,丁志勇,王朝红,谢泽翌,陆宏娜,金 华
(曲靖市妇幼保健院儿科,云南曲靖 655000)
脑损伤[1]在儿科是常见的一种疾病类型,导致幼儿脑损伤的因素很多,例如新生儿出生之前、产时、出生后的异常因素以及孕妇孕期的疾病、胎盘脐带和胎儿自身各种因素,都会导致脑损伤。如果不及时治疗患儿脑损伤很可能会导致系统、多器官损伤,例如肾功能不全、肝功能不全、电解质紊乱等并发症,对患儿今后的成长造成问题。临床上,幼儿脑损伤包括:新生儿脑卒中、先天性脑发育畸形、外伤所致颅脑损伤等[2]。特别是新生儿期婴儿的神经系统发育迅速、可塑性很高,如果此时没有进行及时干预和治疗,会对婴儿造成无法逆转的结果。
目前,临床尚缺乏治疗脑损伤患儿的标准方案[3],如何准确评估脑损伤患儿的病情并制定个性化诊疗方案是新生儿脑损伤的重大挑战,利用多学科协作诊疗模式诊治脑损伤患儿可能是应对这一挑战的有效模式。多学科治疗模式(multidisciplinary team,MDT)[4]于20 世纪90 年代在美国医学界开始探索后逐渐向全世界推广,但目前在脑损伤患儿诊疗方面的发展还不完善。MDT 指的是多学科专家围绕某一病例进行讨论,在综合多学科治疗意见的基础上为患者制定最合适的方案[5]。MDT 和专家会诊不同,不是在发现问题之后进行专家讨论,而是从尽早从多方面发现问题,提前干预,并定期评估治疗效果、调整治疗方案,为患者制定更恰当的治疗方式[6]。
本研究回顾性分析曲靖市妇幼保健院儿科收治的脑损伤患儿的临床资料,总结新生儿脑损伤的MDT 诊疗模式,并评估MDT 诊疗模式对新生儿脑损伤的诊疗效果。同时,探索MDT 模式对脑损伤患儿的实际住院天数以及治愈率的影响。曲靖市妇幼保健院在治疗脑损伤患儿时,由以前的专科诊疗转变为MDT 模式诊疗,为脑损伤新生儿提供精准和针对性的治疗方案,有利于帮助患儿接受正规、系统的诊断和治疗。为提高脑损伤患儿的治愈率、减轻患儿加重的风险,2020 年7 月至2023 年4 月曲靖市妇幼保健院将MDT 模式用于405 例脑损伤患儿诊疗中,临床效果满意,现总结分析如下。
1 资料与方法
1.1 研究对象
曲靖市妇幼保健院2019 年11 月至2023 年4月收治的主要诊断为脑损伤的患儿890 例。由于医院自2020 年7 月才正式对脑损伤患儿诊疗开展MDT 诊疗,因此将2019 年11 月至2020 年6月收治485 例主要诊断为脑损伤的患儿划分为非MDT 组,2020 年7 月至2023 年4 月收治405 例主要诊断为脑损伤的患儿分入MDT 组。所有患儿中,男519 例,女371 例,患儿年龄中位数及四分位数为2.00(2.00,5.00)岁。
1.2 病例纳入及排除标准
纳入标准:明确诊断[7]为脑损伤并于医院完成治疗的患儿890 例;排除标准:(1)家属对于治疗要求不同意并且不遵守;(2)资料不完整。
1.3 多学科诊疗模式诊治
非MDT 组:经首诊医生初诊为脑损伤的患儿,收住相应科室,采用单一科室常规方法完成脑损伤治疗。
MDT 组:经首诊医生初诊为脑损伤的患儿被推荐到多学科诊疗团队。MDT 团队在明确患儿属于脑损伤之后,按照临床治疗指南或临床研究方案,结合患儿的具体病情制定治疗计划。具体流程如下:患儿进入MDT 流程后,由主治医师汇报病历;影像科医生、超声科医生、核医学科医生通过影像检查,得出影像学诊断,为手术治疗提供决策依据。检验科医生根据化验结果辅助鉴别诊断,确定患儿脑损伤的发病原因;MDT 团队成员共同讨论脑损伤情况及鉴别诊断,明确诊断后根据患儿脑损伤预后情况给予合理的、个性化治疗方案。
1.4 多学科诊疗模式诊治效果评价
收集患儿的临床诊疗资料,包括明确诊断时脑损伤类型、年龄、性别、是否手术、住院是否联合用药、是否出现住院危重、是否出现住院输血、住院期间合并症、有无出院30 d 再住院计划、实际住院天数、住院费用、治疗结果等指标。
专业的MDT 治疗能为脑损伤患儿提供精准和针对性的治疗方案,有利于帮助患儿降低疾病加重的风险,使脑损伤患儿获得明显疗效,促进患儿的健康。故本研究将从以下几个方面对MDT 模式治疗脑损伤患儿的诊疗效果进行评价:(1)住院危重率;(2)合并症;(3)治疗效果;(4)实际住院天数;(5)各类住院费用。
1.5 统计学处理
从医院信息系统导出数据,用Microsoft Office Excel 软件对数据进行整理,将整理好的数据导入SPSS 26.0 软件进行统计学分析。采用()来描述计量资料,不服从正态分布的采用M(Q1,Q3)描述;计数资料用n(%)表示;2 组患儿的基本资料比较采用卡方检验或t检验,不服从正态分布的资料采用秩和检验;二分类Logistic 回归模型用于新生儿脑损伤治愈与否的多因素分析,多重线性回归用于新生儿脑损伤实际住院天数的多因素分析。检验水准均为α=0.05。
2 结果
2.1 2 组患儿基本资料比较结果
890 例脑损伤患儿的平均年龄为(3.31±5.01)岁,其中男519 例,平均(3.81±6.37)岁,女371 例,平均(2.90±3.45)岁;2 组患儿脑损伤类型均以颅脑损伤为主,MDT 组的405 例患儿中有154 例(38.0%)行手术治疗,非MDT 组的485 例患儿中有121 例(24.9%)行手术治疗,差异有统计学意义(P< 0.05)。在非MDT 组中9.7%的患儿实施联合用药,且有30.5%的患儿住院期间出现危重情况,而在MDT 组中,只有4.9%的患儿住院期间有联合用药,23.2%的患儿在住院期间出现危重情况,差异均具有统计学意义(P< 0.05)。MDT 组的未愈率(2.0%)低于非MDT 组(5.6%),且MDT 组的治愈率(40.5%)高于非MDT 组(34.4%),差异有统计学意义(P< 0.05)。此外,除MDT 组患儿年龄中位数为2.00(0.82,5.00)岁略高于非MDT 组1.00(1.00,4.00)岁外,2 组患儿的性别、是否住院输血、有无出院30 d 再住院计划、合并症、实际住院天数之间差异均无统计学差异(P>0.05),见表1。
表1 2 组患儿基本资料比较[n(%)/()]Tab.1 Comparison of basic Characteristics between two groups [n(%)/()]
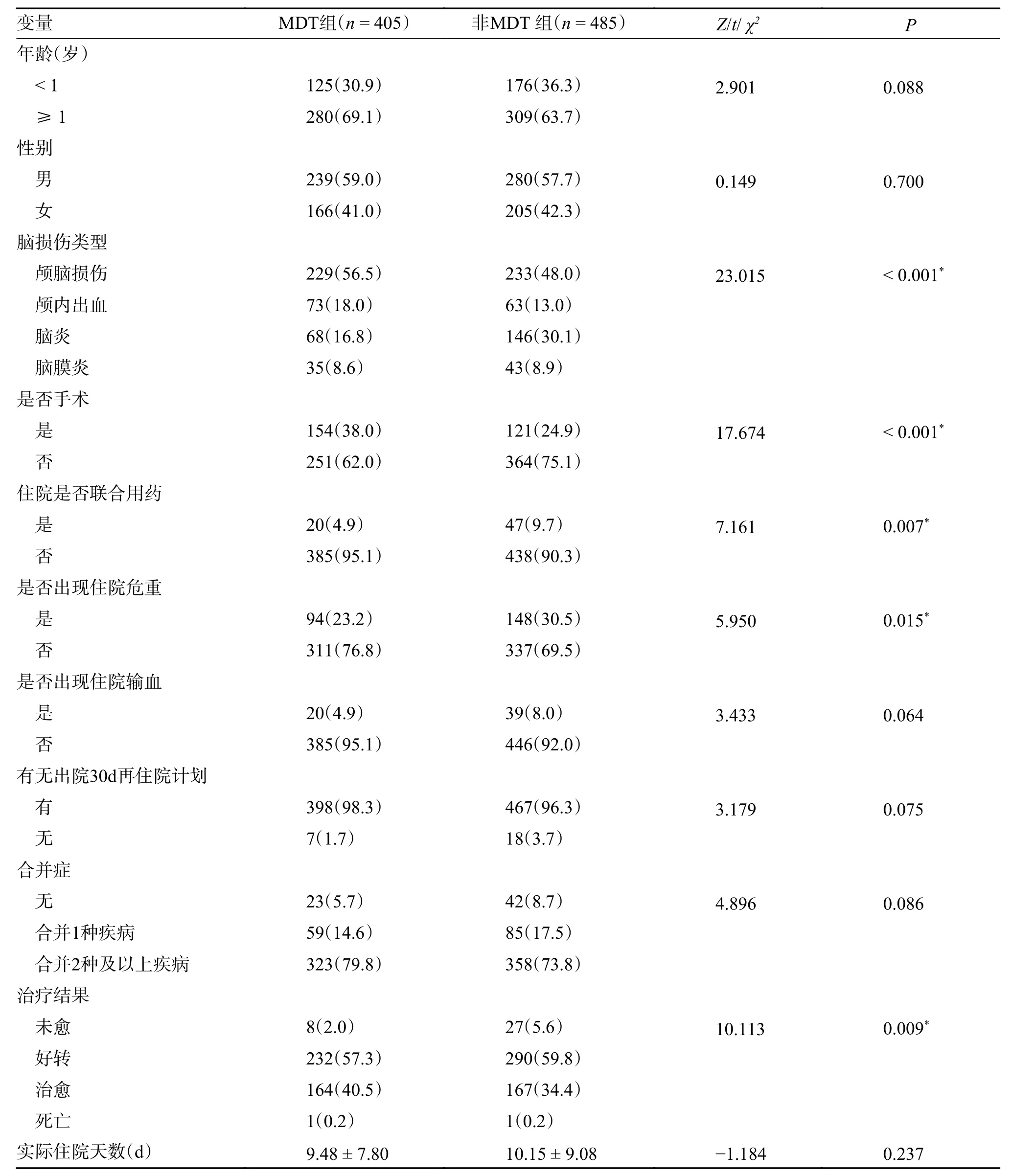
表1 2 组患儿基本资料比较[n(%)/()]Tab.1 Comparison of basic Characteristics between two groups [n(%)/()]
*P < 0.05。
2.2 2 组患儿不同年龄分组及不同脑损伤类型治愈率情况
在年龄< 1 岁的患儿中,MDT 组的治愈率为46.4%,高于非MDT 组的31.3%,差异有统计学意义(P< 0.05);而在年龄≥1 岁的患儿中,2 组治愈率差异无统计学意义(P>0.05)。在颅脑损伤患儿中,MDT 组的治愈率为40.6%,高于非MDT 组的29.6%;颅内出血患儿MDT 组的治愈率(26.0%)也高于非MDT 组(12.7%),差异均有统计学意义(P<0.05);而其余脑损伤类型中2 组治愈率差异无统计学意义(P> 0.05),见表2。

表2 2 组患儿不同年龄分组及不同脑损伤类型治愈率情况[n(%)]Tab.2 The cure rate of children in different age groups and different brain injury types in the two groups [n(%)]
2.3 新生儿脑损伤治愈率的多因素Logistic 回归模型分析结果
以脑损伤患儿是否治愈为因变量(本研究将治愈定义为治愈,把好转、未愈和死亡均定义为未治愈,治愈为1,未治愈为0),根据专业知识和单因素分析结果(P< 0.1),将是否实施MDT、是否手术、患儿性别、年龄、住院是否联合用药、是否出现住院危重、脑损伤类型、住院期间合并症等8 个变量作为自变量,进行多因素二分类Logistic 回归分析。结果显示,利用MDT 模式诊治新生儿脑损伤能有效提高脑损伤患儿的治愈(RR=1.513,95%CI=1.134~2.020),且相比于颅脑损伤,颅内出血(RR=0.480,95%CI=0.300~0.767)更不容易治愈,脑炎(RR=2.642,95%CI=1.748~3.992)和脑膜炎(RR=2.607,95%CI=1.522~4.464)更容易治愈。住院期间出现危重(RR=0.584,95%CI=0.390~0.873)是影响脑损伤患儿治愈的危险因素,见表3。

表3 影响脑损伤患儿治愈率的多因素Logistic 回归模型分析结果Tab.3 Analysis results of multivariate Logistic regression model affecting the cure rate of children with brain injury
2.4 脑损伤患儿实际住院天数的多重线性回归模型分析结果
以脑损伤患儿实际住院天数(统计学检验显示其服从正态分布)为因变量,根据专业知识和单因素分析结果(P< 0.1),以是否实施MDT、是否手术、患儿性别、年龄、住院是否联合用药、是否出现住院危重、是否住院输血、住院期间合并症、有无出院30 d 再住院计划等9 个变量为自变量进行多因素线性回归分析。模型的方差分析结果为:F=44.134,P< 0.05,R2=0.225,模型中引入的变量能够解释脑损伤患儿实际住院天数的22.5%,进入模型的变量有手术治疗、有出院30 d再住院计划、住院联合用药、出现住院危重、合并症(P< 0.05),见表4。

表4 影响脑损伤患儿实际住院天数的多重线性回归模型分析结果Tab.4 Multiple linear regression model analysis results affecting the actual hospitalization days of children with brain injury
2.5 2 组脑损伤患儿各类住院费用的比较
2 组脑损伤患儿各类费用经差异性分析可得:MDT 组脑损伤患儿住院的床位费为245.00(173.00,430.00)元,高于非MDT 组患儿的210.00(140.00,371.00)元;MDT 组患儿的诊查费为1 853.80(1 294.80,2 999.80)元,也高于非MDT 组患儿的1 677.30(1 022.43,3 211.30)元,差异均具有统计学意义(P< 0.05)。MDT 组患儿的治疗费为715.00(371.00,2 006.00)元,低于非MDT 组患儿的1 007.50(434.50,2 562.50)元;MDT 组患儿的药品费为427.73(189.76,1 064.13)元,低于非MDT 组患儿的654.46(247.41,1 988.18)元;MDT 患儿组的卫生材料费为66.40(36.06,144.25)元,也低于非MDT 组患儿的90.91(50.28,223.57)元,差异均具有统计学意义(P< 0.05)。2 组患儿在护理费、手术费、其他费用及住院总费用之间差异均无统计学意义(P> 0.05),见表5。
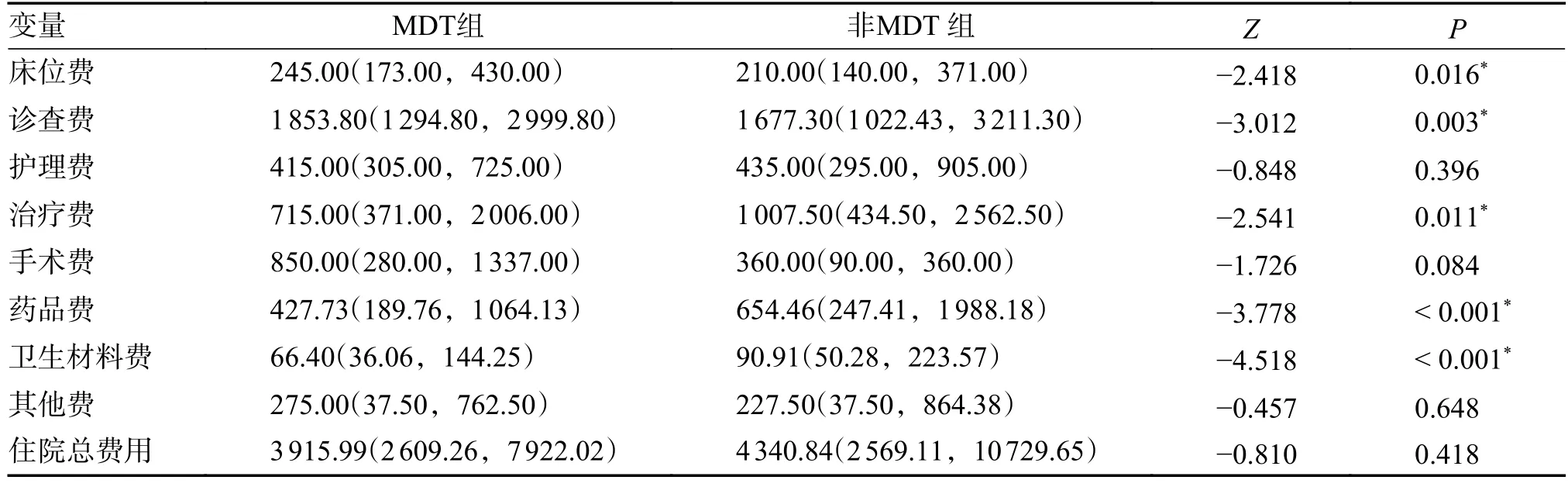
表5 2 组脑损伤患儿各类住院费用的比较[M(Q1,Q3),元]Tab.5 Comparison of hospitalization expenses between two groups of children with brain injury [M(Q1,Q3),yuans]
3 讨论
脑损伤作为幼儿常见疾病之一,对幼儿的健康成长产生重大影响,严重时会遗留不可逆转的神经系统疾病,如智力低下、脑瘫和视听障碍等现象[8]。并且患儿脑损伤可引发各类并发症,相互作用,加速病情恶化,多数患儿伴有不同程度的心肌损伤[9]。幼儿脑损伤病因[10−12]按照从高到低的顺序依次为:缺氧缺血性脑病、颅内出血、颅内感染、染色体病、脑梗死、低血糖脑病等。缺氧、缺血是导致幼儿脑损伤的最主要原因[13],在足月、早产儿中发病率约为0.1%~0.6%,中度患儿急性死亡率分别为10%,存活者有四分之一会出现不可逆转的神经系统后遗症;重症患儿急性死亡率为60%[14]。几乎存活下来的幼儿普遍都会出现不同程度的后遗症[15−16]。可见,幼儿脑损伤治疗难度高、后遗症多,对此临床确定有效方法展开脑损伤患儿疾病治疗意义显著。
利用MDT 模式诊治幼儿脑损伤能结合多学科的优势,缩短患儿诊断时间,避免因诊断失误导致的病情加重。专业的MDT 治疗能为脑损伤患儿提供精准和针对性的治疗方案,有利于帮助患儿接受正规、系统的诊断和治疗,降低患儿死亡率、避免后遗症,保证患儿成长质量。
本次研究发现,MDT 组23.2%的患儿在住院期间出现危重情况,低于非MDT 组的30.5%,差异均具有统计学意义(P< 0.05);MDT 组的未愈率(2.0%)也低于非MDT 组(5.6%),且MDT 组的治愈率(40.5%)高于非MDT 组(34.4%),差异有统计学意义(P< 0.05)(表1)。而且,在颅脑损伤及颅内出血患儿中,MDT 组的治愈率均高于非MDT组,差异均具有统计学意义(P< 0.05)。虽然关于幼儿脑损伤MDT 治疗的研究极少,但也有其他疾病MDT 模式诊疗的研究结果表明[17−19],MDT 模式诊疗可以显著提高疾病的治愈率,改善生存率,降低死亡率。虽然脑损伤患儿实际住院天数的多重线性回归模型分析结果显示MDT 对患儿的实际住院天数的影响没有统计学差异,但是新生儿脑损伤治愈率的多因素Logistic 回归模型分析结果显示,利用MDT 模式诊治新生儿脑损伤能有效提高脑损伤患儿的治愈(RR=1.513,95%CI=1.134~2.020)(表2)。MDT 组患儿的治疗费、药品费、卫生材料费均低于非MDT 组,差异均具有统计学意义(P< 0.05)(表4)。由此可见,MDT 模式诊治脑损伤患儿的有效应用,有利于脑损伤患儿病症获得确切缓解,患儿的治愈率也得到了显著的提升,同时也为患儿的家庭减轻了一定的经济负担,充分表明MDT 模式运用于患儿脑损伤疾病治疗中可行。
综上所述,利用多学科协作模式诊治幼儿脑损伤可显著减少脑损伤患儿在住院期间出现危重情况,且有利于提高治愈率,使脑损伤患儿获得明显疗效;同时,也可显著降低脑损伤患儿的医疗费用,减轻脑损伤患儿家庭的经济负担。MDT模式值得在新生儿脑损伤患儿中推广应用。
本研究为不同病例前后对照研究,不同病例存在个体差异,且前后阶段处理情况差异大,偏倚和混杂因素较多。
