2019 年至2022 年儿童呼吸道感染病原菌分布特征和耐药分析
2024-02-24张学林陈艳芝查才军李艳丽
张学林 ,刘 璐 ,陈艳芝 ,查才军 ,李艳丽
(1)保山市人民医院检验科;2)科研中心,云南 保山 678000;3)昆明市延安医院/昆明医科大学附属延安医院呼吸与危重症医学科一病区,云南 昆明 650051)
随着诊疗技术的进步和提高,新发呼吸道传染病呈上升和复杂变化的趋势[1]。儿童群体因身体机能和免疫力还没有发育完善,不同呼吸道病原菌通过飞沫、接触等途径传播导致儿童被侵袭感染,严重的甚至威胁患儿生命安全[2−3]。呼吸道感染病原菌种类复杂多变,且儿科住院患儿送检标本质量不高,临床经验用药不规范的情况突出,导致病原菌耐药率逐年升高,给临床治疗和家庭负担都造成了很大困境[4−5]。因此,本研究以2019 年1 月至2022 年12 月临床确诊为呼吸道感染患儿为研究对象,分析检出病原菌特征和耐药性,为儿童患者该类疾病的诊治和预防提供方案和建议。
1 资料与方法
1.1 研究对象
选择2019 年1 至2022 年12 月因呼吸道感染在保山市人民医院住院且痰培养阳性的1 039 名患儿为研究对象。
1.2 细菌鉴定及药敏试验
利用微生物质谱仪将分离的病原菌进行菌种鉴定,药敏方法采用仪器法和微量肉汤稀释法,药敏结果根据CLSI-M100 药物折点判断。试验质控菌株选择大肠埃希菌ATCC25922、肺炎克雷伯菌ATCC700603、铜绿假单胞菌ATCC27853、金黄色葡萄球菌ATCC29213、肺炎链球菌ATCC49619、流感嗜血杆菌ATCC49247。
1.3 统计学处理
应用SPSS 26.0 统计软件和WHONET 5.6 软件进行数据分析,计数资料采用例数(n)、百分比(%)和P值表示,差异比较使用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 研究对象基本情况
本研究共纳入1 039 例患儿为对象,其中男性614 例(占59.1%),女性425 例(占40.9%)。年龄≤1 岁的384 例(占36.9%),>1 岁≤5 岁的418 例(占40.2%),>5 岁的237 例(占22.9%)。
2.2 痰标本分离病原菌分布
2019 年至2022 年临床送检的痰培养标本共检出病原菌1 039 株,检出数量大于80 的细菌有:肺炎链球菌占25.4%(264/1 039)、大肠埃希菌占18.6%(193/1 039)、金黄色葡萄球菌占13.0%(135/1 039)、流感嗜血杆菌占10.4%(108/1 039)、肺炎克雷伯菌占9.2%(96/1 039)和铜绿假单胞菌占8.4%(87/1 039),其中排在前6 位的病原菌:肺炎链球菌、大肠埃希菌、金黄色葡萄球菌、流感嗜血杆菌和肺炎克雷伯菌是引起儿童社区获得性肺炎最常见的病原菌,见表1。

表1 分离病原菌分布Tab.1 Distribution of the isolated pathogens
2.3 不同年龄段病原菌分布
对不同年龄段的3 组对象进行χ2检验,得到≤1 岁组与 > 1 岁≤5 岁组,无统计学差异(P=0.201);≤1 岁组与 > 5 岁组,差异有统计学意义(P=0.006);> 1 岁≤5 岁组与 > 5 岁组,差异有统计学意义(P=0.001);> 5 岁组与≤1 岁组和 >1 岁≤5 岁组P值分别为0.006 和0.001,差异有统计学意义,见表2。

表2 不同年龄段病原菌分布(n)Tab.2 Distribution of bacterial pathogens in different age groups(n)
2.4 革兰阳性菌
2.4.1 肺炎链球菌耐药分析264 株肺炎链球菌对红霉素、克林霉素的耐药率高,平均为96.9%和96.2%,对复方新诺明的耐药率平均为64.3%,研究发现肺炎链球菌对青霉素、阿莫西林、头孢曲松、头孢噻肟和美罗培南的耐药率呈下降趋势,且没有发现对莫西沙星、万古霉素、利奈唑胺耐药的肺炎链球菌,见表3。
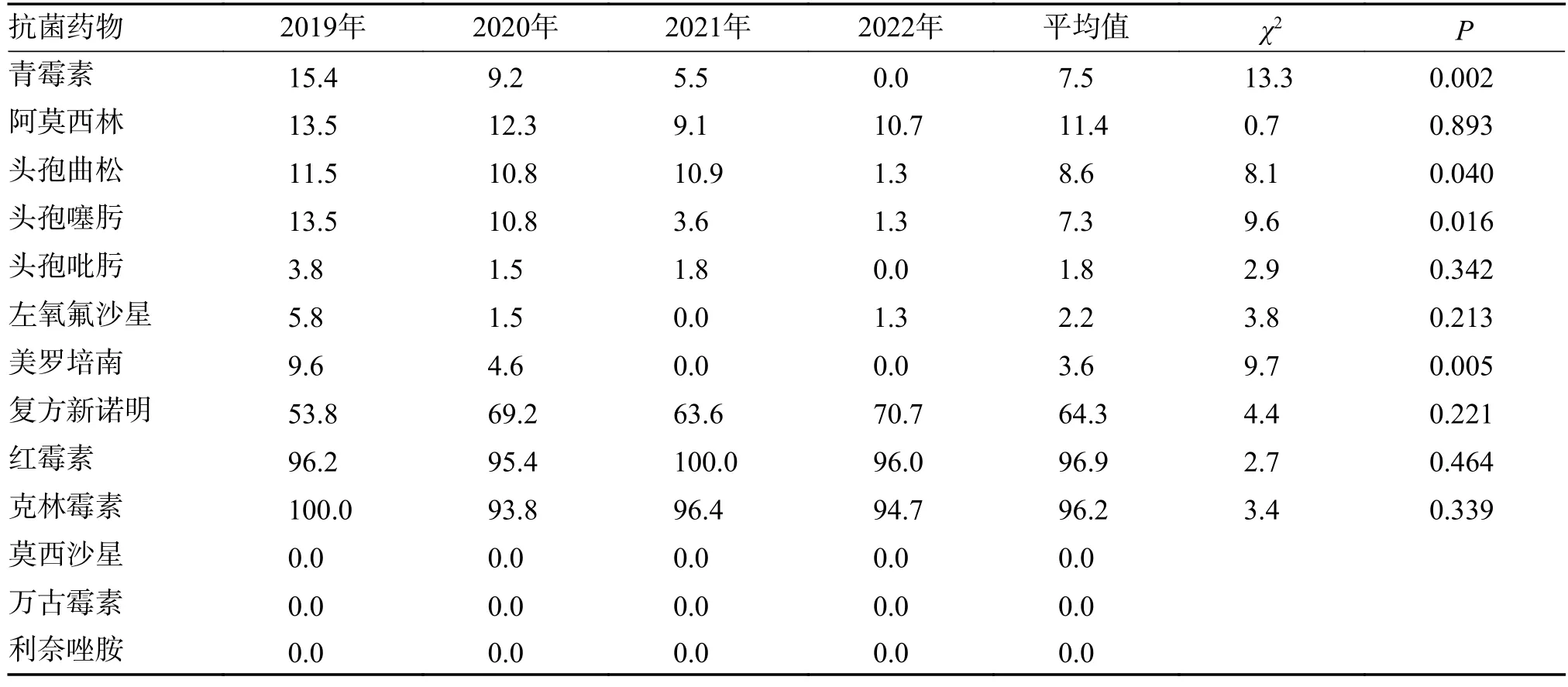
表3 肺炎链球菌耐药分析(%)Tab.3 Analysis of Streptococcus pneumoniae drug resistance(%)
2.4.2 金黄色葡萄球菌耐药分析2019 年 至2022 年,MRSA 的检出率为11.1%,金黄色葡萄球菌对青霉素的耐药率最高,平均为93.4%,对环丙沙星、左氧氟沙星、克林霉素、四环素和红霉素的耐药率较高(20.2%~64.9%),对利福平、庆大霉素、莫西沙星和复方新诺明的耐药率处于较低水平(8.8%~19.7%),未发现对利奈唑胺、万古霉素、替考拉宁、替加环素的耐药株,见表4。
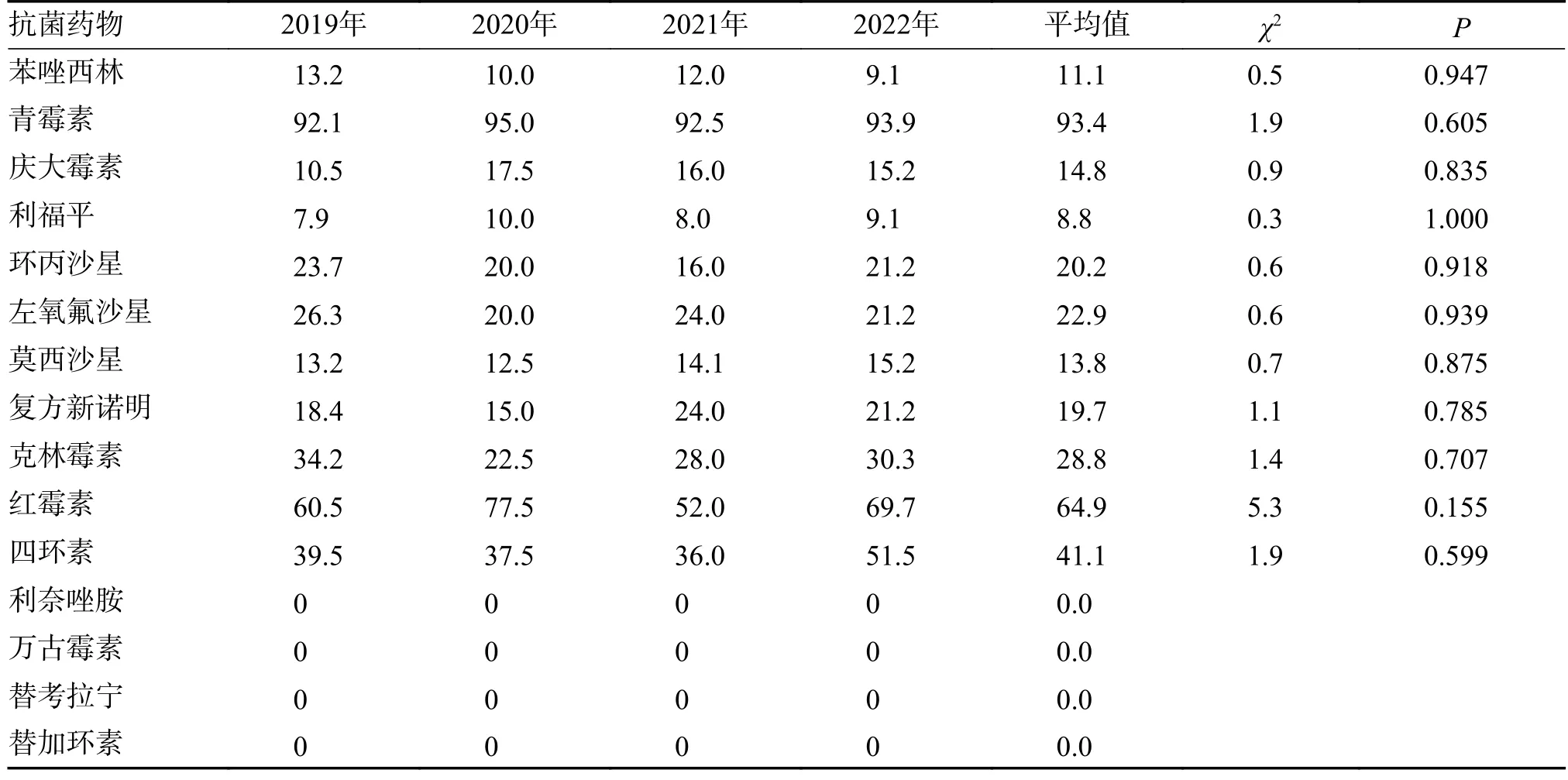
表4 金黄色葡萄球菌耐药分析(%)Tab.4 Analysis of Staphylococcus aureus drug resistance(%)
2.5 革兰阴性菌
2.5.1 大肠埃希菌耐药性分析儿童呼吸道感染大肠埃希菌治疗时可选择抗菌药物种类多且耐药率低,未发现对阿米卡星、粘菌素和替加环素耐药的大肠,对厄他培南、亚胺培南、美罗培南的耐药率较低,平均为0.5%,对环丙沙星、左氧氟沙星、一二代头孢菌素药物和复方新诺明等磺胺类药物耐药率高,平均大于44.0%,见表5。
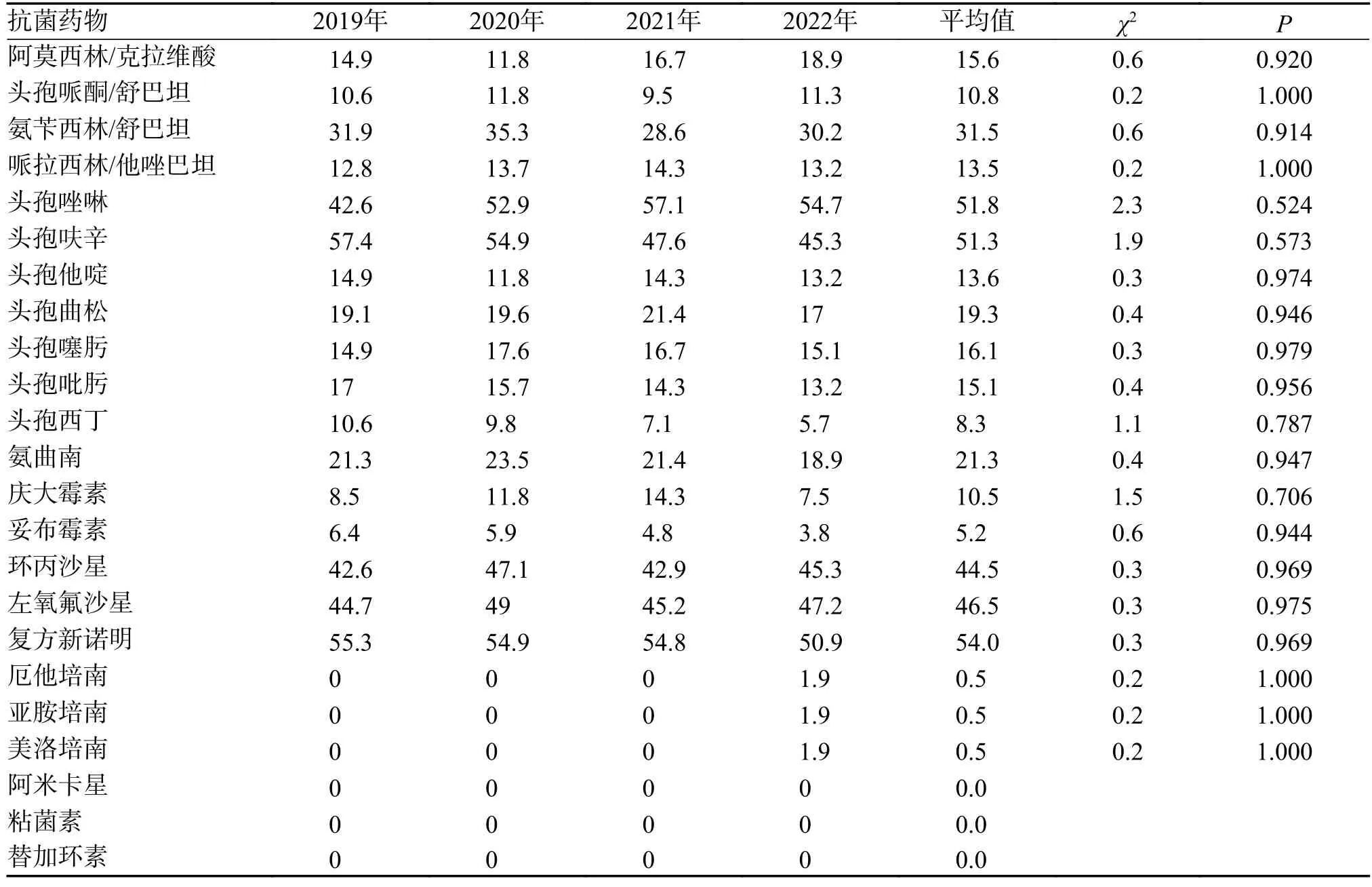
表5 大肠埃希菌耐药分析(%)Tab.5 Analysis of Escherichia coli drug resistance(%)
2.5.2 肺炎克雷伯菌耐药性分析儿童呼吸道感染肺炎克雷伯菌的耐药率明显高于大肠埃希菌,比大肠埃希菌耐药率高的抗菌药物有:三四代头孢菌素和碳青酶烯类药物。但检出的肺炎克雷伯菌对环丙沙星、左氧氟沙星等喹诺酮类药物和复方新诺明等磺胺类药物的耐药率则低于大肠埃希菌,平均低于30.0%。未发现对粘菌素和替加环素耐药的肺炎克雷伯菌,见表6。

表6 肺炎克雷伯菌耐药分析(%)Tab.6 Analysis of K.pneumoniae drug resistance(%)
2.5.3 铜绿假单胞菌耐药性分析儿童呼吸道感染的铜绿假单胞菌对常用抗菌药物的耐药率均低于15.0%,尤其是对头孢哌酮舒巴坦和哌拉西林他唑巴坦的耐药率出现降低的趋势。但碳青酶烯类耐药的铜绿假单胞菌的检出率却出现升高趋势,未检出对粘菌素耐药的铜绿假单胞菌,见表7。

表7 铜绿假单胞菌耐药分析(%)Tab.7 Analysis of Pseudomonas aeruginosa drug resistance(%)
2.5.4 流感嗜血杆菌耐药性分析儿童呼吸道感染的流感嗜血杆菌对氨苄西林和氨苄西林舒巴坦的平均耐药率分别为84.1%和80.2%,对哌拉西林他唑巴坦和头孢哌酮舒巴坦的平均耐药率分别为7.5%和10.1%。未检出对头孢他啶、头孢噻肟、头孢曲松、头孢吡肟、氨曲南、亚胺培南、美罗培南和阿奇霉素耐药的流感嗜血杆菌,见表8。

表8 流感嗜血杆菌耐药分析(%)Tab.8 Analysis of Haemophilus influenzae drug resistance(%)
3 讨论
儿童呼吸道感染肺炎的患病率和死亡率都呈现持续上升趋势,严重威胁着患儿身体健康[6]。全世界90 个国家的儿童CAP 发病情况进行分析发现,5 岁以下的CAP 患儿主要分布在15 个国家(占全球CAP 儿童的2/3),尤其是东南亚国家和部分非洲国家占全球儿童CAP 的50%以上,这些发展中国家经济相对落后,儿童CAP 危险因素高,发病率及死亡率也随之升高[7]。本研究共纳入1 039 株病原菌进行研究,发现1 岁以下儿童呼吸道感染病原菌检出占比大于60%,且肺炎链球菌的检出率占第一位,应引起临床医生重视。据文献报道,肺炎链球菌是引起儿童,尤其是1 岁以下儿童呼吸道感染常见的致病菌[8−9]。
本研究结果显示肺炎链球菌对青霉素、头孢曲松、头孢噻肟和美罗培南的耐药率差异有统计学意义(P< 0.05)。肺炎链球菌对红霉素、克林霉素和复方新诺明高,与付盼等[7]的研究中国儿童细菌耐药监测组2021 年儿童细菌耐药监测报告一致。金黄色葡萄球菌MRSA 的检出率为11.1%,明显低于付盼等[8]中国儿童细菌耐药监测组2021年金黄色葡萄球菌MRSA 的33.2%。大肠埃希菌研究数据显示CTX/CRO-R-ECO 和CR-ECO 的检出率为17.7%和0.5%,明显低于全国儿童医院(含妇幼保健院)的47.6%和1.6%;肺炎克雷伯菌研究数据显示CTX/CRO-R-KPN 和CR-KPN 的检出率为34.7%和6.4%,低于全国儿童医院(含妇幼保健院)的43.5%和13.6%[10]。
本研究铜绿假单胞菌对常用抗菌药物的耐药率稍高于全国儿童监测组数据[8],分析原因可能为该菌多为获得性感染菌,从而导致耐药率升高,其次为该菌检出数量少,导致了耐药分析出现较大差异。流感嗜血杆的氨苄西林和氨苄西林舒巴坦的耐药率高于全国儿童监测数据。据文献报道,不同地区儿童呼吸道感染病原菌的检出率与流行特征存在差异,可能与抗菌药物使用、研究对象、检测方法等因素密切相关[11−14],本研究通过抗菌药物的耐药情况、不同年龄组分离呼吸道病原菌情况证实了这一差异。
