多模态超声在评估甲状腺微小乳头状癌颈部中央区淋巴结转移中的价值
2024-02-23李建宁司志雯于明秀蒋雪梅张远媛
李建宁,司志雯,于明秀,蒋雪梅,张远媛
山东中医药大学附属医院超声医学科,山东 济南250014
1 资料与方法
1.1 一般资料
收集我院2018 年1—7 月经手术病理证实的PTMC 患者110 例,其中男27 例,女83 例;年龄25~71 岁,中位年龄43 岁。110 例中无颈部中央区淋巴结转移75 例(无转移组),颈部中央区淋巴结转移35 例(转移组)。所有患者均行甲状腺手术及颈部淋巴结清扫,术前均签署知情同意书。
1.2 仪器与方法
使用Mindray Resona R9T 彩色多普勒超声诊断仪(线阵探头L14-3WU)。患者取平卧位,垫高颈部,暴露颈前区。扫查甲状腺,观察并记录可疑结节的数目、大小、回声、边界、形态、微钙化(直径<0.2 cm)、血供及是否侵犯包膜,同时评估颈部引流区域淋巴结情况。所有结节均行超声弹性成像及超声造影检查。弹性成像模式时,将探头轻置于颈部,定位于ROI,包括结节和周围足够的甲状腺组织以便评估。为保持压力分布的均匀性,在弹性成像的压缩-减压循环中按压探头,频率2~3 次/s,使实时弹性图在灰度图像上显示红色(低弹性组织)、绿色(中等弹性组织)和蓝色(高弹性组织),并根据颜色对图像进行评分,病灶及周边呈深红色为5 分,病灶整体呈红色或少许绿色为4 分,红色及绿色各50%为3 分,绿色为主、有少许黄色为2分,全部绿色为1分。
将超声诊断仪调至造影模式,机械指数0.05~0.08,选定病灶最大切面,并保留周围部分正常组织作对照,聚焦点置于病灶深部边缘,图像调至最佳。将对比剂声诺维25 mg(意大利Bracco公司)+5 mL生理盐水充分稀释混匀,取1.2~2.4 mL快速注入肘静脉,嘱患者勿做吞咽动作,打开计时器,观察病变灌注情况,实时存储动态图像,分析目标结节的增强模式。
1.3 评价指标
由2 位有6 年以上工作经验的超声医师独立分析超声特征,包括目标结节数目、大小(横径和纵径)、边界、纵横比、是否存在微钙化,以及是否侵犯包膜、超声弹性评分和造影增强情况,有争议的结果,由第3 位医师分析,得出最终结论。多发病灶时取体积最大者进行分析。颈部淋巴结是否转移以术后病理结果为准。
1.4 统计学分析
使用SPSS 26.0 软件进行统计学分析。非正态分布的定量资料以M(QL,QU)表示,组间比较行非参数检验;正态分布的定量资料以表示,组间比较采用方差分析。定性资料以例表示,组间比较行χ2检验。对单因素分析差异有统计学意义的指标行多元回归分析。绘制ROC 曲线确定各临床指标和超声征象预测PTMC 发生颈部中央区淋巴结转移的临界值。以P<0.05为差异有统计学意义。
2 结果
2.1 2组临床指标比较(表1)
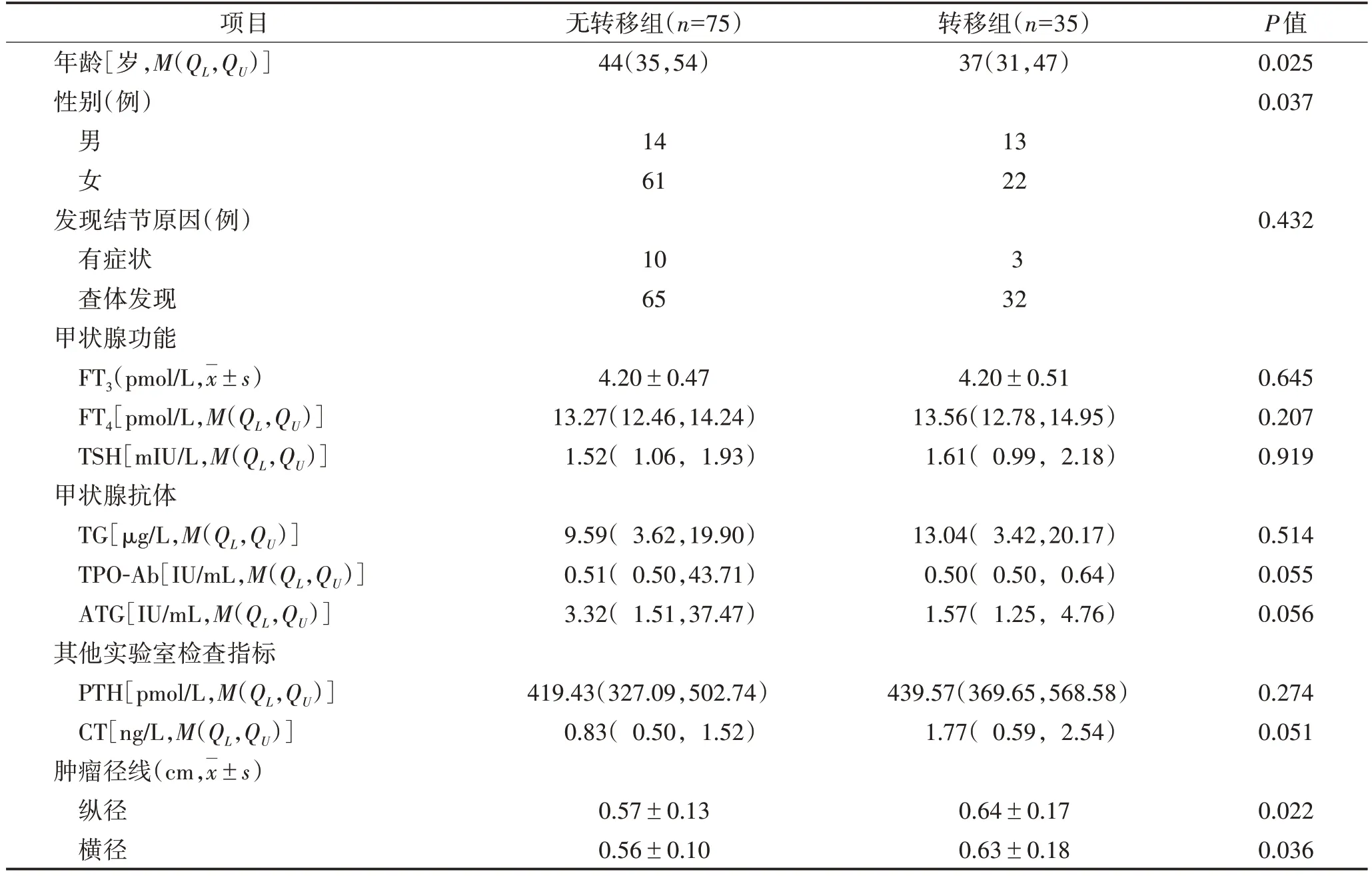
表1 有无颈部中央区淋巴结转移PTMC患者的临床指标比较
2 组年龄及性别分布差异均有统计学意义(均P<0.05),且<42 岁、男性PTMC 患者更易发生颈部中央区淋巴结转移。而2组的发现结节原因、血清甲状腺球蛋白(TG)、游离三碘甲腺原氨酸(FT3)、游离甲状腺素(FT4)、高敏促甲状腺素(TSH)、过氧化物酶抗体(TPO-Ab)、甲状腺球蛋白抗体(ATG)、甲状旁腺素(PTH)及降钙素(CT)浓度,差异均无统计学意义(均P>0.05)。
2.2 2组PTMC多模态超声征象比较(表2)
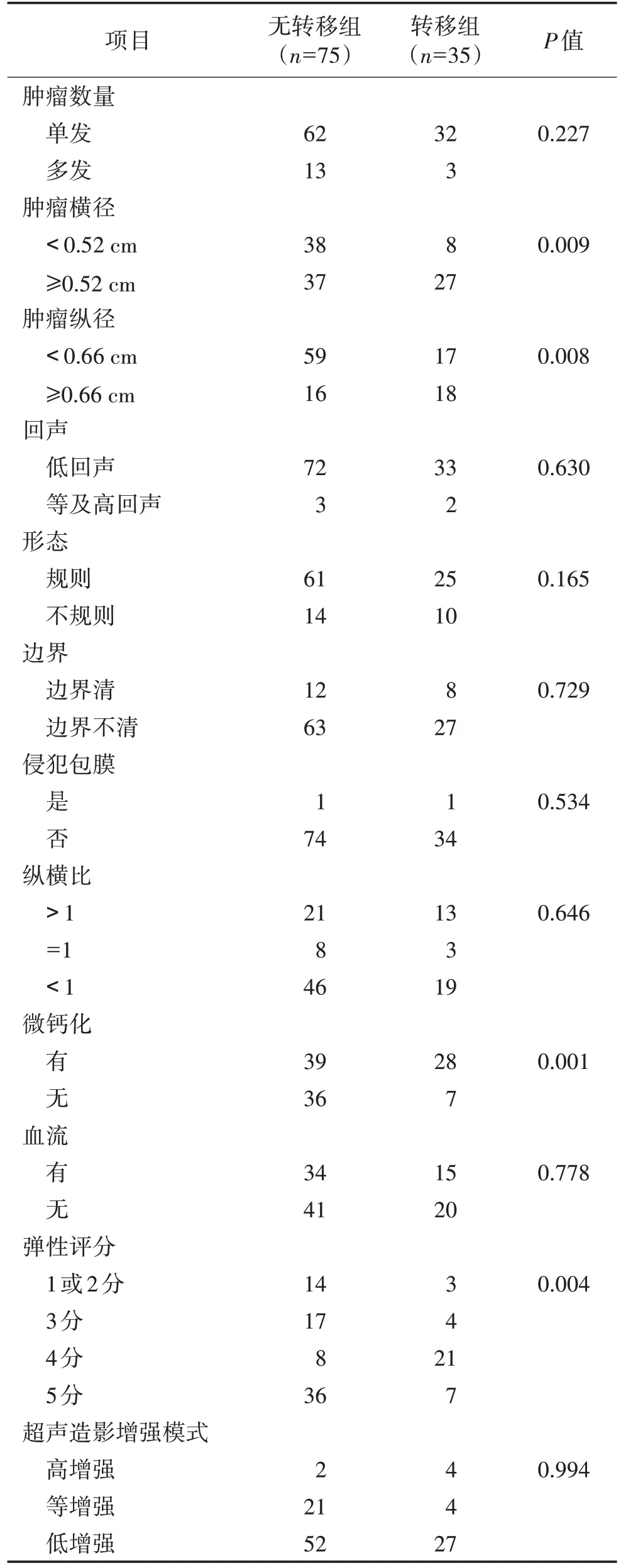
表2 有无颈部中央区淋巴结转移PTMC患者的超声征象比较 例
2 组的结节数量(单发/多发)差异无统计学意义(P>0.05)。横径0.52 cm或纵径0.66 cm是PTMC发生颈部中央区淋巴结转移的高危因素(P=0.009,0.008)。2组在超声回声、形态、边界、纵横比、有无血流及是否侵犯包膜方面差异均无统计学意义(均P>0.05);颈部中央区淋巴结转移组结节内微钙化显著高于无颈部淋巴结转移组,差异有统计学意义(P=0.001)。
颈部中央区淋巴结转移组弹性评分比无颈部中央区转移组更高,差异有统计学意义(P=0.004);弹性值评分≥4 分的PTMC 更易发生颈部中央区淋巴结转移(图1~5)。2 组超声造影增强模式差异无统计学意义(P=0.994)(图6~8)。
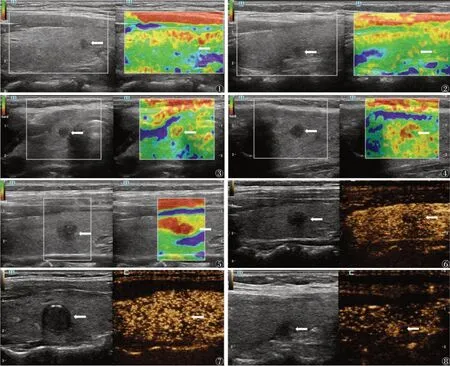
图1~5 甲状腺微小乳头状癌(PTMC)的超声弹性成像图 注:图1患者,女,25岁,超声弹性评分1分;图2患者,女,50岁,超声弹性评分2 分;图3 患者,男,48 岁,超声弹性评分3 分;图4 患者,男,29 岁,超声弹性评分4 分;图5 患者,女,34 岁,超声弹性评分5 分。箭头示病灶处 图6~8 PTMC 的超声造影图 注:图6患者,女,31岁,超声造影显示低增强;图7患者,女,42岁,超声造影显示等增强;图8患者,男,45岁,超声造影显示高增强。箭头示病灶处
2.3 PTMC颈部中央区淋巴结转移的多元回归分析
对临床及超声多模态指标行多元回归分析,结果显示微钙化是颈部中央区淋巴结转移的独立危险因素(OR7.4,95%CI 1.6~34.3,P=0.01)。
3 讨论
近年来,甲状腺癌发病率不断上升,其中约90%新发病例为PTMC。PTMC 生长缓慢,无症状,预后较好,但30%~65%的PTMC 易发生颈部淋巴结转移,颈部中央区是淋巴结转移的第一站[3-4]。低危PTMC 建议随访观察[5];具有高危征象的PTMC(淋巴结转移、远处转移、侵犯气管及喉返神经),建议手术切除[6]。PTMC 复发后再次手术相对困难,手术并发症也显著增加,影响患者的生活质量[7],因此准确评估颈部中央区淋巴结转移与否至关重要。
本研究发现,男性、年龄<42 岁的PTMC 患者更易发生颈部中央区淋巴结转移,且转移率随肿瘤直径的增大而增加[8]。另外,横径0.52 cm、纵径0.66 cm的PTMC 更易发生淋巴结转移,与既往研究[9-11]一致。因此在临床工作中,对男性、<42 岁的PTMC 患者,应仔细评估颈部中央区淋巴结的状况。
微钙化是甲状腺结节的恶性征象之一。Zhang等[10]认为伴微钙化的PTMC 更易发生颈部中央区淋巴结转移,本研究发现PTMC 微钙化是颈部中央区淋巴结转移的独立危险因素,与既往研究[12-14]一致。目前认为骨桥蛋白阳性与PTMC 的淋巴结转移相关,且骨桥蛋白mRNA 表达细胞多围绕在沙砾体周围,因此,PTMC 中微钙化与颈部淋巴结的关系可能与骨桥蛋白有关。
有研究认为,包膜浸润是PTMC 患者淋巴结转移的独立危险因素[15-18]。而本研究中PTMC 侵犯甲状腺包膜与颈部中央区淋巴结转移无显著相关性,可能是因为PTMC 侵犯包膜与颈部中央区淋巴结转移关系受肿瘤生长时间、位置、大小及侵犯包膜面积影响,且包膜浸润情况的评估依赖于检查者的经验,具有一定的主观性,而本研究患者多为查体发现,仅2 例出现包膜浸润,因此PTMC 侵犯包膜与颈部中央区淋巴结转移的关系仍需多中心大样本的临床研究。
Hong 等[19]发现,PTMC 病灶硬度与颈部中央区淋巴结转移无关。本研究中超声弹性评分4 分的PTMC发生颈部中央区淋巴结转移的风险明显增高,说明硬度是颈部中央区淋巴结转移的危险因子。原因可能与超声弹性成像检查结果受结节成分、结节位置、ROI大小、超声医师检查手法等因素影响有关。PTMC 径线相对较小,弹性成像结果干扰因素较多,因此,超声医师应仔细规范的检查分析PTMC 的弹性成像。
本研究中,有无颈部中央区淋巴结转移的PTMC在超声造影增强模式上,差异无统计学意义。Wang等[20]认为超声造影可能更有助于预测甲状腺癌颈部中央区淋巴结转移,但其在预测PTMC 的颈部中央区淋巴结转移方面存在局限性,与本研究结果相似。PTMC 有无淋巴结转移在超声造影模式方面无显著差异,可能与其微血管密度差异不明显有关。
总之,PTMC 内微钙化是颈部中央区淋巴结转移的独立危险因素,对伴微钙化的PTMC 患者,临床医师应加强颈部中央区淋巴结的术前评估和术中治疗。性别、年龄、肿瘤大小及超声弹性评分等指标也有助于评估PTMC 患者颈部中央区淋巴结的转移情况。
