弥漫性特发性骨肥厚症的危险因素分析
2024-02-22刘小康郭海龙陈旭宏
刘小康,郭海龙,鲍 丰,陈旭宏
弥漫性特发性骨肥厚症(DISH)最早由Resnick et al于20世纪70年代提出,是一种以韧带和肌腱附着点的骨化、钙化为特征的全身性疾病,多见于老年男性,以脊柱疼痛、脊柱活动受限、颈椎骨赘压迫症状以及脊柱骨折风险增加等为特征[1-3]。研究[2-5]显示,性别、年龄、遗传因素、心血管疾病等在DISH发病过程中起重要作用,机体代谢异常也可能与DISH有关。2019年9月~2020年12月,我们对新疆医科大学第一附属医院脊柱外科52例DISH患者的资料进行回顾性分析,并与至该院就诊的200例有脊柱疾病的非DISH患者资料进行比较,以探讨DISH的危险因素,报道如下。
1 材料与方法
1.1 病例资料将52例DISH患者作为DISH组,男36例,女16例。另采用单纯随机抽样法将治疗脊柱疾病的200例非DISH患者作为非DISH组,男94例,女106例。收集两组以下临床资料:年龄,性别,体重指数(BMI),腰围,吸烟史,饮酒史,收缩压,舒张压,总胆固醇,甘油三酯,高密度脂蛋白胆固醇(HDL-C),低密度脂蛋白胆固醇(LDL-C),空腹血糖,糖化血红蛋白,腹腔内脏脂肪面积(VFA),是否有脊髓硬膜外脂肪沉积症(硬膜外脂肪厚度/硬膜囊前后径>40%被认为有脊髓硬膜外脂肪沉积症)[6],是否有代谢综合征。
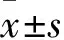
2 结果
2.1 两组临床资料比较DISH组年龄50~88(69.54±8.39)岁,BMI 17.0~38.1(26.76±3.60) kg/m2;非DISH组年龄25~81(53.79±13.15)岁,BMI 17.3~33.7(24.30±4.11) kg/m2。年龄、BMI DISH组均大(高)于非DISH组(P<0.05)。两组年龄≥60岁的例数、性别、BMI≥25 kg/m2的例数、空腹血糖、糖化血红蛋白、VFA、代谢综合征比较差异均有统计学意义(P<0.05);两组腰围、吸烟史、饮酒史、血压、甘油三酯、总胆固醇、HDL-C、LDL-C、脊髓硬膜外脂肪沉积症比较差异均无统计学意义(P>0.05)。见表1。
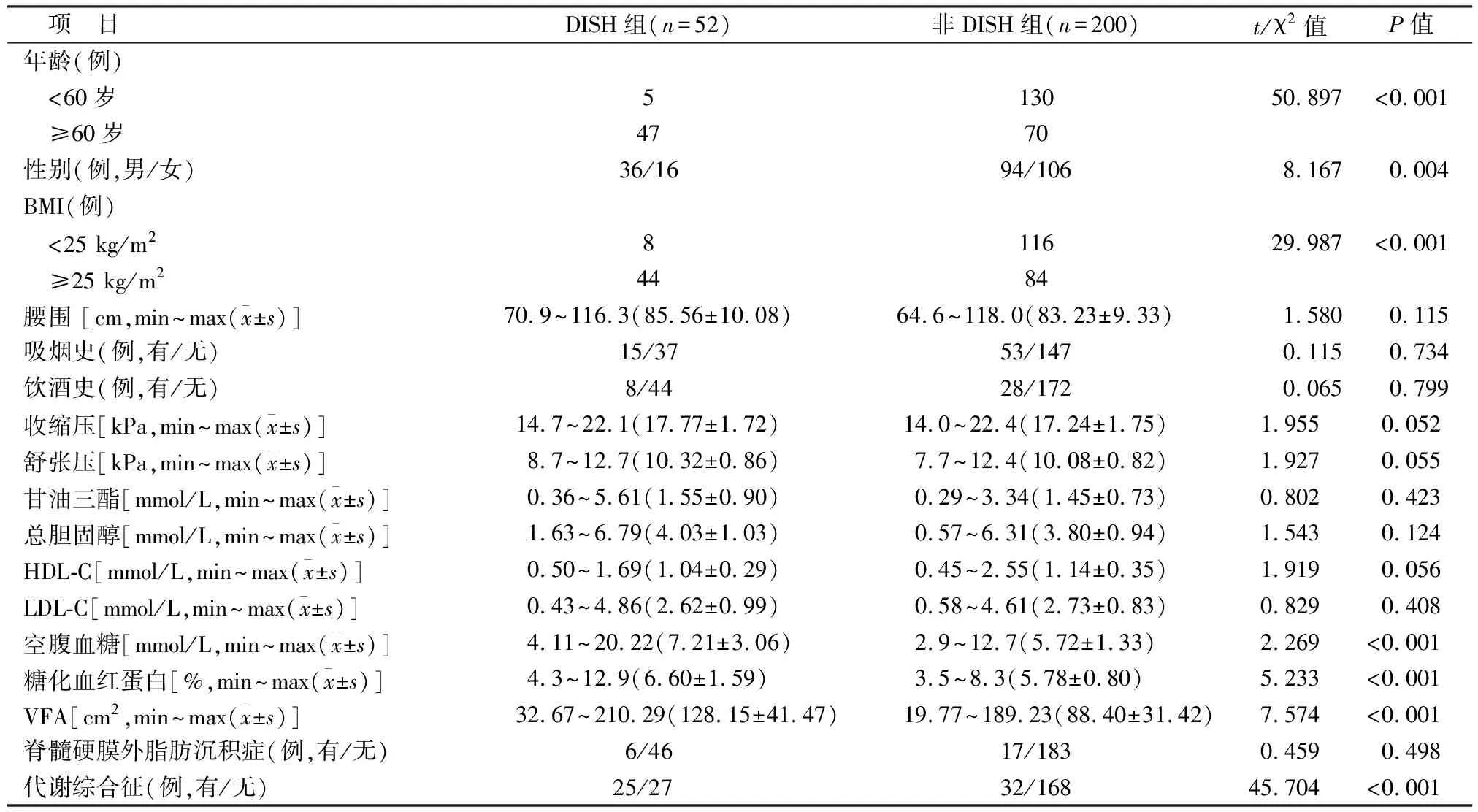
表1 两组临床资料比较
2.2 单因素和多因素分析将临床资料中有显著性差异的因素进行单因素logistic回归分析,结果表明,年龄、性别、BMI、代谢综合征、空腹血糖、糖化血红蛋白、VFA与发生DISH存在显著相关性(P<0.01),见表2。进一步对单因素分析中有显著性差异的因素进行多因素logistic回归分析,结果表明,年龄≥60岁、男性、有代谢综合征、VFA相对大是DISH的独立危险因素,见表3。
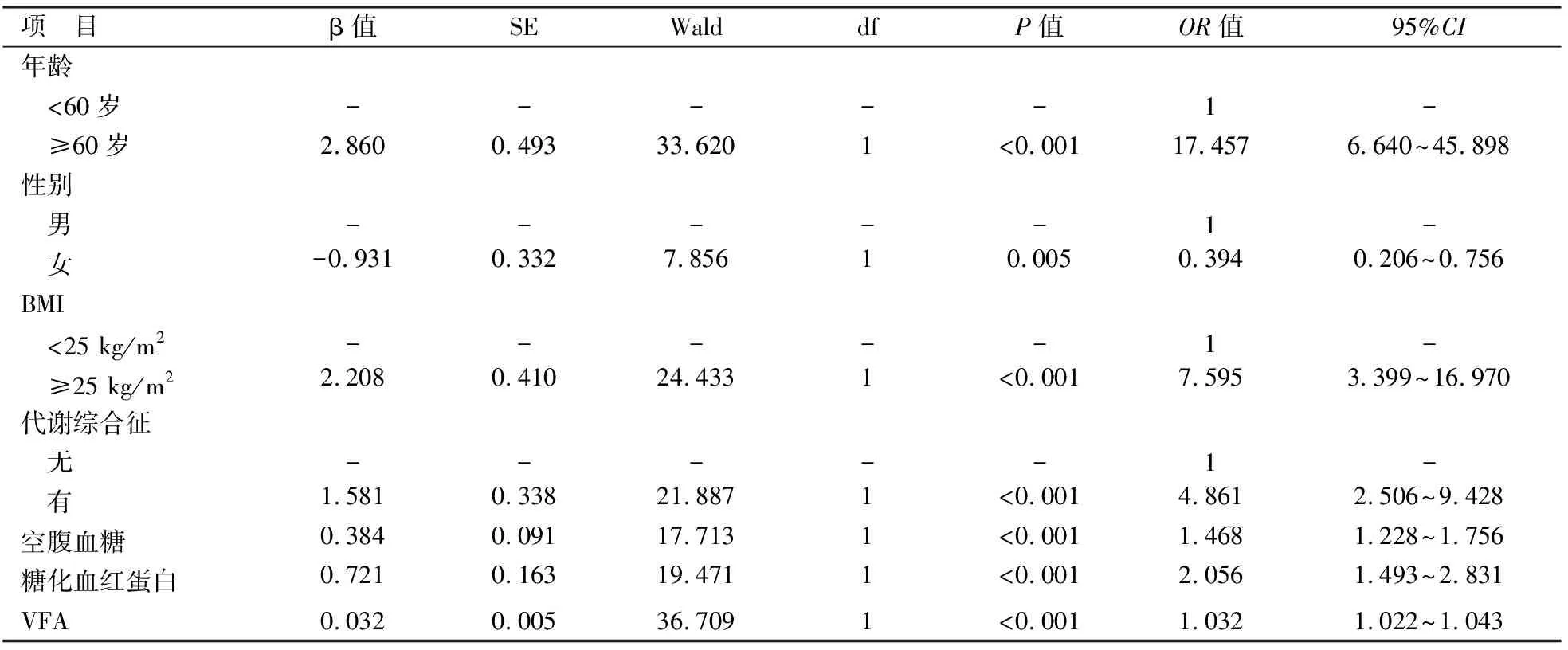
表2 DISH危险因素的单因素logistic回归分析
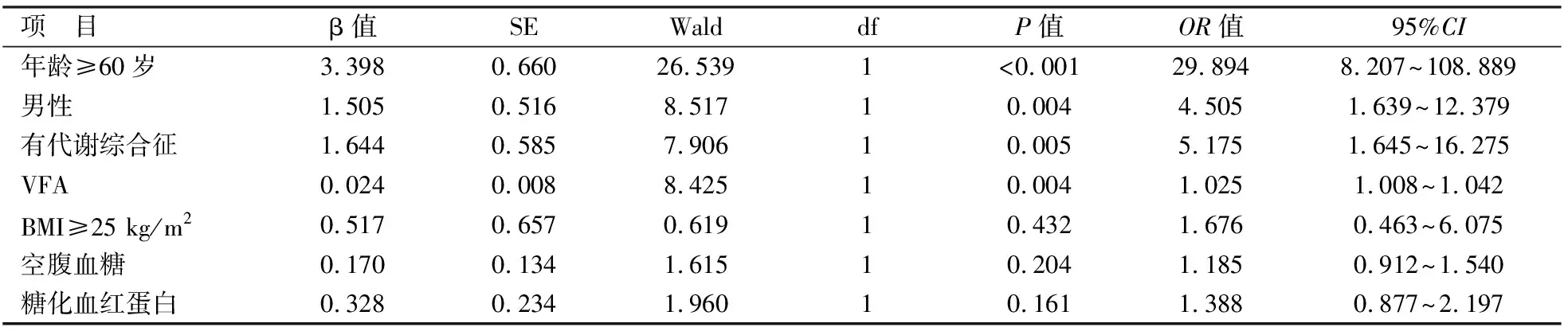
表3 DISH危险因素的多因素logistic回归分析
2.3 DISH组典型病例见图1~3。
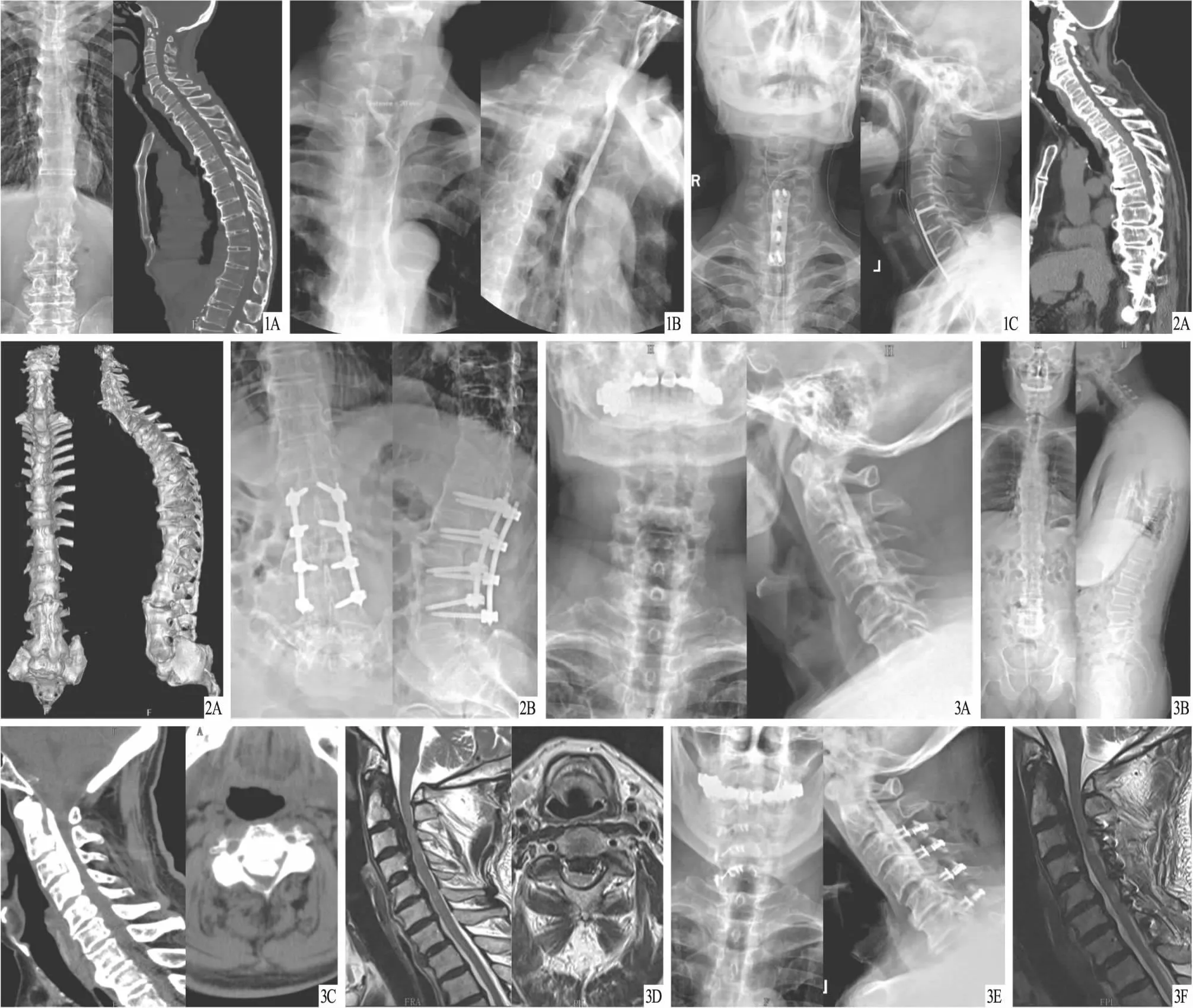
图1 DISH组患者,男,75岁,诊断为食管型颈椎病、DISH,行颈椎前路椎体骨赘切除植骨融合内固定术治疗 A.术前全脊柱X线片及CT,显示胸、腰椎呈现连续性前纵韧带骨化,形成连续骨桥,胸椎椎体前缘钙化及骨赘偏右侧分布,腰椎见双侧对称的鸟喙样骨赘;B.术前上消化道X线造影,显示食管黏膜光滑,C5~6、C7~T1椎体前缘见弧形食道压迹,后方见骨赘形成;C.术后X线片,显示C5~6、C7~T1椎体前缘骨赘切除干净,内固定位置无误 图2 DISH组患者,男,76岁,诊断为腰椎椎管狭窄症、DISH,行腰椎后路椎管减压融合内固定术治疗 A.术前全脊柱CT+三维重建,显示全脊柱骨质增生,右侧较重,有鸟喙样骨赘形成;B.术后腰椎X线片,显示内固定位置良好 图3 DISH组患者,男,69岁,诊断为颈椎椎管狭窄症、颈椎后纵韧带骨化症、DISH,行颈椎后路单开门椎管减压术治疗 A、B.术前颈椎正、侧位及全脊柱X线片,显示C1~4椎体后缘韧带骨化,颈椎前缘骨赘形成,全脊柱骨质弥漫性增生,椎体边缘骨赘形成;C.术前颈椎CT,显示C1~4椎体后缘韧带骨化,占据椎管管腔,椎管容积大幅缩小,继发椎管狭窄;D.术前颈椎MRI,显示C1~4椎体后缘骨赘形成,脊髓受压;E、F.术后颈椎X线片及MRI,显示C3~6椎板内固定影,脊髓容积扩大,脊髓受压减轻
3 讨论
DISH可使脊柱强直,从而让正常脊柱失去缓冲结构,轻微的外力即可导致严重脊柱骨折和脊髓损伤,但其在临床中多局限于影像学表现,缺乏特征性的临床症状,故临床医师往往对其认识有限,甚至与强直性脊柱炎混为一谈。因此,明确DISH发生的相关危险因素,尽早发现并提前采取干预措施,可减缓致病进程以及避免不良后果的发生。
3.1 DISH患病率的分析关于DISH患病率的报道差异很大,DISH在日本的患病率为8.3%~27.1%[4,7-9],北美和欧洲50岁以上人群的患病率分别为15%~25%和17%[10]。Hirasawa et al[8]研究显示,X线检查的DISH患病率为17.6%,CT检查的DISH患病率为27.1%。考虑可能与诊断标准、影像学评估方法以及国家种族的不同有关。本研究中,2019年9月~2020年12月期间,新疆医科大学第一附属医院明确诊断的DISH患者仅为52例,确诊例数较少,考虑与采用全脊柱X线作为影像学评估手段有关,因其对微小骨桥、骨赘显像欠佳,容易漏诊DISH。因此,临床医师对于疑似DISH者应行脊柱CT检查,以提高检出率和准确率。
3.2 DISH患者的性别、年龄分析DISH患者中男女比例约为2 ∶1,且患病率随年龄增长而增加[3]。Hiyama et al[4]针对1 497例DISH患者的一项流行病学调查显示,DISH患病率男性为21.1%,明显大于女性的16.0%,且在≥70岁的人群中DISH患病率上升到40.9%。Banno et al[7]研究显示,DISH患病率男性为14.3%,女性为4.3%,且DISH患者的平均年龄显著大于非DISH者。本研究中,DISH组中男36例,女16例,男性明显多于女性,且DISH组年龄大于非DISH组(P<0.05)。通过多因素logistic回归分析发现,年龄≥60岁和男性是DISH的独立危险因素。
3.3 DISH与代谢综合征的关系代谢综合征是指人体蛋白质、脂肪、碳水化合物等发生代谢紊乱的病理状态,是一组复杂的代谢紊乱症候群,集多种代谢紊乱于一身,包括肥胖、高血糖、高血压、血脂异常和高胰岛素血症等。Dan Lantsman et al[11]研究显示,内脏脂肪面积可作为代谢综合征的潜在标记物,其认为存在代谢综合征可促进DISH发生和强直性脊柱炎骨的过度生成。本研究中,代谢综合征患病率DISH组为48.1%(25/52),明显高于非DISH组的16%(32/200),差异有统计学意义(P<0.001)。通过多因素logistic回归分析发现,有代谢综合征是DISH的独立危险因素。考虑原因是有代谢综合征患者体内存在多种代谢异常,这可能刺激局部的成纤维细胞、软骨细胞、胶原纤维和钙化基质,从而导致韧带肌腱骨化。
3.4 DISH与VFA、BMI的关系Dan Lantsman et al[11]分析了43例DISH患者的腹部CT资料后发现,DISH者的VFA比对照组大,同时其认为,更多的脂肪组织和高BMI可能代表了一种潜在的致病因素,最终导致过度的骨化形成。本研究中,DISH组的VFA、BMI均明显大于非DISH组(P<0.01)。通过多因素logistic回归分析发现,VFA相对大是DISH的危险因素,但BMI不是DISH的独立危险因素。
3.5 DISH与脊髓硬膜外脂肪沉积症的关系脊髓硬膜外脂肪沉积症患者的临床特征包括肥胖、代谢功能障碍,这与DISH者类似。Theyskens et al[12]回顾分析了28 902例年龄≥18岁行脊柱MRI检查患者的临床资料后发现,与脊髓硬膜外脂肪沉积症相关的危险因素有老年、男性、BMI>30 kg/m2、全身使用皮质类固醇,其与DISH的危险因素高度相似。本研究中,脊髓硬膜外脂肪沉积症两组比较差异无统计学意义(P>0.05)。考虑与本组例数较少有关,有待进一步研究。
3.6 DISH与血糖、血脂的关系DISH虽然是一种骨骼疾病,但与代谢紊乱有重要的联系[2,5]。Mader et al(2009年)对50岁以下DISH患者资料进行分析后发现,DISH患者的一级亲属糖尿病患病率更高。其进一步研究[13]显示,血清脂联素水平与胆固醇、LDL-C呈正相关,且较高的血清脂联素水平会促进韧带骨化。本研究中,各项血脂指标两组比较差异均无统计学意义(P>0.05);空腹血糖、糖化血红蛋白两组比较差异均有统计学意义(P<0.01)。通过多因素logistic回归分析发现,空腹血糖、糖化血红蛋白并不是DISH的独立危险因素。考虑可能是由于高龄、性别、代谢综合征等其他因素对血糖产生影响,故血糖指标不能作为DISH的独立危险因素。
综上所述,年龄≥60岁、男性、有代谢综合征、VFA大是DISH的独立危险因素。本研究的不足:① 诊断DISH的依据是全脊柱正、侧位X线片,分辨率较CT差,容易发生漏诊。② 非DISH组均为我院治疗脊柱疾病的患者,这构成了一种潜在的选择偏倚。③ 为横断面研究,说服力有限。后期我们将完善不足,以期得到更准确的研究结果。
