高血糖强化治疗对2型糖尿病微血管并发症的影响
2024-02-21王瑞瑞赵洪影
王瑞瑞,赵洪影
(佳木斯市中心医院 1.临床营养科,黑龙江 佳木斯 154002;2.内分泌科)
2型糖尿病(T2DM)又称成人发病型糖尿病,是临床比较常见的糖尿病类型,占糖尿病患者总数的90%以上[1]。近几年,我国居民生活水平不断提高,糖尿病发病率也随之上升[2]。T2DM易在缺乏运动、饮食结构不合理等因素诱导下发病[3]。胰岛素泵强化治疗是由泵、储药器和与之相连的输液管构成,主要用于模拟胰腺的分泌功能,将胰岛素持续地按照机体所需推注到患者皮下,稳定患者全天血糖水平,实现病情的控制[4]。有效控制血糖有利于减少糖尿病慢性并发症的发生。据相关研究指出,糖化血红蛋白(HbA1c)下降1%,糖尿病微血管并发症发生率下降37%[5]。本研究主要探讨高血糖强化治疗对T2DM微血管并发症的影响。
1 资料与方法
1.1一般资料:选取2018年7月~2021年7月于佳木斯市中心医院接受治疗的70例T2DM患者作为研究对象,根据治疗方案不同将患者分为观察组与对照组各35例。观察组男16例,女19例;年龄30~70岁,平均(56.26±2.25)岁;病程1~10年,平均(4.94±1.23)年。对照组男15例,女20例;年龄30~70岁,平均(55.89±2.14)岁;病程1~10年,平均(4.87±1.53)年。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①符合《内科学》(第8版)[6]中T2DM相关诊断标准;②临床资料完整者;③治疗依从性良好;④患者及家属知情并签署同意书。排除标准:①合并心、肝、肾功能障碍者;②精神异常、智力低下以及交流障碍者;③合并糖尿病酮症酸中毒或者诊断为1型糖尿病患者;④合并严重的感染、免疫系统疾病者;⑤中途退出者。本研究经本院医学伦理委员会批准同意。
1.2方法:两组患者均接受系统的健康宣教,制定针对性饮食方案和运动计划,指导患者严格执行。对照组采用胰岛素笔餐前皮下注射门冬胰岛素[诺和诺德(中国)制药有限公司,国药准字J20150073,规格:3 ml:300 U(特充)*1支],初始剂量为0.5 U/(kg·d)。每天餐前皮下注射。观察组采用胰岛素泵持续皮下输注门冬胰岛素[丹麦诺和诺德公司,批准文号S20100049],胰岛素泵使用微电脑、储药器进行控制,外接泵使用输液管,于患者皮下埋输液注射针头,胰岛素使用剂量0.4 U/(kg·d),设定基础使用剂量为50%~60%,剩余的药物分别在三餐前注射。两组均连续治疗2 w,出院后,患者继续服用二甲双胍治疗。
1.3观察指标:①比较两组血糖指标水平:通过血糖测定仪测定患者治疗前、治疗后空腹血糖(FBG)、餐后2 h血糖(2 hPBG)以及HbA1c水平。②比较两组血糖达标时间、停泵时胰岛素用量、血糖初达标时胰岛素用量、住院时间以及住院总费用。③比较两组胰岛β细胞功能。通过空腹C肽、餐后C肽水平、胰岛素抵抗指数(HOMA-IR)、HOMA-β对两组患者的β细胞功能进行评估。④比较两组微血管并发症发生情况,包括糖尿病视网膜病变、糖尿病肾病、糖尿病心肌病。
1.4统计学处理:采用SPSS20.0统计学软件进行χ2及t检验。
2 结果
2.1两组血糖指标水平比较:经治疗,观察组FBG、2 hPBG、HbA1c水平均高于对照组,差异有统计学意义(P<0.05)。见表1。
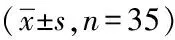
表1 两组血糖指标水平比较
2.2两组临床指标比较:观察组血糖达标时间短于对照组,差异有统计学意义(P<0.05),停泵时胰岛素用量、血糖初达标时胰岛素用量均少于对照组,差异有统计学意义(P<0.05),两组住院时间及住院总费用比较,差异无统计学意义(P>0.05)。见表2。
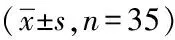
表2 两组临床指标比较
2.3两组β细胞功能比较:经治疗,观察组空腹C肽、餐后C肽、HOMA-β高于对照组,差异有统计学意义(P<0.05),且观察组HOMA-IR低于对照组,差异有统计学意义(P<0.05)。见表3。
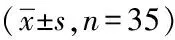
表3 两组β细胞功能比较
2.4两组微血管并发症发生情况比较:观察组微血管并发症发生率[2.86%(1/35),糖尿病视网膜病变1例]明显低于对照组[17.14%(6/35),糖尿病视网膜病变2例,糖尿病肾病3例,糖尿病心肌病1例],差异有统计学意义(χ2=3.968,P<0.05)。
3 讨论
糖尿病是能够对机体许多极为重要的靶器官造成不同程度损伤的慢性代谢性疾病[7]。中国年龄超过20岁的糖尿病患者总数大约为9 200万,且大部分为T2DM患者[8]。T2DM患者诊断时,胰岛β细胞水平明显下降,只有正常人的50%,并且每年衰减[9]。诱发胰岛β细胞衰减的主要因素是氧化应激、炎性因子、持续的胰岛素抵抗等,上述因素也会损害内皮细胞[10]。相关报道指出,T2DM患者首次诊断时即存在内皮功能障碍,后续不断刺激,会使损害加重,降低内皮功能,导致患者出现微小血管的病变[11]。
胰岛素具有保护胰岛功能、降糖的功效,且价格低廉,是治疗糖尿病首选药物。胰岛素治疗方案分为两种,分别是常规治疗与强化治疗。通过胰岛素泵强化治疗,可控制患者血糖水平处于正常范围或接近正常范围,促使餐前胰岛素用量减少,预防中效胰岛素、大剂量短效胰岛素注射后在机体出现重叠现象,降低低血糖发生率,减轻血糖波动,促使HbA1c水平降低,避免出现糖尿病多种并发症[12-13]。相比于常规治疗,胰岛素泵强化治疗能够较好地还原人胰岛素正常生理分泌模式,用于治疗T2DM患者,效果较为理想[14]。本研究结果说明高血糖强化治疗可明显改善T2DM患者的血糖水平,促进血糖平稳。宫倩倩等[15]研究指出,T2DM患者采用胰岛素泵埋置治疗,血糖水平明显改善,血糖达标时间明显缩短,达标时使用胰岛素总剂量明显减少,与本研究结果一致。因胰岛素和C肽具有同一个前体胰岛素原,在特殊作用下,一分子胰岛素原可分解为一分子C肽和一分子胰岛素,并于同一时间释放入血[16]。50%的胰岛素在经肝脏过程中被清除,C肽的清除率相对比较低,且外源胰岛素不会影响到C肽水平[10]。所以,血清C肽可在一定程度上反映内源性胰岛素水平,用于评估胰岛β细胞功能情况。本研究结果说明高血糖强化治疗可提高患者胰岛β细胞功能。何殿等[17]研究指出,胰岛素泵强化治疗可促使T2DM患者胰岛β细胞功能明显提升,有利于血糖平稳,与本研究结果一致;胰岛素泵强化治疗可减少微血管并发症发生,因胰岛素泵强化治疗改善患者血糖水平,提升胰岛β细胞功能明显,进而改善患者身体状况,减少并发症发生。
综上所述,高血糖强化治疗对ACCORD 2型糖尿病患者具有积极作用,可明显降低患者血糖水平,减少血糖初达标时胰岛素用量,提升胰岛β细胞功能,减少微血管并发症发生,值得临床推广使用。
