急性冠脉综合征容易被忽视的心电图改变
2024-02-20郭其凤匡德俊郭玲郑婕汤进许祥林
郭其凤 匡德俊 郭玲 郑婕 汤进 许祥林
胸痛是急诊科患者就诊时最常见的症状之一,及时判断其是否为急性冠脉综合征(acute coronary syndrome,ACS)至关重要,心电图对此具有重要价值。 当心电图出现典型改变时,通常可以准确判断ACS;但当患者无典型心电图改变时,则常发生漏诊和误诊。 2000 年POPE 等[1]对美国10家医院急诊科因胸痛就诊的患者进行分析后发现,有2.1%的急性心肌梗死被漏诊。 虽然目前我国尚无ACS 漏诊的情况报告,但根据我国2022 年心血管疾病调查报告,冠心病的患病人数达1 139 万[2],在如此大的患病基数上其可能漏诊误诊的比例不容小视。 本文选取了遵义医科大学附属医院多年来收治的较为特殊的ACS 病例,并结合既往文献报道对一些极易被忽视的心肌缺血心电图改变进行总结,旨在为急诊科和心电图医生提供借鉴。
1 临床资料
1.1 缺血性J 波
病例1:男,32 岁,因胸闷、胸痛3 h 到急诊科就诊,患糖尿病5 年。 就诊时生命体征平稳,体检无异常发现。 心电图检查示:Ⅰ、 aVL 导联出现“J 波”,见图1A。 因胸痛表现典型,疑为ACS,嘱患者留院观察。 6 h 后复查心电图,与就诊时心电图比较,出现明显改变,心电图诊断:急性下壁、后壁心肌梗死,见图1B。 急送导管室予经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI),冠状动脉造影(coronary angiogram,CAG)显示左回旋支第一钝缘支完全闭塞。 顺利完成血管成形术并植入支架,3 d 后康复出院。
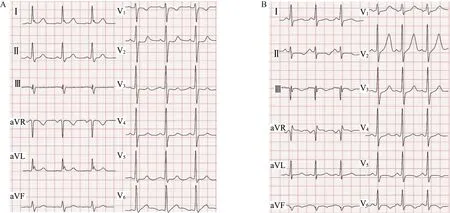
图1 病例1 心电图
1.2 V2、V3导联QRS 波终末变形
病例2:男,51 岁,因反复胸痛1 h 就诊于急诊科。 自诉近半年反复发生胸部闷痛,疼痛向左肩放射,多于活动后出现,每次胸痛持续10 min 左右,休息后可自行缓解,但本次胸痛持续不缓解。患高血压十余年,一直规律服药。 就诊时体检无异常发现,心电图(图2A)示:①窦性心律;②胸导联低电压;③V2—V6导联S 波消失。 就诊后10 min 复查心电图(图2B)示:①窦性心律;②胸导联低电压;③急性广泛前壁心肌梗死。 予急诊PCI,CAG 显示左前降支近端闭塞。 成功植入支架,术后康复出院。
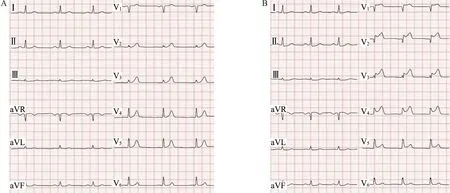
图2 病例2 心电图
1.3 U 波倒置
病例3:男,55 岁,因咽喉部疼痛伴胸闷就诊于耳鼻喉科,耳鼻喉科检查后排除咽喉部问题,转诊于心内科。 患者患高血压数年,具体用药不详。 于我院心电图网络系统检索到2 年前心电图(图3A)示:U 波改变,提示左心室负荷过重。 本次就诊时查心电图(图3B)示:U 波改变,提示心肌缺血。 就诊后30 min 复查心电图(图3C)示:ST 段抬高,提示急性广泛前壁心肌损伤。 予急诊PCI,CAG 显示左前降支近端闭塞。 手术成功,数日后患者康复出院。

图3 病例3 患者心电图
1.4 胸导联T 波失衡
病例4:男,63 岁,因胸痛、胸闷1 h 就诊于急诊科。 神清,生命体征平稳,查体无异常发现。 长期大量吸烟史(20 ~30 支/d),否认糖尿病与高血压病史,急查心电图(图4A)示:窦性心律,T 波改变(TV1>TV6),建议随诊观察。 嘱患者留院观察,1 h 后复查心电图(图4B)示:窦性心律,急性广泛前壁心肌梗死。 予急诊PCI,CAG 显示左前降支近段90%狭窄。 成功植入支架,数日后患者康复出院。
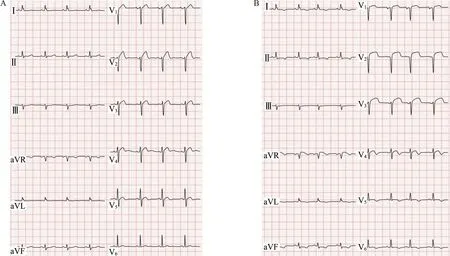
图4 病例4 心电图
1.5 孤立性aVL 导联T 波倒置
病例5:男,40 岁,因上腹痛2 h 于急诊科就诊。神清,生命体征平稳,查体未见异常。 胸片与腹部B超无异常发现。 心电图(图5A)示:窦性心律,aVL导联T 波(TaVL)倒置。 建议患者留院观察,遭拒绝。患者签字离院。 2 h 后患者再次来急诊科就诊,自诉腹痛不缓解并伴胸闷气促,急查心电图(图5B)示:急性下壁心肌梗死。 予急诊PCI,CAG 显示右冠状动脉近段90%狭窄。 成功植入支架,数日后患者康复出院。

图5 病例5 心电图
1.6 ST 段平段延长
病例6:女,56 岁,因胸痛2 h 就诊于急诊科。体检、胸片、心脏彩超均无异常发现。 心电图(图6A)检查示:ST 段平段延长,提示低血钙心电图改变。 由于胸痛持续未缓解,予急查电解质。与前次相隔2 h 复查心电图(图6B)示:急性广泛前壁心肌梗死。 血清电解质检查正常(钙离子浓度2.35 mmol/L,正常值参考范围2.20~2.70 mmol/L)。予急诊PCI,CAG 显示前降支近段闭塞,成功植入支架。
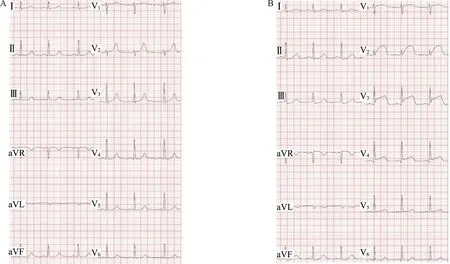
图6 病例6 心电图
2 讨论
1953 年Osborn 首次在试验性低体温情况下观察到J 波,因此J 波也被称为Osborn 波,而后人们发现J 波不仅见于低体温情况,还可见于其他疾病,如高钙血症、脑损伤、蛛网膜下腔出血、Brugada 综合征等[3]。 20 世纪70 年代Scharnrot 观察到J 波还可以出现在心肌梗死早期,并认为其发生机制与其他类型的J 波相同,均与心外膜瞬时外向钾电流增大有关[4]。 然而有研究者却提出了不同观点,认为心肌缺血性J 波与心肌除极延迟有关[5]。 2013 年有研究者对非ST 段抬高型心肌梗死的心电图分析后发现,部分病例的QRS 波群终末在下壁或高侧壁导联出现切迹,并将其称为“N 波”。 从其形态特征分析与J 波相同,他们认为“N 波”的产生是部分心肌延迟除极所致[6]。 本文病例1 有典型胸痛症状的同时伴高侧壁J 波,除此之外未见其他异常表现,数小时后出现典型Q 波和ST-T 改变,同时高侧壁J 波消失。
QRS 波终末变形(terminal QRS distortion,TQRSD)是1993 年BIRNBAUM 等[7]提出的指标,用于对前壁心肌梗死进行早期诊断与预后评估。 TQRSD 定义为V2或V3导联既无S 波也无J 波,同时伴ST 段抬高和T 波异常。 但有些前壁心肌梗死的早期仅有TQRSD 改变[8]而无ST-T 异常,此时极易造成漏诊。 本文病例2 就是如此。 TQRSD 的发生是缺血造成浦肯野纤维的传导延迟所致,表明缺血程度严重、死亡率高[9]。
U 波倒置在临床上并不多见,2019 年的一项临床观察发现其发生率为3.5%[10]。 现有文献表明U波倒置主要见于心肌缺血、高血压、左心室肥厚[11]。临床实践中发现高血压患者的U 波改变与心肌缺血性U 波有所不同,前者多为负正双向,而后者表现为负向。 本文病例3 在2 年前的U 波为负正双向,此次因胸痛就诊时U 波则完全倒置。 有时U 波倒置可能是心肌缺血的唯一表现,且早于典型的ST-T 改变出现[12]。 GERSON 等[13]研究发现,静息状态下U波倒置预测前降支或左主干闭塞的敏感性为8.2%,特异性为99%,阳性预测值为92%。
20 世纪50 年代MEYER 等提出TV1>TV6对心脏疾病有预测价值[14],但其后有研究认为该指标对心脏病的预测和预后评估价值均较低[15],此后数十年该指标较少有人提及。 1999 年有研究对该指标在冠心病诊断中的价值进行了重新评估,认为其检测冠心病的敏感性低(16.1%),但特异性高(95.6%)、阳性预测值高(85.1%)[16]。 其后,MANSOURI 等[17]观察认为,TV1直立和TV1>TV6是CAD 的重要预测因子。 本文病例4 在就诊时的心电图仅表现为TV1>TV6,但1 h 后复查心电图时出现典型的广泛前壁心肌梗死图形。 研究显示,有22%的TV1>TV6患者无任何冠心病的证据[17],应引起临床关注。
额面导联中aVL 是与下壁导联最接近垂直的导联,因此下壁心肌缺血时发生ST-T 改变会在aVL导联出现对应性改变,且早于下壁导联[18]。 有研究表明,孤立性TaVL波倒置在左前降支中段病变的诊断上同样有很高的预测价值,其敏感性为9.8%,特异性为86.9%,阳性预测值为30.8%,阴性预测值为61.7%[19-20]。 目前人们对孤立性TaVL波倒置的临床价值普遍认识不足,有74.9%的医师对此不能准确识别[21]。 本文病例5 在就诊时仅有孤立性TaVL波倒置,2 h 后复查心电图呈典型急性下壁心肌梗死。 需要指出的是,在分析孤立性TaVL波倒置时应排除左心室肥厚、左束支阻滞、肥厚型心肌病等引起的继发性改变[18,22]。 此外,孤立性TaVL波倒置也可能见于部分正常人[21]。
心肌缺血主要会引发ST 段抬高或压低,而仅表现为ST 段平段延长(≥0.12 s)者较少[23],因此它也容易被忽视。 ST 段平段延长是心肌缺血的早期表现,随着缺血进一步发展将出现典型的ST-T 改变。 ST 段平段延长临床上更多见于低钙血症[24]。本文病例6 在就诊时仅表现为ST 段平段延长,当时心电图考虑为低血钙心电图改变,但由于患者胸痛明显,且血钙正常,遂于2 h 后复查心电图,此时心电图出现典型的广泛前壁心肌梗死。
本文病例列举了6 种极易被忽视的ACS 心电图改变。 此类心电图改变之所以没有引起临床重视,可能因为其改变不明显,部分改变未被充分认识,加之部分改变可见于正常人群,因此不易被察觉。 现有的指南着重强调ST 段改变在ACS 判断上的价值[25],而忽视了某些在诊断心肌缺血上与ST段改变具有等价意义的心电图指标,因此有人建议应将此类等价指标纳入ACS 的判断指标中[26]。 此外还需要指出的是,此类心电图改变早于典型的ST段改变,因此对胸痛患者应重视心电图复查,进而减少ACS 的漏诊。
