不规则抗体筛查阳性患者抗体分布与Rh 抗原分布情况研究
2024-01-12梁国艳谢双锋
李 楠 张 焱 梁国艳 谢双锋 孙 武
中山大学孙逸仙纪念医院输血科(广东广州 510000)
红细胞不规则抗体是指不符合ABO血型系统Landsteriher法则的血型抗体,也就是抗A、抗B以外的血型抗体,多次输血、妊娠、移植等都可能导致不规则抗体的产生[1]。不规则抗体可能会影响患者血型结果判读,导致交叉配血失败,引发溶血性输血不良反应及胎儿或新生儿溶血病,严重时可危及患者生命,因此不规则抗体的筛查与鉴定具有重要的意义[2]。不规则抗体的出现频率及其特异性抗体分布具有地区及种族的差异性[3]。了解本地区不规则抗体分布规律,对保证输血安全有重要的意义。Rh血型系统是一种复杂的红细胞血型系统,该系统中的不规则抗体在临床上较为多见,具有重要的临床价值[4]。我国2000年版《临床输血技术规范》只要求输血患者检测ABO血型(正、反定型)和RhD抗原,对Rh血型系统另外四种主要抗原C、c、E、e无明确要求,由于我国人群中RhE、RhC、Rhe、Rhc的阴性频率均高于RhD的阴性频率[5],患者输血前如未进行相关抗原检测及配合性输注,通过输血的反复刺激,将会导致不规则抗体的产生,产生的抗体常会导致交叉配血困难及溶血性输血反应的发生。本研究回顾性分析了广州市一间三甲级综合医院2019年10月1日—2022年12月31日期间34 796例患者抗体筛查的结果,同时总结分析不规则抗体筛查阳性患者的抗体分布及Rh抗原分布情况,总结其地域分布规律,为该地区输血科日常工作提供理论依据。
1 资料与方法
1.1 研究对象
以2019年10月1日—2022年12月31日在中山大学孙逸仙纪念医院进行抗体筛查的34 796例患者为研究对象,年龄0~99岁,其中男16 840例,女17 956例。本研究已通过医院伦理委员会批准,并豁免患者个人知情同意书 。
1.2 试剂与仪器
主要试剂包括:微柱凝胶抗人球蛋白卡(达亚美有限责任公司),不规则抗体筛查红细胞试剂盒(达亚美有限责任公司),抗体鉴定谱细胞(匈牙利REAGENS公司),Rh分型卡(天津德祥生物技术有限公司),以上所需的实验试剂均检验合格且在有效期内。主要仪器有全自动血型配血分析仪(伯乐生命医学产品上海有限公司)、卡式专用离心机(伯乐生命医学产品上海有限公司)、恒温水浴箱(上海一恒科技有限公司)等。
1.3 实验方法
对2019年10月1日—2022年12月31日中山大学孙逸仙纪念医院34 796例申请输血患者的血样使用全自动血型配血分析仪进行不规则抗体筛查。抗体筛查阳性患者血样外送至广州市血液中心进行抗体鉴定。不规则抗体的鉴定采用微柱凝胶卡手工法,使用谱细胞与待测血浆反应,根据反应格局判断抗体类型。Rh抗原的分型使用Rh抗原分型卡,将10 μL 3%待检红细胞悬液加入每柱中,然后使用专用离心机离心5 min后,判断抗原分型。
1.4 统计学方法
采用SPSS 27.0统计学软件分析和处理数据,计数资料采用例数或百分率(%)表述,组间比较采用χ2检验。检验水准α=0.05。
2 结 果
2.1 237抗体筛查阳性患者抗体类型分析
34 796例患者中,不规则抗体筛查阳性237例,阳性率为0.68%。其中23例患者含有两种抗体,故检测到阳性抗体数量为260例。红细胞同种特异性抗体中,MNS血型系统抗体例数最高,为83例(占31.93%),其中抗-Mia检出例数最多,有53例(占20.39%);其次为Rh血型系统,抗体例数为70例(占26.93%),其中抗-E检出例数最多,有54例;Lewis血型系统抗体有14例(占5.39%);Kidd血型系统抗体有5例(占.92%);P血型系统抗体有5例(占1.92%)。同种非特异性抗体共79例(占30.38%)。见表1。

表1 抗体筛查阳性患者不规则抗体分布情况
2.2 抗体筛查阳性患者Rh抗原分型结果
237例抗体筛查阳性患者的Rh抗原分型结果见表2,其中抗原表型为CCDee的人数最多,为125例(占52.74%);抗原表型为CcDEe有69例(占29.12%)。

表2 抗体筛查阳性患者Rh抗原表型分布
2.3 不规则抗体产生的影响因素分析
对34 796例患者的一般情况进行统计分析,比较抗体筛查阳性组与阴性组患者的性别、输血史、妊娠史、年龄、血型构成,结果显示2组患者的性别、输血史、妊娠史构成比较差异有统计学意义(P<0.05)。2组患者的年龄、血型构成比较差异无统计学意义(P>0.05)。见表3。
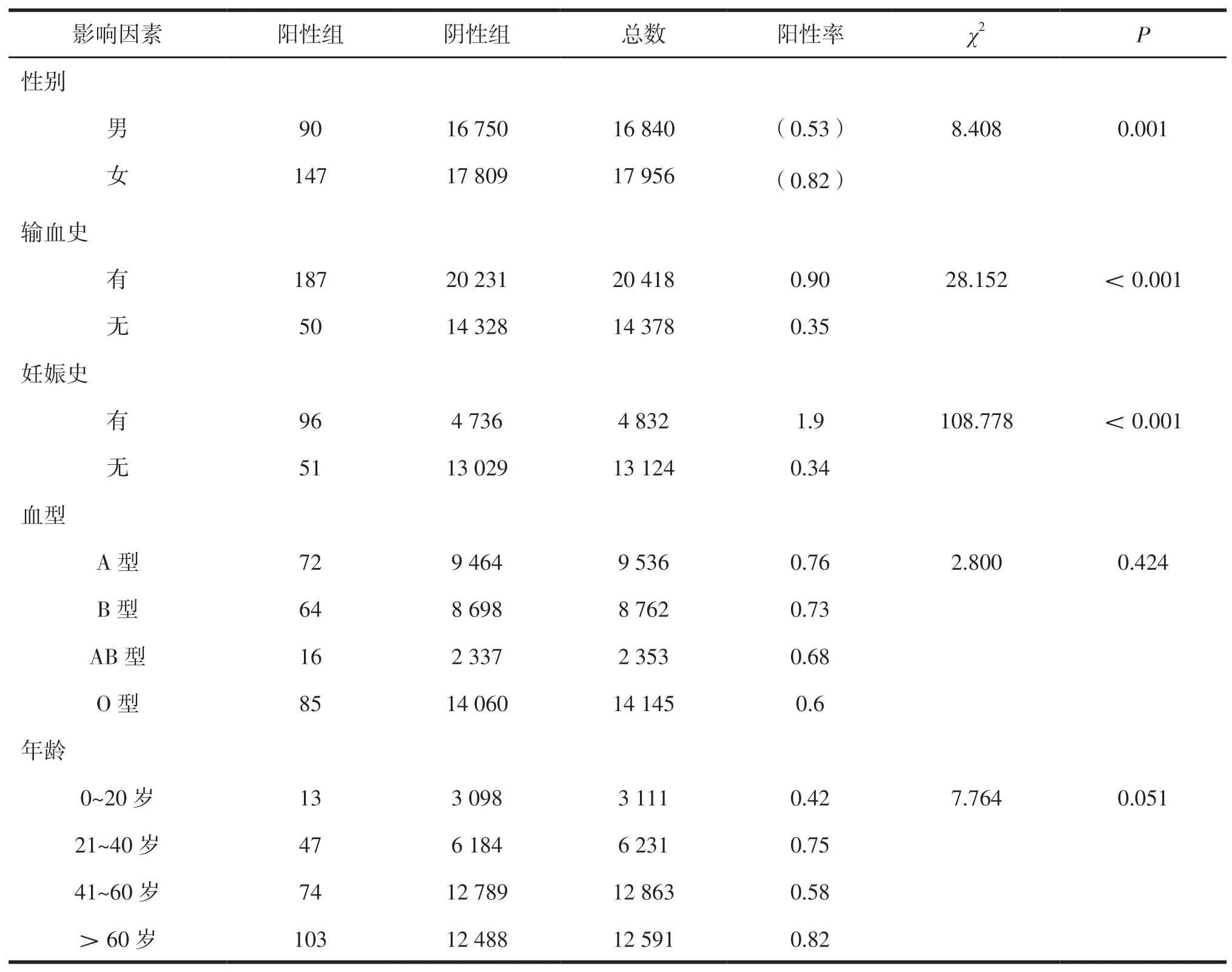
表3 不规则抗体筛查阳性组与阴性组的一般情况比较[n(%)]
2.4 不同科室患者不规则抗体筛查阳性率比较
不同科室抗体筛查阳性率比较,差异有统计学意义(χ2=146.917,P<0.01),风湿免疫科与血液科是不规则抗体筛查阳性率最高的科室。风湿免疫科患者共检出不规则抗体21例,其中5例为同种特异性抗体、16例为自身抗体。血液科患者共检出不规则抗体68例,其中31例为同种特异性抗体,18例为自身抗体,抗CD38有14例,抗CD47有5例。见表4。

表4 不同科室间不规则抗体筛查阳性率比较
3 讨 论
本研究中共筛查出抗体阳性的患者237例,阳性率为0.68%,检出不规则抗体共260例,其中有23例患者同时检出2种抗体。检出同种特异性抗体181例,其中MNS血型系统及Rh血型系统抗体占比最多,分别为31.93%及26.93%,与既往文献报道一致[6-7]。检出比例最高的抗体为抗-E,占20.77%,其次为抗-Mia,占20.39%;Lewis血型系统抗体占5.39%,Kidd、P、I、Kell、Duffy血型系统抗体均有检出,但阳性率较低。检出同种非特异性抗体79例,占30.38%,其中自身抗体有59例,药物相关性抗体有20例,主要为抗-CD38与抗-CD47。
Rh血型系统是继ABO血型系统后最复杂,也是临床意义最大的一种血型系统,Rh血型系统内大概有50多种抗原,具有丰富的多态性[8],与临床密切相关的抗原主要有5种,其抗原性由强到弱依次为D>E>c>C>e[5]。行业标准中仅要求RhD抗原同型输注,对E、e、C、c4种抗原并未有明确规定,输血科日常工作中并未对受血者E、e、C、c抗原进行分型及配合性输注,导致许多受血者因上述抗原的不匹配产生不规则抗体,当机体再次接触相应抗原时可诱发产生严重的溶血反应。本研究中,检测到Rh血型系统抗体共70例,占26.93%,其中仅1例为抗-D,抗-E有54例,占20.77%,其次为抗-cE,占3.46%,抗-Ce、抗-C均有检出,该系统抗体所占比例较高,是疑难配血、免疫性溶血及新生儿溶血症常见的原因,因此,实现RhD、C、c、E、e抗原相容性输注,从源头上降低因输血产生不规则抗体的频率,对临床输血工作有重要的意义[9]。由于实验室条件有限,本研究未对所有待输血患者进行Rh分型,仅对237例不规则抗体筛查阳性的患者进行了Rh分型及相容性输注,分型结果显示表型为CCDee占比最高,为52.74%;其次为CcDEe,占29.12%,CcDee表型占8.44%,与既往文献报道一致[10-11]。本研究中,E抗原阴性的患者所占比例较高,有61.6%,再次说明了抗-E容易产生,需要关注。孕母Rh血型不合也可引起胎儿发生严重的新生儿溶血病,一般从第二胎开始发生,几年来随着二孩及三孩政策的开放,Rh血型不合的新生儿溶血病占比出现上升趋势,这也提示对妊娠期妇女及配偶进行Rh血型系统的分析具有重要的临床意义[12]。
MNS血型系统也是极具多态性的一种血型系统,其复杂程度仅次于Rh血型系统,表达至少46种抗原[13]。Miltenberger 系列是MNS 血型系统的1组变异型,该系列的表型及抗原在欧洲人群中分布频率较低,但是在亚洲人群中较为常见,在我国呈现由北向南分布频率增高的趋势,以香港、福建和广东地区出现频率最高[14],该血型系统所对应的抗体主要为抗-Mia,该抗体常引起交叉配血不合、溶血性输血反应及新生儿溶血病的发生,对其进行筛查有重要的临床意义[15]。本研究中MNS血型系统不规则抗体共检出83例,占31.93%,其中抗-Mia,就有53例,数量较多,值得关注。随着全球化的加速,国内外各种族、地区人群的流动、迁移,使抗-Mia的临床意义得到了广泛的关注[14]。然而,目前国内市售的不规则抗体筛查细胞仍未包含Mia阳性红细胞,存在漏检可能性,为保证输血安全,抗体筛查谱细胞中增加Mia阳性红细胞显得尤为重要[14]。
本研究进一步分析表明,抗体筛查阳性与患者性别、输血史、妊娠史有关(P<0.05),与患者年龄和ABO血型无关(P>0.05),女性、有输血史、有妊娠史的患者更容易出现不规则抗体阳性。异体输血的患者接触红细胞异型抗原的概率高于无输血史的患者[14],接触异型抗原的概率越大,产生不规则抗体的概率也就越大;女性患者在妊娠过程中,胎儿红细胞可进入母体循环,可能会刺激母体产生同种特异性不规则抗体,IgG类型的抗体还能通过胎盘屏障进入胎儿体内引起胎儿及新生儿溶血症[16]。因此,对于女性、有输血史、有妊娠史的患者,再次输血时要严格执行输血前的抗体筛查,尽可能进行Rh五种主要抗原相容性输注。
不同科室之间抗体筛查阳性率比较差异有统计学意义(P>0.05),其中风湿免疫科与血液科患者不规则抗体筛查阳性率最高。本研究显示,风湿免疫科患者同种非特异性抗体占比较高,自身抗体占76.19% ;同种特异性抗体占23.81%,风湿免疫科患者多存在自身免疫功能紊乱,其产生自身抗体概率较高,自身抗体的存在可能会干扰血型鉴定结果、掩盖同种特异性抗体的检出、影响交叉配血试验的顺利进行,需认真鉴别。血液科患者多伴有红细胞计数下降、血红蛋白含量降低,其输注异体血的概率较高,产生同种特异性抗体的概率较大;近年来随着分子靶向药物的出现,抗-CD38与抗-CD47也开始广泛地应用于恶性血液肿瘤,但这两种药物会对抗人球蛋白试验造成干扰,影响患者抗体筛查试验的结果,在临床工作中需要谨慎进行鉴别;自身免疫性溶血性贫血的患者体内含有自身抗体,这些因素造成了血液科患者抗体筛查阳性率较高。
综上所述,输血前进行不规则抗体筛查,可及时发现患者体内不规则抗体情况,尤其是对多次输血或有妊娠史的患者,能降低患者输血不良反应的发生风险,提高输血治疗效果。国内输血仅要求检测ABO血型和RhD血型,对Rh系统其他抗原无检出要求,这使多次输血患者及孕妇容易发生不规则抗体引起的溶血性输血反应。因此,输血前不规则抗体筛查及Rh血型系统相容性输注,对保障临床输血安全具有重要意义。
