度拉糖肽治疗首次确诊超重/肥胖2型糖尿病的临床疗效
2024-01-12刘蕾陈谢龙红梅
刘蕾,陈谢,龙红梅
糖尿病是一种常见的慢性代谢性疾病。据调查,我国糖尿病发病率为11.7%,其中2型糖尿病占比较高。糖尿病通常以胰岛素分泌缺陷或胰岛素抵抗,导致血糖水平呈慢性增高为主要表现[1-2]。胰岛素可促进蛋白质、糖类、脂肪类物质合成、代谢。糖尿病患者体型多为超重/肥胖,且超重/肥胖亦是导致胰岛素抵抗,进而造成糖代谢异常的影响因素之一[3]。针对2型糖尿病,除通过改善患者生活习惯、控制体质量外,补充基础胰岛素是目前多数国家治疗该病的首选方法,可通过抑制肝糖原生成与分解以减少葡萄糖生成,且此方法简单易行,有助于维持机体血糖平衡[4-5]。现阶段临床关于度拉糖肽治疗糖尿病的研究逐渐增多,但对于用药方案对胰岛素抵抗、体质量的影响研究较少。现观察度拉糖肽治疗首次确诊超重/肥胖2型糖尿病的临床疗效,报道如下。
1 资料与方法
1.1 临床资料 选取2021年4月—2022年6月娄底市中心医院收治的首次确诊超重/肥胖2型糖尿病患者60例,按随机数字表法分为常规用药组(n=30)与联合度拉糖肽组(n=30)。常规用药组中男14例,女16例;平均年龄(52.69±2.33)岁;合并症:高血压11例,高脂血症8例。联合度拉糖肽组中男13例,女17例;平均年龄(52.73±2.58)岁;合并症:高血压13例,高脂血症6例。2组临床资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经过医院伦理委员会审核批准。
1.2 病例选择标准 诊断标准:(1)符合《中国2型糖尿病防治指南(2020年版)》[6]中2型糖尿病的诊断标准:随机血糖>11.1 mmol/L,空腹血糖(FBG)≥7.0 mmol/L,餐后2 h血糖(2 hPG)≥11.1 mmol/L,糖化血红蛋白(HbA1c)8.5%~10.0%,胰岛细胞抗体及谷氨酸脱羧酶抗体呈阴性。(2)符合超重/肥胖诊断标准,即超重:体质指数(BMI)24~28 kg/m2;肥胖:BMI≥28 kg/m2,腰围(WC):男性≥90 cm,女性≥85 cm。纳入标准:(1)符合上述诊断标准,且为首次确诊;(2)肝肾功能正常;(3)对本研究知晓且同意并签署相关文件。排除标准:(1)合并严重脏器病变者;(2)合并恶性肿瘤者;(3)1型糖尿病或糖尿病酮症酸中毒者;(4)合并其他代谢性疾病者;(5)近期采用其他药物治疗或对本研究所用药物过敏者;(6)免疫功能障碍者;(7)治疗依从性差者;(8)妊娠期、哺乳期妇女。
1.3 治疗方法 常规用药组给予地特胰岛素注射液[诺和诺德(中国)制药有限公司生产]皮下注射,首次剂量为0.2 U·kg-1·d-1,每周随访1次,根据血糖变化情况调整用量(每次增或减2~4 U);同时给予盐酸二甲双胍片(石家庄以岭药业股份有限公司生产)500 mg口服,每天3次。联合度拉糖肽组在常规用药组基础上联合度拉糖肽注射液(Vetter Pharma-Fertigung GmbH &Co.KG生产)1.5 mg皮下注射,每周1次。2组均治疗2个月。
1.4 观察指标与方法 (1)血糖水平:于治疗前、治疗2个月后采集2组患者肘正中静脉血,采用血糖监测仪检测FBG、2 hPG水平;采用糖化血红蛋白测定仪检测HbA1c。(2)BMI、WC。(3)胰岛素指标:于治疗前、治疗2个月后,分别采集2组患者肘正中静脉血,经离心处理后取血清,置于-70 ℃低温环境中待检测。使用放射免疫法检测患者空腹胰岛素(FINS)后计算胰岛素抵抗指数(HOMA-IR)、胰岛素β细胞功能指数(HOMA-β)。HOMA-IR=(FBG×FINS)/22.5;HOMA-β=20×FINS/(FBG-3.5)。(4)不良反应:包括恶心呕吐、腹泻、头痛等。

2 结 果
2.1 血糖水平比较 治疗前,2组FBG、2 hPG水平及HbA1c比较,差异无统计学意义(P>0.05);治疗2个月后,2组FBG、2 hPG水平及HbA1c较治疗前降低,且联合度拉糖肽组低于常规用药组(P<0.01),见表1。
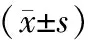
表1 常规用药组与联合度拉糖肽组治疗前后血糖比较
2.2 BMI、WC比较 治疗前,2组BMI、WC比较,差异无统计学意义(P>0.05);治疗2个月后,2组BMI低于治疗前,WC小于治疗前,且联合度拉糖肽组降低/减小幅度大于常规用药组(P<0.05或P<0.01),见表2。
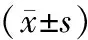
表2 常规用药组与联合度拉糖肽组治疗前后BMI、WC比较
2.3 胰岛素指标比较 治疗前,2组HOMA-IR、HOMA-β比较,差异无统计学意义(P>0.05);治疗2个月后,2组HOMA-IR低于治疗前,HOMA-β高于治疗前,且联合度拉糖肽组降低/升高幅度大于常规用药组(P<0.05或P<0.01),见表3。
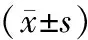
表3 常规用药组与联合度拉糖肽组治疗前后胰岛抵抗指标比较
2.4 不良反应比较 联合度拉糖肽组与常规用药组不良反应总发生率比较,差异无统计学意义(13.33% vs. 10.00%,P=1.000),见表4。
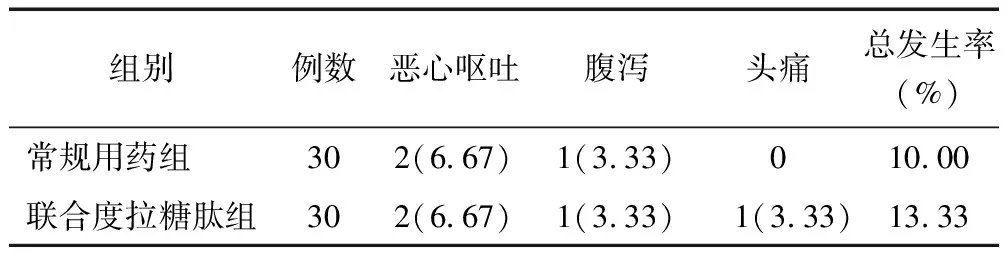
表4 常规用药组与联合度拉糖肽组不良发应比较 [例(%)]
3 讨 论
2型糖尿病是一种以高血糖为主要临床表现的代谢紊乱性疾病,若未及时干预可引发多器官功能衰竭、肾病、视网膜病变等严重并发症[7]。该疾病发病机制较为复杂,多数学者认为主要与胰岛素抵抗、分泌缺陷、非特异性胰岛β细胞功能异常相关,且饮食、环境、超重/肥胖、运动不足等均是其诱发因素。超重/肥胖是由多因素导致的综合性病症,可引起胰岛素抵抗及葡萄糖摄入量不足,从而造成胰岛素释放障碍及胰岛素功能减退,且胰岛素抵抗是导致肥胖相关性糖尿病发生和进展的重要因素之一,二者相互影响[8]。美国糖尿病学会建议,对于生活方式干预效果不佳者,为有效控制高血糖,应尽早使用胰岛素治疗,可首选基础胰岛素[9]。《中国肥胖及2型糖尿病外科治疗指南(2019版)》提出,基础胰岛素治疗肥胖糖尿病患者的效果显著且使用方便,可模拟机体连续24 h呈脉冲式分泌胰岛素,且不易产生高峰值,安全性较高[10]。但既往有研究显示,基础胰岛素对首次确诊超重/肥胖2型糖尿病患者血脂与体质量的改善作用并不明显,且长期使用可增加体质量增加的发生风险,部分患者易误认为疗效不佳,给治疗糖尿病患者并进行阶梯化管理带来了极大困难[11]。因此在保证用药效果及安全性的基础上,优化药物方案是临床工作者亟需解决的难点问题。
吴嘉鸣等[12]指出,度拉糖肽能够降低初发肥胖2型糖尿病患者血糖。度拉糖肽是一种具有多种生物学作用的长效肠促胰素,能在机体血糖水平增高时增加胰岛β细胞中内环磷酸腺苷含量,刺激胰腺释放胰岛素,调节血糖水平,同时可延缓胃排空速度,降低食物进入胃肠速度,减慢葡萄糖吸收速度,从而降低血糖。FBG可反映胰岛β细胞功能,若其升高可表示胰岛素抵抗或胰岛素缺乏;2 hPG也可反映胰岛β细胞储备功能;HbA1c是机体内血糖与血红蛋白长期结合产物,可反映血糖平均值,监测病情进展程度。本研究结果显示,治疗2个月后,联合度拉糖肽组FBG、2 hPG水平及HbA1c均低于常规用药组,表明度拉糖肽治疗首次确诊超重/肥胖2型糖尿病患者可降低血糖水平,维持血糖稳态。
度拉糖肽可降低肥胖2型糖尿病患者BMI及WC。相关研究显示,糖耐量降低与超重/肥胖间存在显著关联。有研究表明,BMI是2型糖尿病的影响因素,并常与基因遗传共同作用[13]。2型糖尿病患者机体内脂肪细胞体积增大,代谢产物增多,骨骼肌胰岛素敏感性降低,从而产生胰岛素抵抗,且肥胖患者细胞内的巨噬细胞发生活化与代谢紊乱,导致脂质储存增多与脂肪细胞过度生长,增加胰岛素抵抗程度。度拉糖肽可抑制摄食中枢高血糖素分泌与胃肠蠕动,降低患者饥饿感,从而避免过量摄入食物热量,达到降低BMI的目的。此外,超重/肥胖患者脂肪细胞的脂毒性可损伤胰岛β细胞功能,加重糖代谢异常与胰岛素抵抗症状,同时长期高血糖又可导致脂代谢紊乱,增加超重/肥胖2型糖尿病患者控制体质量的难度[14]。度拉糖肽联合基础胰岛素及二甲双胍可加强胰岛素对葡萄糖的利用,促进胰岛素降解,强化腺苷环化酶系统,影响脂肪动员激素分泌,刺激脂肪分解,因此可降低患者WC,与邢建东等[15]研究结果相似。本研究结果显示,治疗2个月后,联合度拉糖肽组BMI低于常规用药组,WC小于常规用药组,与刘倩等[13]研究结果一致,表明度拉糖肽可改善机体超重/肥胖状态,有助于控制疾病进展。
胰岛素可与细胞膜上胰岛素受体相结合,抑制肝糖原分解,通过细胞内信号传导,导致非糖物质难以转变成葡萄糖或糖原,促使机体细胞组织摄取与利用血液中糖分来调节血糖,从而达到降低血糖的作用。超重/肥胖2型糖尿病患者常存在胰岛素抵抗,因其体内脂肪代谢活性高,可释放游离脂肪酸通过机体循环到达肝脏及外周组织,并抑制脂肪分解,造成脂肪细胞分泌内源性生物活性多肽或蛋白质的含量降低,产生神经元内质网应激,最终导致代谢紊乱及胰岛素敏感性降低。
本研究结果显示,治疗2个月后,联合度拉糖肽组HOMA-IR低于常规用药组,HOMA-β高于常规用药组,表明度拉糖肽治疗首次确诊超重/肥胖2型糖尿病患者可通过调节多种控制糖脂代谢的胰岛素相关基因转录功能,增强胰岛功能,延缓2型糖尿病进展,减轻胰腺β细胞负担,调节胰岛β细胞的生存环境,改善胰岛素抵抗情况。联合用药可通过双重靶点作用于病灶,达到较好的降糖与控制体质量效果,有助于控制病情,患者更易接受及认可。本研究结果显示,2组不良反应总发生率比较无统计学差异,可见度拉糖肽治疗首次确诊超重/肥胖2型糖尿病并不会增加不良反应,安全性较高。
综上所述,度拉糖肽治疗首次确诊超重/肥胖2型糖尿病患者可有效控制血糖,降低BMI与WC,改善胰岛素抵抗情况,提高胰岛β细胞功能,安全性较高。但本研究尚存在一些不足,如纳入样本量较小,客观指标较少,观察时间较短等,需在今后进行深入研究。
利益冲突:所有作者声明无利益冲突。
