微波消融与腹腔镜肝叶切除术治疗肝血管瘤患者疗效研究*
2024-01-07陶国清许其威李海锋
陶国清,许其威,李海锋
肝血管瘤(hepatic hemangiomas,HH)属于良性肿瘤,好发于中年女性群体,一般生长缓慢,并以海绵状血管瘤为主要病理学类型[1]。有调查表明,HH临床发病率为0.4%~20.0%[2]。当前,临床尚未完全明确HH具体的发病机制,通常认为先天性血管畸形为其主要发生的原因[3]。当HH瘤体较小时,不会引起明显的症状,只需予以随访观察即可。当瘤体较大时,患者可能出现相应的症状和体征,如腹胀和腹痛等。当HH增大时,可能出现出血、纤维蛋白原降低、黄疸和血小板减少等表现。手术切除为现今最有效的治疗手段。然而,传统手术切除具有创伤大、容易产生术后并发症,导致机体恢复慢等缺点,患者接受度较低。近年来,在微创技术不断发展的背景下,腹腔镜手术和微波消融(microwave ablation,MWA)为治疗HH提供了新方法。腹腔镜肝叶切除术(laparoscopic hepatectomy,LH)治疗HH安全有效。然而,有效控制和降低术中出血量依然是临床关注的焦点和需要重点解决的问题[4,5]。MWA技术最初用于治疗肝脏恶性肿瘤,并取得了良好的疗效[6]。该技术的主要原理是利用微波高热导致瘤体蛋白质出现变性凝固性改变,促使组织产生不可逆的坏死。当前,应用MWA治疗HH病变的适应证依然存在争议。本研究比较了MWA与LH治疗HH患者的疗效,希望为治疗方式的合理选择提供临床经验。
1 资料与方法
1.1 一般资料 2018年1月~2022年3月我院收治的HH患者94例,男29例,女65例;年龄为35~62岁,平均年龄为46.29±9.08岁。诊断符合《临床诊疗指南:消化系统疾病分册》[7]中有关HH的诊断标准,病灶直径为6.1±2.8 cm。纳入标准:(1)病灶直径大于5.0 cm;(2)首次治疗;(3)精神和智力正常。排除标准:(1)合并严重的器质性病变、血液系统疾病或脑血管疾病;(2)合并肝硬化;(3)恶性肿瘤或者全身感染。将患者分成两组,两组性别、年龄、体质指数(body mass index,BMI)和病灶直径等一般资料比较差异无统计学意义(P>0.05),具有可比性。患者及其家属签署知情同意书,本研究符合《赫尔辛基宣言》原则。
1.2 治疗方法 在行MWA治疗时,治疗前禁食6 h,并在术前30 min给予异丙嗪和盐酸哌替啶肌肉注射,以镇静和镇痛。局部麻醉,在美国GE公司生产的E9超声定位引导下穿刺,避开肝静脉、胆管、门静脉和膈肌。对于肝右叶近膈顶部的血管瘤,先注射生理盐水1000 mL,防止消融损伤膈肌和胸膜。使用福中医疗高科有限公司生产的PMCT型冷循环微波刀,根据瘤体直径,每次消融大约3~4 cm病灶。对于4 cm以上的病灶或者处于特殊位置的病灶,采取两圆相交消融技术进行治疗,尽量让消融范围覆盖全部病灶,合理控制输出功率和时间,防止损伤邻近组织。消融治疗参数为:输出功率控制为50~90 w,作用时间控制在8~15 min。术后,给予护肝、止血剂和短期应用抗生素;行LH时,全身麻醉,建立气腹,将腹压控制在12~14 mmHg。仔细查看腹腔内部情况,包括病灶大小、所处位置和脏器粘连情况等。在剑突下放进10 mm Trocar,让患者采取头高30°和左倾15°体位,控制左侧穿刺孔处于剑突下大约2 cm部位、左锁骨中线肋缘下大约6 cm部位和左腋前线肋缘下大约2 cm部位。采取腹腔镜钳托肝脏,并以超声刀有效游离相应的肝肾韧带,切断两侧的三角韧带和肝叶,有效阻断肝血流,减少出血量。待切除病灶后,采用明胶海绵填塞创面,并且喷洒适量的生物蛋白胶。在完成手术后,予以常规引流,并给予护肝和预防感染等处理。术后,随访两组患者1年。
1.3 观察指标 使用贝克曼库尔特公司生产的全自动生化分析仪检测血生化指标;采用ELISA法检测血清肿瘤坏死因子-α(tumor necrosis factor -α,TNF-α)和白介素-6(interleukin 6,IL-6)水平。

2 结果
2.1 两组手术指标比较 MWA组术中出血量显著少于LH组(P<0.05),血流阻断时间、手术时间和术后住院日显著短于LH组(P<0.05,表1)。
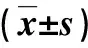
表1 两组手术指标比较
2.2 两组肝功能指标比较 术前和术后5 d,两组肝功能指标无显著性差异(P>0.05,表2)。
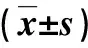
表2 两组肝功能指标比较
2.3 两组血清细胞因子水平比较 术后5 d,MWA组血清TNF-α和IL-6水平显著低于LH组(P<0.05,表3)。
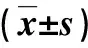
表3 两组血清细胞因子水平比较
2.4 两组术后并发症发生率比较 术后,两组并发症发生率比较无显著性差异(P>0.05,表4)。
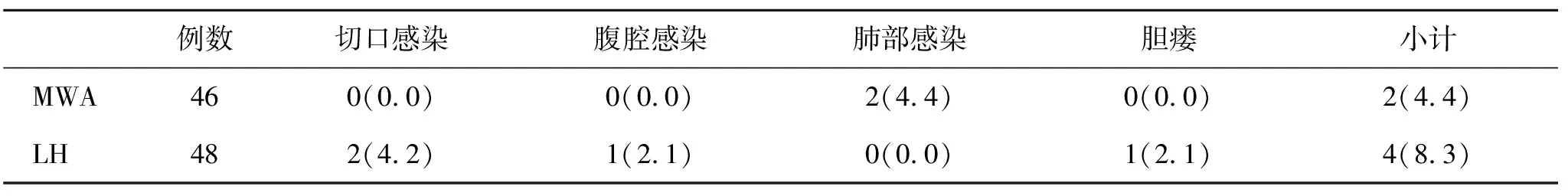
表4 两组术后并发症发生率(%)比较
2.5 两组随访情况 随访1年发现,LH组无复发;在MWA治疗的46例患者中,43例(93.5%)病灶缩小幅度超过75%,血供消失。
3 讨论
虽然HH临床治疗可选方法较多,然而当前对于手术适应证和治疗手段选择等方面仍未形成统一的意见。对于HH手术适应证,大部分研究将病灶大小和临床症状作为选择的参考指标[8,9]。对于治疗手段的选择,手术切除依然被认为是治疗HH疗效最确切的方法[10]。传统开腹切除术造成的创伤大,存在较高术后并发症发生风险[11]。在现代医学技术不断发展的背景下,微创手术方案也越来越多地被应用于临床。
随着腹腔镜技术广泛应用于临床治疗肝脏外科疾病,LH也开始被用于治疗肝脏肿瘤[12,13]。自20世纪90年代开始,临床已开始使用MWA技术,其为新型热消融手段,现已成为治疗实体肿瘤的有效的微创疗法。在MWA治疗时,热量主要由偶极子分子旋转形成[14]。水分子中存在不等电荷偶极子,在使用微波能量过程中,水分子将会剧烈运动形成摩擦和热量,并经凝固坏死作用诱导细胞死亡[15,16]。不同于肝癌组织,HH内分布很多极性分子,包括蛋白质、离子和水等。故就理论上而言,MWA能够造成大范围的细胞坏死[17]。MWA术对患者肝功能损伤很小,术后恢复也较快。MWA术具有局部热扩散作用,能够损伤到邻近的肝细胞,但到术后5 d即可恢复,可能因为MWA术操作相对简单,造成的创伤小,全身影响比较小,术后机体恢复快。本研究显示,与LH组相比,MWA组术中出血量明显更少,血流阻断时间、手术时间和术后住院日明显更短,表明MWA术有利于减少术中出血量,缩短手术时间,促进患者恢复。操作上,MWA更为简单,不用切除肝叶,因此手术耗时和术中出血量均更少,而出血量的减少亦能促进术后康复。当采取LH予以治疗时,由于腹腔镜器械存在操作空间以及灵活性方面的限制,无法完全显露肝脏部位,因此手术难度和风险较大。临床使用该术式时,应注意瘤体直径不超过10 cm,并在II~IV段,确保机体全身状况良好,能够降低手术风险,增加手术成功率[18,19]。本研究,术后MWA组血清 TNF-α和IL-6水平相较于LH组明显降低,提示MWA术可减轻机体炎性反应,考虑与MWA手术创伤程度较小,有利于减轻机体的应激反应。本研究两组术后并发症发生率相当,且均较低,随访显示LH组无血管瘤复发,MWA组93.5%患者病灶缩小幅度超过75%,并且血供消失,提示这两种术式的应用均较安全,术后并发症少,且效果良好。在进行MWA治疗时,需注意以下几个方面:(1)对于穿刺部位,需在正常肝组织分布较多部位进针,同时避开重要的血管和胆管,对降低术后并发症发生风险具有重要的作用;(2)如果HH位置在肝脏边缘,同时紧贴膈肌或者胃肠等,也能够在腹腔镜辅助下进行MWA治疗,但需注意实施消融前,需于膈下注入生理盐水1000 mL,也可于组织脏器间放置盐水敷料阻隔,以降低热损伤。一旦产生脏器损伤或者出血,能够于腹腔镜下完成修补,必要时需要中转开腹治疗[20,21];(3)在消融结束后,逐渐拔出穿刺针,利用对肝组织烧灼作用获得止血效果,防止穿刺孔出血;(4)若为巨大的HH,应该分次或者一次实施多点治疗[22]。MWA治疗HH亦有一定的不足,主要为:(1)局麻之后于超声引导下进行肝穿刺和MWA时,有的患者会产生剧烈疼痛或者有发热表现,甚至由于难以耐受而必须停止操作,可能对临床疗效造成影响[23,24];(2)极少数患者存在疗效不明显或者病灶复发,需予以多次消融治疗;(3)采取一次性穿刺针,花费相对较高。总之,对HH采取MWA或LH治疗均安全有效,而MWA手术风险小,机体恢复快。
