社区2型糖尿病合并NAFLD患病流行率调查*
2024-01-07王文川梁阔鹏何蕊玲王继涛吉晓林刘成禹张宣哲张清格郭海军高华方郑少阳祁小龙刘登湘
王文川,梁阔鹏,何蕊玲,王继涛,吉晓林,刘成禹,张宣哲,张清格,郭海军,张 健,高华方,郑少阳,祁小龙,刘登湘
预计到2030年,全球成人糖尿病患病率将从6.4%上升到7.7%[1],其中2型糖尿病(diabetes mellitus type 2,T2DM)患者将多达4.63亿人[2]。最新的流行病学调查显示,我国成人糖尿病患病率为11.2%[1]。非酒精性脂肪性肝病(non-alcoholic fatty liver disease,NAFLD)是指除酒精和其他明确损肝因素以外所致的一种与胰岛素抵抗(insulin resistance,IR)和遗传易感密切相关的代谢应激性肝病[3,4]。NAFLD是目前全世界慢性肝病最常见的病因。一项在世界多个地区的研究表明,T2DM患者NAFLD患病率约为55.5%[5]。中国NAFLD患病率高达29.2%[6]。目前,NAFLD正在取代乙型肝炎成为中国慢性肝病最主要的病因[7]。本研究开展社区T2DM合并NAFLD的横断面研究,旨在了解其流行率及其影响因素。
1 资料与方法
1.1 研究对象 2021年7月~9月,在邢台市东一区、东二区、王快区、北阳东区和善北区等5个社区现场调查946例T2DM患者。高脂血症的诊断据《中国成人血脂异常防治指南(2016 年修订版)》[8]的标准):甘油三酯≥1.7 mmol/L为高甘油三酯血症;总胆固醇≥5.2 mmol/L 或低密度脂蛋白胆固醇≥3.4 mmol/L或高密度脂蛋白胆固醇<1.0 mmol/L为高胆固醇血症。 冠状动脉粥样硬化性心脏病诊断根据《稳定性冠心病诊断和治疗指南》[9]的标准:冠状动脉造影提示冠脉血管中至少有一支血管狭窄≥50%。排除标准:(1)1型糖尿病或其他类型的糖尿病;(2)糖尿病并发症急性发作;(3)大量饮酒人群。依据美国肝脏病研究协会发布的标准[10]:每日摄入乙醇含量男性>42 g,女性>28 g。乙醇含量计算公式为:乙醇(g)=饮酒量(ml)×酒精含量(%)×0.8(酒精比重)。啤酒酒精含量均按4%计算,白酒酒精含量均按45%计算;(4)长期使用可导致肝脏脂肪堆积的药物,如糖皮质激素、合成雌激素、三苯氧胺等;(5)乙型或丙型肝炎病毒感染者。本研究已获得我院医学伦理委员会批准,受试者签署知情同意书。
1.2 调查与检测 采用统一设计的调查表,调查内容包括人口学资料、糖尿病类型和病程、吸烟史、饮酒史。测量身高、体质量、血压和血糖。依据体质指数(BMI)将患者分为正常体质量(BMI<24 kg/m2)组、超重(24 kg/m2≤BMI<28 kg/m2)组和肥胖(BMI≥28 kg/m2)组。采用胶体金免疫层析技术快速检测血清HBV和HCV标记物(广州万孚生物)。
1.3 瞬时弹性成像检查 使用法国EchosensTM生产的FibroScan©瞬时弹性成像设备行肝脏硬度检测(liver stiffness measurement,LSM)和受控衰减参数(controlled attenuation parameter,CAP)检测。取仰卧位,右手上举,选择右腋前线至腋中线 7~9 肋间为测量点,将探头与扫查部位垂直,嘱被检查者平静呼吸。质量控制标准:至少完成10次以上对LSM的有效测量,取中位数(kPa),四分位数与中位数的比值≤30%。 根据CAP值[11],将NAFLD分为轻度(238 dB/m≤CAP≤258 dB/m)、中度(259 dB/m≤CAP≤291 dB/m)和重度(CAP≥292 dB/m)。当LSM≥10 kPa[12]提示患者病情已发展为代偿期进展性慢性肝病(compensated advanced chronic liver disease,cACLD)阶段。
1.4 统计学分析 应用SPSS 25.0软件进行统计学分析。计数资料以%表示,采用卡方检验或Fisher精确概率计算。应用Logistic回归分析影响重度NAFLD发生的因素。以P<0.05为差异有统计学意义。
2 结果
2.1 社区T2DM患者基线特征及合并NAFLD患病情况 在本研究纳入的946例T2DM患者中,女性占64.5%,显著多于男性(35.5%,P<0.05);平均年龄为63.3±8.9岁;合并NAFLD患者664例(70.2%),其中重度334例(50.3%),中度198例(29.8%),轻度132例(19.9%);T2DM合并cACLD者94例(9.9%)。
2.2 不同疾病特征的社区T2DM患者合并NAFLD发生率比较 不同体质量、是否合并高血脂或冠心病和不同糖尿病病程患者合并NAFLD存在显著性差异(P<0.05,表1)。

表1 不同特征的T2DM患者NAFLD发生率(%)比较
2.3 不同特征的社区T2DM患者cACLD发生率比较 对社区T2DM患者临床特征进行分析发现,超重和肥胖、伴有高血脂和冠心病患者更容易合并cACLD,即超重和肥胖、伴有高血脂和冠心病的T2DM患者cACLD发生率更高(P<0.05,表2)。
2.4 社区T2DM患者合并重度NAFLD的多因素分析 经二元Logistic回归分析结果显示,BMI是社区T2DM患者合并重度NAFLD的独立影响因素(P<0.05,表3)。超重的社区T2DM患者合并重度NAFLD的患病风险是正常体质量患者的3.8倍(95%CI:2.7~5.3);肥胖的社区T2DM患者合并重度NAFLD的患病风险是正常体质量患者的8.9倍(95%CI:5.8~13.7,表3)。
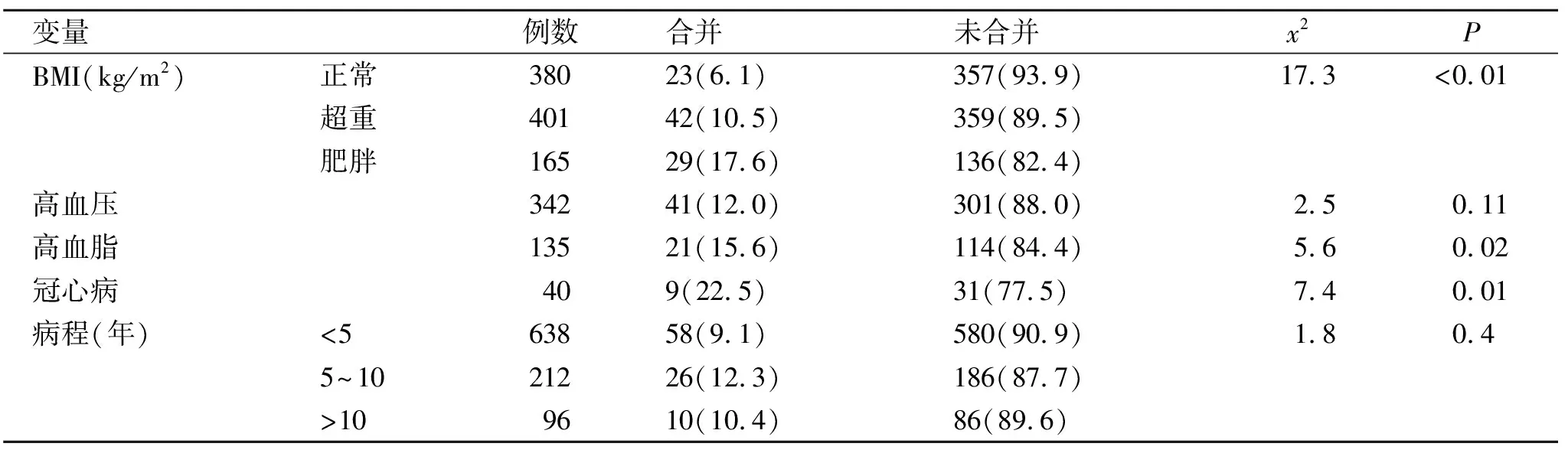
表2 不同特征的T2DM患者cACLD发生率(%)比较
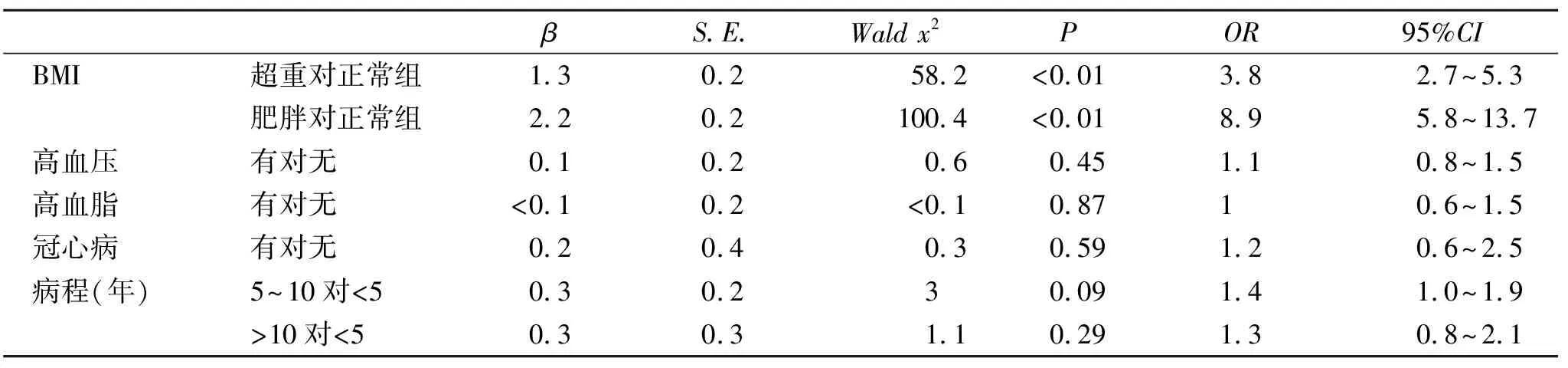
表3 影响社区T2DM合并重度NAFLD多因素分析
3 讨论
肝脏是人体重要的代谢器官。碳水化合物和脂肪紊乱会导致肝脏出现胰岛素抵抗[13]。多项研究表明,NAFLD患者更容易合并糖尿病[14,15]。糖代谢异常与脂代谢异常互为因果[13],T2DM与NAFLD互相促进,容易加速肝纤维化进展,最终造成肝硬化或肝细胞癌等不良结局。
横断面研究表明,T2DM合并轻、中、重度NAFLD患者BMI均显著增加[16]。该结论与本研究相符,即BMI越大,NAFLD程度越严重,合并代偿期进展性慢性肝病的比例也更高。当BMI升高时,肝脏脂代谢异常,甘油三酯和极低密度脂蛋白(VLDL)分泌功能受损,肝脏脂代谢动态平衡失调,最终会导致脂肪肝[13]。肝星状细胞(HSCs)的过度激活是脂代谢障碍,引起肝纤维化的重要过程[17,18]。2019年一项世界多个地区的研究表明,T2DM患者NAFLD患病率约为55.5%[5]。本研究表明T2DM合并NAFLD患病率为70.2%,T2DM合并cACLD患病率为9.9%。在美国,有超过180万糖尿病患者并发NAFLD,这些患者发生心血管疾病、失代偿期肝硬化和肝细胞癌的风险升高[19]。这些结果与本研究结论相符,有高血脂和冠心病的调查对象NAFLD严重程度与血脂正常和无冠心病者有显著性差异,是否合并cACLD亦有显著性差异。冠心病可能促进肝纤维化的过程。非酒精性脂肪性肝病患者呈全身炎症状态,后者可进一步增加动脉粥样硬化的发生。低密度脂蛋白-c、甘油三酯和载脂蛋白B升高或高密度脂蛋白降低导致颈动脉内膜-中层厚度增加,导致更多的血管内皮细胞病变[20,21]。
研究表明,在NAFLD患者中约有25%为非酒精性脂肪性肝炎(nonalcoholic steatohepatitis,NASH),每年1%~2%NASH相关性肝硬化会发展为肝细胞癌,且NASH可不经过肝硬化阶段直接转变为肝细胞癌[22]。NAFLD合并 T2DM 患者与无 NAFLD患者比,全因死亡率增加2.2倍[23]。同时,NAFLD 合并T2DM患者死亡率为5.9% ,显著高于其他慢性肝病[22]。此外,冠心病可能促进肝纤维化进展[20,24]。当动脉粥样硬化时,甘油三酯代谢合成增加,在肝细胞中脂肪的异常堆积导致肝脏胰岛素信号通路明显紊乱[25,26,],从而引起NAFLD,并促进肝纤维化进展。因此,合并超重或肥胖、高血脂和冠心病的社区T2DM患者应早期筛查NAFLD,明确其肝病病变程度,以便及早采取干预措施,防止肝纤维化、肝硬化和肝癌的发生和发展[23]。
本研究存在一些局限性:1)本研究针对登记在册的社区T2DM人群进行调查和检测,存在一部分未确诊或者未登记的T2DM患者,可能导致一些选择性偏倚。基于社区T2DM患者较基于住院T2DM患者有较好的代表性,尽可能地避免了选择偏倚;2)本研究纳入T2DM患者的平均年龄偏大,女性占比较多,可能会对年龄段和不同性别结果造成一些影响。
综上所述,本组T2DM合并NAFLD患病率较高,合并cACLD患病率也达到9.9%。BMI是社区T2DM合并重度NAFLD的独立影响因素。对于肥胖和超重的T2DM患者,应高度关注NAFLD和cACLD进展情况,及时处理。
