动态对比增强MRI联合体素内不相干运动术前评估直肠癌病理分型
2024-01-05柴亚欣牛永超
柴亚欣,牛永超
(新乡市中心医院 新乡医学院第四临床学院磁共振室,河南 新乡 453500)
直肠癌为全球常见恶性肿瘤,严重威胁患者健康[1]。影响直肠癌治疗方案和预后的因素包括肿瘤位置、组织学类型及TN分期等。90%直肠癌为腺癌;黏液腺癌为腺癌的特殊类型,占直肠癌的5%~10%,恶性程度高,对放射、化学治疗(放化疗)不敏感,复发率和转移率均较高[2];且肠镜诊断直肠黏液腺癌的敏感度较低。MRI是术前评估直肠癌的常用影像学方法,而不同病理类型直肠癌,如黏液腺癌、其他腺癌、印戒细胞癌甚至脓肿等在常规MRI中的表现存在重叠,需以功能MRI进行鉴别。体素内不相干运动(intravoxel incoherent motion, IVIM)可评估微循环灌注弥散和单纯水分子扩散以鉴别良、恶性肿瘤[3];动态对比增强MRI(dynamic contrast enhanced MRI, DCE-MRI)可描述肿瘤血流动力学及新生血管状态;二者均可用于评估直肠癌病理特征[4-5]。本研究观察IVIM联合DCE-MRI术前评估直肠癌病理类型的价值。
1 资料与方法
1.1 研究对象 回顾性分析2020年3月—2023年5月81例于新乡市中心医院经术后病理证实的直肠腺癌患者,男51例、女30例,年龄34~92岁,平均(65.3±12.9)岁;管状腺癌15例、乳头状腺癌28例、印戒细胞癌2例、黏液腺癌36例,据此分为黏液腺癌组(n=36)和非黏液腺癌组(n=45)。纳入标准:①盆腔DCE-MRI及IVIM资料完整;②MR检查前未接受任何放化疗及手术治疗;③于MR检查后7天内接受手术治疗,并获得确切病理结果。排除标准:①运动或金属伪影较大,扫描序列不完整;②病变直径小于2 cm;③合并遗传性结直肠综合征、炎性肠病,以及直肠神经内分泌肿瘤、淋巴瘤等罕见肿瘤。本研究经院伦理委员会审查批准(2020098)。
1.2 仪器与方法 嘱患者检查前日进流质饮食,检查前1 h以开塞露清理肠道。检查前0.5 h肌内注射654-2 10 mg。采用GE Signa Pioneer 3.0T MR扫描仪,16通道相控线圈。嘱患者仰卧,行盆腔扫描;参数:轴位快速自旋回波(fast spin echo, FSE)脂肪抑制(fat saturation, FS)T2WI,TR 4 032 ms,TE 74.7 ms,层厚6.0 mm,FOV 38 cm×38 cm;矢状位 FSE FS T2WI,TR 4 261 ms,TE 78.4 ms,层厚4.0 mm,FOV 28 mm×28 mm;冠状位FSE FS T2WI,TR 3 631 ms,TE 79.4 ms,层厚6.5 mm,FOV 38 cm×38 cm;斜轴位(即与肿瘤长轴垂直)Propeller T2WI,TR 4 729 ms,TE 92.1 ms,层厚3.5 mm,FOV 20 cm×20 cm;斜轴位Propeller T1WI,TR 4 709 ms,TE 91.0 ms,层厚3.5 mm,FOV 20 cm×20 cm;弥散加权成像(diffusion weighted imaging, DWI,b值=1 000 s/mm2)、单激发自旋回波序列IVIM(b值=0、30、50、80、100、200、400、600、800、1 200、2 000、3 000 s/mm2),TR 5 000 ms,TE 70 ms,FOV 26 cm×26 cm,矩阵128×128,NEX 2,层厚3.5 mm,层间距0.5 mm;DCE-MRI,采用肝脏容积加速采集成像(liver acquisition with volume acceleration, LAVA)序列,FA 15°,TR 2.9 ms,TE 1.2 ms,NEX 1,层厚5 mm,层间距1 mm,矩阵180×128,FOV 380 mm×380 mm,先获取蒙片,于第4期开始以3.0 ml/s流率注射钆喷酸葡胺(gadopentetate dimeglumine, Gd-DTPA),并以生理盐水冲管。
1.3 分析图像和测量指标 将MRI导入GE AW4.7工作站,采用GenIQ 软件,基于DCE-MRI获得容积转运常数(volume transfer constant, Ktrans)、血管外细胞外间隙容积分数(extravascular extracellular volume fraction, Ve)及速率常数(rate constant, Kep)伪彩图;采用MITK软件,基于IVIM图像获得真弥散系数(D)、假弥散系数(D*)及灌注分数(f)伪彩图。由具有3年及5年以上工作经验的影像科主治医师各1名,结合T2WI、DWI及DCE-MRI并避开液化、出血、坏死区域或明显黏液化区域,于Kep和D伪彩图显示肿瘤最大层面中手动勾画面积约40 mm2的ROI,并分别复制到Ktrans、Ve和D*、f伪彩图上;测量肿瘤实性成分上述各参数值,均测量2次并取平均值。
1.4 统计学分析 采用SPSS 25.0及MedCalc 15.0统计分析软件。以Bland-Altman分析2名医师测量数据的差异。以±s表示符合正态分布的计量资料,以中位数(上下四分位数)表示不符合者,分别行独立样本t检验或Mann-WhitneyU检验。将组间差异有统计学意义的参数纳入二元logistic回归分析并建立模型,行似然比检验。绘制受试者工作特征(receiver operating characteristic, ROC)曲线,计算曲线下面积(area under the curve, AUC),分析各参数术前评估直肠癌病理类型的价值。P<0.05为差异有统计学意义。
2 结果
2.1 差异性分析 2名医师测量Ve、Kep、Ktrans、f、D及D*的差异均较小,其符合率分别为95.34%、95.53%、95.92%、97.44%、98.64%及90.65%。基于此,针对工作年限较高者所测数据进行后续分析。
2.2 DCE-MRI参数 直肠黏液腺癌黏液化区域T2WI、DWI均呈高信号,增强后轻度强化,而周围实性部分明显强化;见图1。黏液腺癌组Kep及Ktrans均小于非黏液腺癌组(P均<0.05)。见表1。
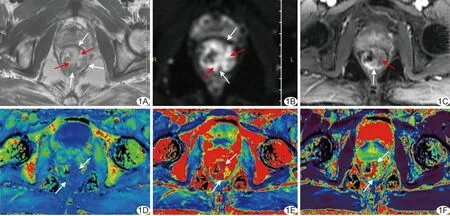
图1 患者男,50岁,直肠黏液腺癌 A.T2WI; B.DWI; C.DCE-MRI; D.Kep伪彩图; E.Ktrans伪彩图; F.Ve伪彩图 (白箭示肿瘤实性成分,红箭示黏液化区域)

表1 直肠黏液腺癌与非黏液腺癌DCE-MRI参数比较
2.3 IVIW参数 黏液腺癌组D*和f均小于非黏液腺癌组(P均<0.05)。见图2和表2。
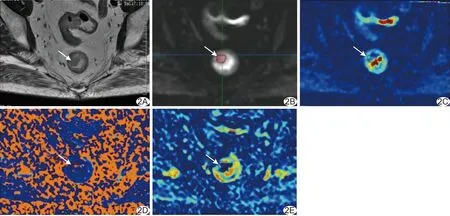
图2 患者女,57岁,直肠中分化腺癌 A.T2WI; B.DWI; C.D伪彩图; D.D*伪彩图; E.f伪彩图 (箭示肿瘤)
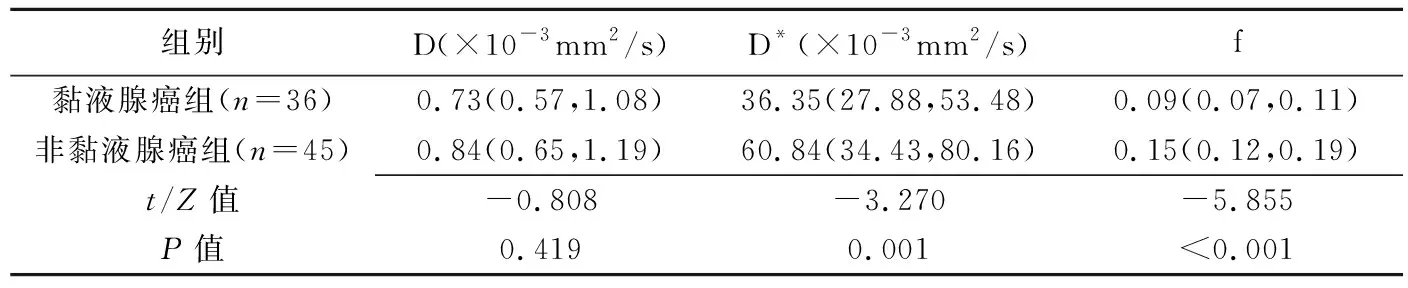
表2 直肠黏液腺癌与非黏液腺癌IVIM参数比较
2.4 logistic回归分析Kep和f均为直肠癌病理分型的影响因素(P均<0.05);似然比检验显示,具此建立的模型具有统计学意义(χ2=44.989,P<0.001)。见表3。
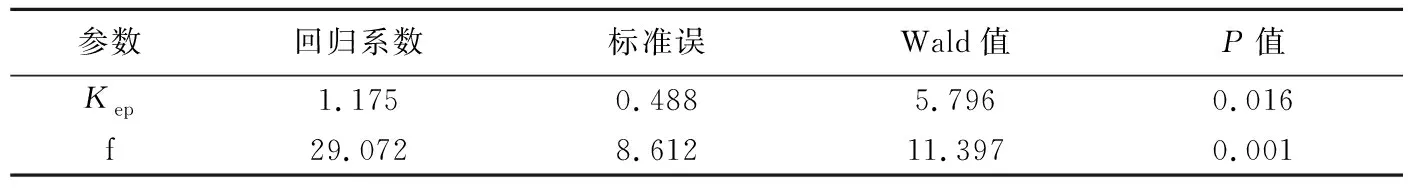
表3 logistic回归分析显示直肠癌病理类型影响因素
2.5 ROC曲线Kep、f及二者联合术前评估直肠癌病理类型的AUC分别为0.774、0.880和0.906;Kep的AUC低于二者联合(P<0.05)。见表4、图3。
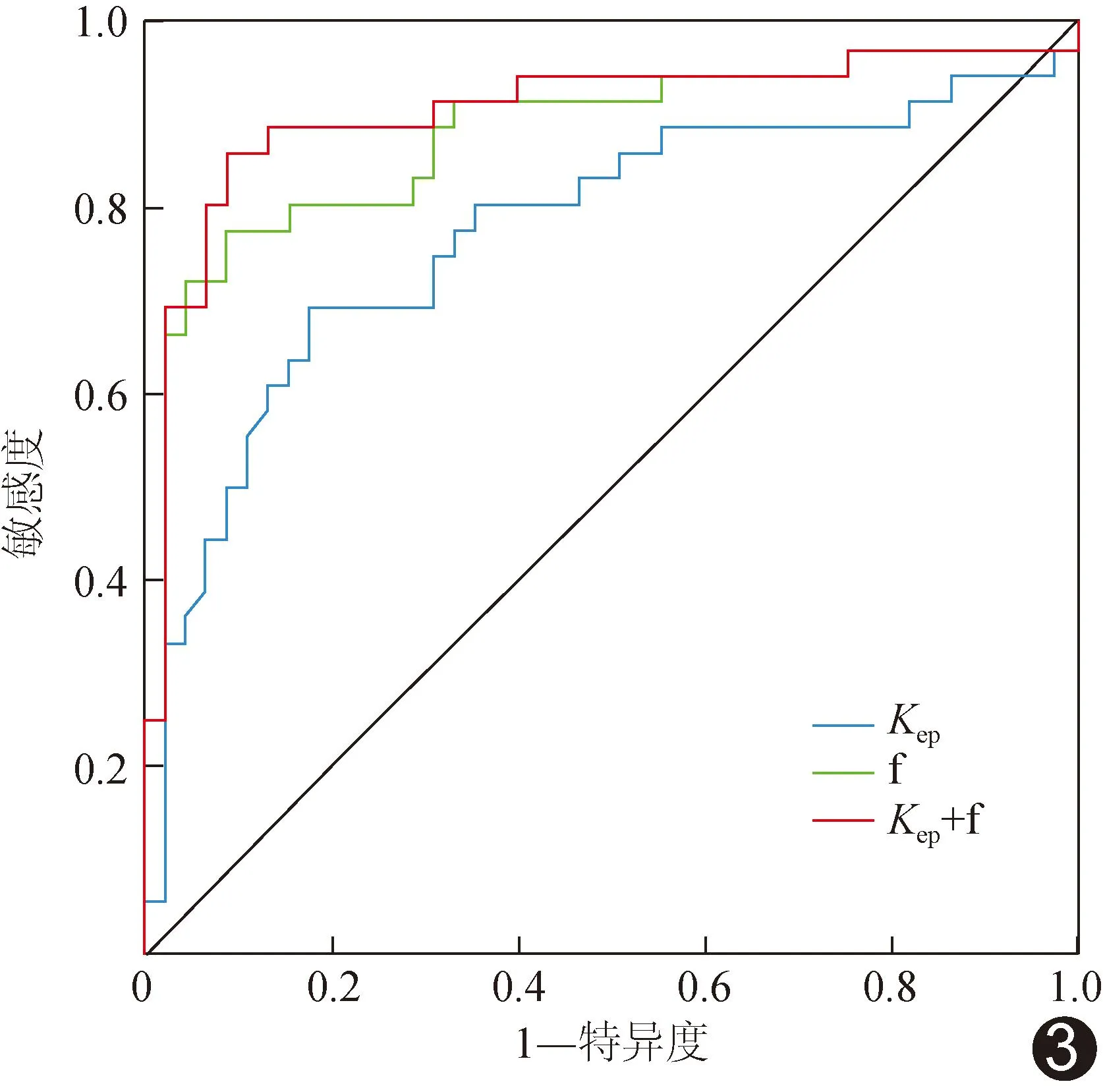
图3 Kep、f及二者联合术前评估直肠癌病理类型的ROC曲线
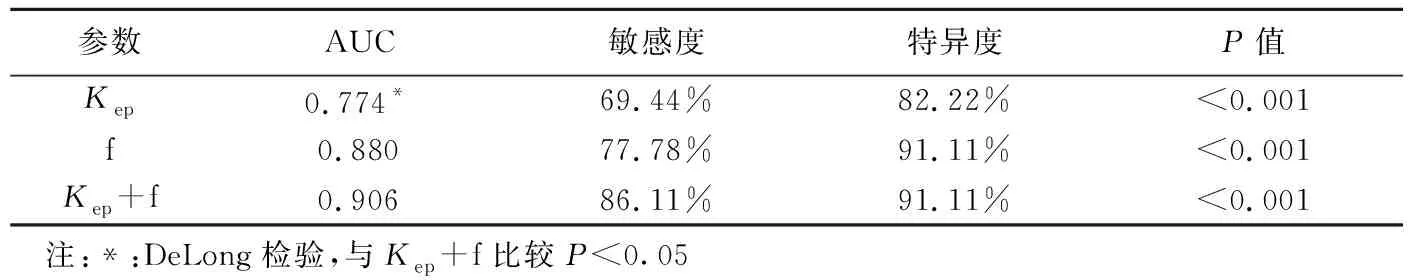
表4 Kep、f及二者联合术前评估直肠癌病理类型的效能
3 讨论
直肠癌组织病理学类型是影响患者预后的因素之一。直肠黏液腺癌黏液分泌亢进,产生的黏蛋白及黏液组织可引起细胞外间隙增大,导致肿瘤内微血管及肿瘤细胞减少等一系列变化。DCE-MRI及IVIM有助于从微观结构和分子功能学方面评估肿瘤。本研究观察DCE-MRI联合IVIM术前评估直肠癌病理类型,即为黏液腺癌或非黏液腺癌的效能。
DCE-MRI主要通过对比剂在组织中的摄取、扩散及排出反映微循环灌注。恶性肿瘤导致原本正常组织血管外细胞外间隙(extravascular extracellular space, EES)大小及形态的平衡受到破坏,且生成不成熟肿瘤血管,造成区域血流量改变。既往研究[6]发现,DCE-MRI对术前评估直肠癌T分期和定性淋巴结具有一定价值。刘晓东等[7]报道,随直肠癌分化程度降低,其Ktrans和Ve均增高,而Kep与分化程度无明显相关,可能与肿瘤血管空间分布不均、所选测量区域不能代表肿瘤整体水平有关。DAI等[8]认为难以早期发现结直肠黏液腺癌,且其恶性程度、复发率、淋巴结转移率及腹腔种植转移率均较高。根据以上研究结果,直肠黏液腺癌的恶性程度高于非黏液腺癌,且其DCE-MRI参数测值可能更高。但本研究中黏液腺癌组Kep和Ktrans均低于非黏液腺癌组,而Ve组间差异无统计学意义;分析原因,可能黏液腺癌成分较特殊,黏液湖占肿瘤体积50%以上,肿瘤组织及新生血管占比较小,导致Kep和Ktrans均较低,而Ve与EES密切相关,但后者易受个体因素(包括微循环静水压、心输出量、缺血分数等)影响,使Ve亦具有不稳定性。
IVIM是多b值功能MR成像,可同时反映水分子和微循环灌注扩散;其参数D反映单纯水分子扩散情况,D*反映微循环灌注扩散状态并受血流速度、毛细血管等因素影响,f则代表微循环灌注扩散占区域总体扩散的比例并与毛细血管血容量有关[6]。SUN等[9]指出,随直肠癌恶性程度增加,其不成熟肿瘤血管数量增加,从而使血管通透性增加,导致f增高。另有研究[10]表明,肝细胞癌的f与微血管密度相关。IVIM联合DWI可辅助鉴别直肠中分化腺癌是否已突破固有肌层[11]。直肠黏液腺癌是直肠癌的特殊病理类型。陈照宏等[12]报道,直肠黏液腺癌表观弥散系数高于非黏液腺癌。本研究结果显示,黏液腺癌组D*及f均低于非黏液腺癌组,可能黏液腺癌中有大量黏液湖成分,而非黏液腺癌主要由增生的未分化完全的肿瘤细胞和未分化成熟的肿瘤血管组成。本研究组间D差异无统计学意义,与LI等[13]研究结果不一致,可能与黏液湖分布、样本量及b值等因素有关。
MRI可有效评估直肠黏液腺癌黏液湖数量及新辅助放化疗效果[14]。既往采用DCE-MRI研究[15]结果显示,直肠黏液腺癌呈轻中度花边样强化,并可见肿瘤黏液化表现;但黏液腺癌与脓肿的DCE-MRI表现存在重叠,通过DWI分析组织弥散有助于鉴别。本研究以Kep、f及二者联合术前评估直肠癌病理类型的AUC分别为0.774、0.880和0.906,敏感度为69.44%、77.78%和86.11%,特异度为82.22%、91.11%和91.11%,提示DCE-MRI联合IVIM可提高术前评估直肠癌病理类型的效能。
综上所述,DCE-MRI联合IVIM可用于评估直肠癌病理类型为黏液腺癌或非黏液腺癌。本研究的主要不足:①为单中心回顾性分析,且样本量、有限;②仅针对肿瘤最大层面测量ROI参数,不能代表肿瘤整体;③选取IVIM b值尚形成统一标准;有待后续加以完善。
