不同采样方法在子宫内膜癌甲基化检测辅助诊断中的效能比较*
2024-01-02李莉,谢涵,胡婷,周虎,李希,陈刚
李 莉,谢 涵,胡 婷,周 虎,李 希,陈 刚
(华中科技大学同济医学院附属同济医院妇产科,武汉 430030)
子宫内膜癌是最常见的女性生殖系统肿瘤之一。据2019年国家癌症中心统计发病率为10.28/10万,死亡率为1.9/10万[1]。近年来,随着人口老龄化、肥胖比例的增加和良性子宫切除术的减少,其发病率在全球范围内呈上升趋势[1]。随着我国经济水平的提升,肥胖、高血压、糖尿病发生率增加,中国子宫内膜癌的粗发病率及标化发病率均呈上升趋势[2]。有研究预测,2020年至2030年,我国子宫内膜癌标化发病率将持续上升,2030年时发病人数将突破13万人,同时标化死亡率出现小幅上升[2]。因此,提前优化疾病防治策略、提高筛查水平至关重要。
子宫内膜癌的主要症状是异常子宫出血或绝经后阴道出血,在约90%的患者中可能出现。但是,绝经后阴道出血患者中,仅5%~10%可能是子宫内膜癌或子宫内膜不典型增生[1];在异常子宫出血的患者中,最终诊断子宫内膜癌的比例更低,仅0.3%[1]。目前,诊断性刮宫或宫腔镜下活检是诊断子宫内膜癌的常用方法,但作为侵入性操作,可能导致子宫穿孔、感染和出血等并发症,临床依从性低。由于缺乏无创性的检测方法,患有异常子宫出血或绝经后阴道出血的妇女不得不通过刮宫和宫腔镜下活检来排除子宫内膜癌及癌前病变。大多数子宫内膜癌为I型雌激素依赖型,可能从子宫内膜增生发展到不典型增生并持续数年,最后才进展到子宫内膜癌。在疾病进展的漫长过程中,患者需反复多次接受侵入性检查,给患者造成身体上、心理上的巨大压力。
大量研究表明,DNA甲基化在癌症的发生发展中起到重要作用,在基因表达的调控中起着重要作用,发生在基因启动子区域的甲基化通常导致转录沉默,而基因体内的甲基化导致转录激活[3]。过去几十年,DNA甲基化与早期癌症检测和诊断的相关研究不断增加[4]。大量研究表明,无创的DNA甲基化检测在子宫内膜癌早期诊断中可起到重要作用,但目前在临床中的应用仍非常有限[5-8]。本课题组前期研究筛选出3个有显著敏感性和特异性的甲基化位点,分别采用宫腔刷(Tao)和宫颈刷(Pap)采样方式进行检测。本研究旨在比较两种采样方法在子宫内膜癌辅助诊断中的检测效能,为临床进一步的应用提供参考。
1 资料与方法
1.1 资料与方法 2023年7月13日至2023年10月26日在华中科技大学同济医学院附属同济医院门诊招募了517例怀疑子宫内膜病变,拟行诊断性刮宫或宫腔镜下子宫内膜活检的患者。纳入标准:(1)年龄35岁及以上;(2)绝经后阴道出血,高度怀疑子宫内膜癌;(3)经阴道B超(TVS)、磁共振(MRI)或宫腔镜检查,提示内膜病变(增厚、异常回声等),高度怀疑子宫内膜癌。排除标准:(1)合并其他妇科癌前病变或恶性肿瘤疾病(如CIN、宫颈癌或卵巢癌等);(2)术后病检提示宫颈腺癌转移至子宫内膜;(3)合并宫颈管狭窄,子宫内膜采样器无法顺利进入宫腔;(4)研究人员认为其他原因不适合临床试验者;(5)妊娠或哺乳期妇女。按纳入与排除标准,最终纳入499例患者。
宫腔和宫颈脱落细胞采集在子宫内膜活检前进行,均由有同济医院具有资质的医生完成。同时收集相关临床信息,包括年龄、既往史、体质量指数(body mass index,BMI)、子宫内膜活检前1个月内子宫内膜厚度(经阴道超声评估)等。以子宫内膜活检病理结果为诊断金标准。本研究通过医院伦理委员会审批(批号:TJ-IRB20220801),检测前患者均签署知情同意书。
1.2 采样方法 活检前均采用宫颈刷和宫腔刷采样进行DNA甲基化检测,先行宫颈刷采样,再行宫腔刷采样。宫颈刷采样方法:用棉签擦去宫颈分泌物,将无菌毛刷伸入宫颈口2cm收集子宫颈管细胞,将无菌毛刷沿同一方向旋转360度5次,取出宫颈刷,放入细胞保存液中。宫腔刷采样方法:患者截石位,消毒外阴阴道,轻轻将宫腔刷插入到宫底水平,按同一方向旋转4~5圈,取出宫腔刷,浸入细胞保存液中。
1.3 DNA甲基化检测及判断 将细胞保存液中的细胞离心分离,用细胞DNA提取试剂盒进行DNA提取,用DNA重亚硫酸盐转化试剂盒将提取的DNA进行转化,立即行PCR检测。按照“人CDO1/AJAP1/GALR1基因甲基化检测试剂盒(荧光PCR法)”(武汉凯德维斯)产品说明书进行操作。
1.4 统计学分析 采用SPSS 25.0软件,计数资料用率(%)表示,组间比较采用χ2检验或Fisher精确检验。计量资料两组间比较采用t检验。宫腔刷和宫颈刷两组间检测效能率的比较采用McNemar卡方检验。利用受试者工作特征(receiveroperator characteristic,ROC)曲线下面积(area under curve,AUC)评估各指标诊断子宫内膜癌的效果,并计算灵敏度、特异度、阳性预测值、阴性预测值、OR值及其各自的95%CI。P<0.05为差异有统计学意义。
2 结 果
2.1 患者一般情况 共纳入499例患者,其中正常对照组222例,病例组277例(子宫内膜不典型增生37例,子宫内膜癌240例)。240例子宫内膜癌患者,Ⅰa期123例,Ⅰb期82例,Ⅱ~Ⅲ期35例;组织学分级G1 125例,G2 91例,G3 24例;病理类型子宫内膜样腺癌228例,其他类型12例。病例组和对照组的年龄、绝经情况、BMI比较,差异均有统计学意义(P<0.05),两组的平均子宫内膜厚度、高血压病史、糖尿病病史比较,差异均无统计学意义。见表1。

表1 病例组和对照组的基线信息比较
2.2 两种不同采样方式的逻辑回归分析 宫腔刷采样组的三靶点组合模式下灵敏度最高[96.03%(93.03%~97.77%)]。宫颈刷采样组,不论是单靶点还是三靶点模式下灵敏度均在59.21%~75.45%之间,低于宫腔刷采样组的单靶点和三靶点模式。三靶点模式下,宫腔刷采样组的特异性为91.89%(87.55%~94.81%),高于宫颈刷采样组[76.58%(70.58%~81.67%)]。ROC曲线提示,宫腔刷采样组的三靶点模式下AUC最高[96.81%(95.09%~98.53%)]。宫颈刷采样组不论是单靶点还是三靶点模式下AUC均在65.27%~81.33%之间,低于宫腔刷采样组的单靶点和三靶点模式。见表2和图1。
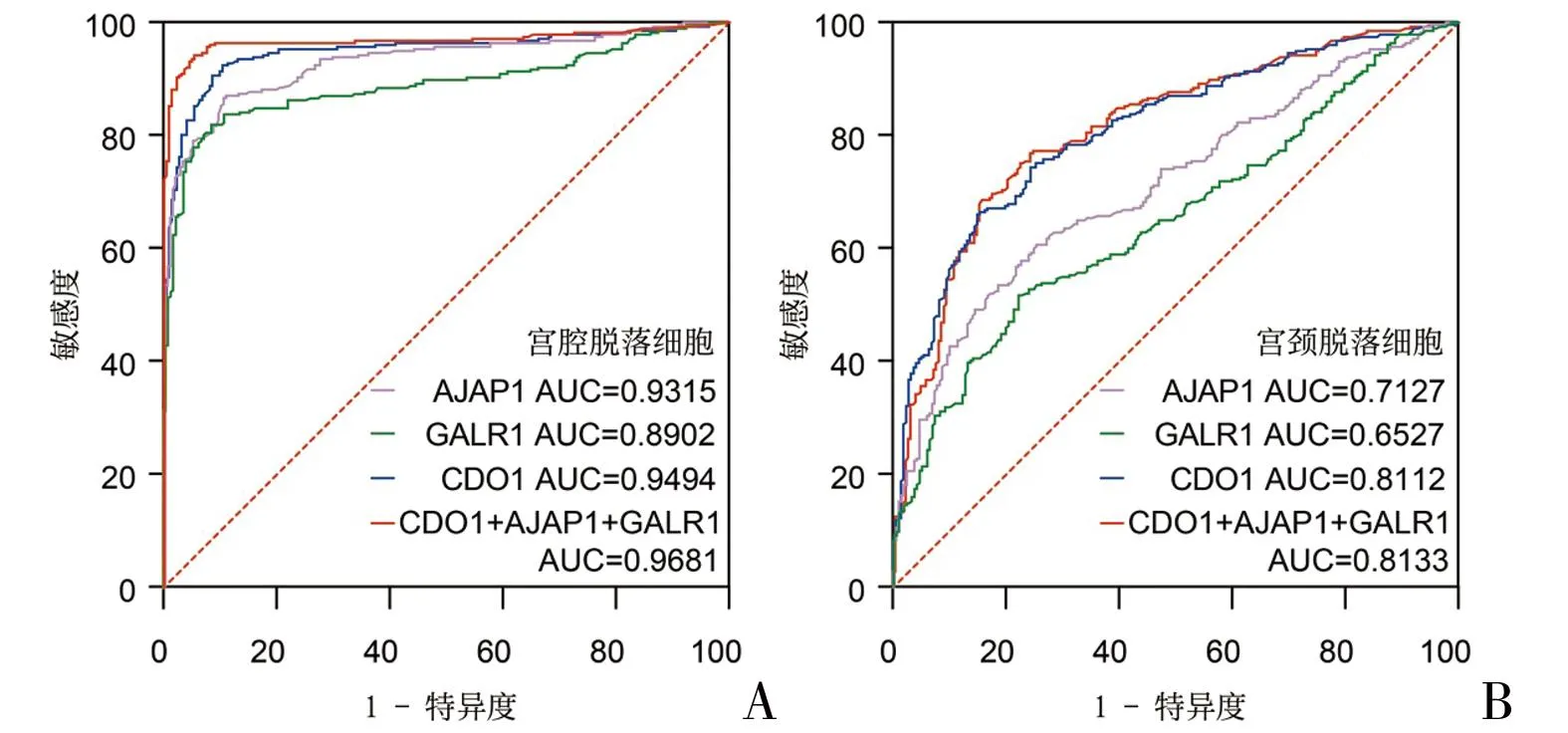
图1 各检测靶点及不同采样方法对子宫内膜病变辅助诊断的受试者工作特征曲线图A:宫腔刷采样组;B:宫颈刷采样组

表2 两种采样方式下不同检测靶点诊断效能的ROC曲线分析对比
2.3 不同采样方式检测性能对比分析 采用McNemar方法进行分组配对,病例组及对照组CDO1、GALR1、AJAP1单靶点及三个靶点联合检测中两种采样方式进行比较,除对照组AJAP1外,宫腔刷与宫颈刷采样的检测性差异均有统计学意义(P<0.001),宫腔刷采样组的检测效能均显著优于宫颈刷采样组,见表3~6。
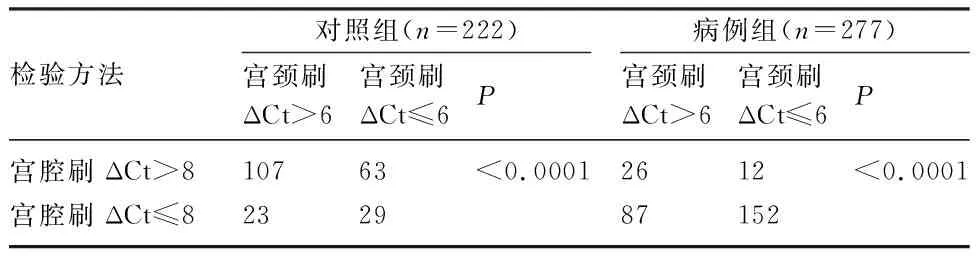
表4 GALR1靶点检测中两种采样方式检测性能对比分析

表5 AJAP1靶点检测中两种采样方式检测性能对比分析

表6 CDO1/AJAP1/GALR1三个靶点联合检测中两种采样方式检测性能对比分析
3 讨 论
阴道出血是子宫内膜癌的常见症状,但绝经前异常子宫出血女性中仅0.33%最终确诊为子宫内膜癌,绝经后阴道出血患者中仅5%~10%最终诊断为子宫内膜癌[9-10]。目前临床常用的检测方法,如诊断性刮宫和宫腔镜下子宫内膜活检术,均为有创操作,给患者带来较大的身体、心理和经济负担。随着全球老龄化和肥胖女性增加,子宫内膜发病率呈上升趋势,尤其以育龄期妇女发病率升高最显著[11]。这将给临床工作带来新的挑战,亟需开发新的、无创辅助诊断方法。
宫颈刷和宫腔刷都属于无创的采样方式,常规就诊时方便获得,无需麻醉。宫腔刷允许取样器插入宫腔,离肿瘤解剖位置最近,不会损伤子宫肌层,理论上检测效能更高。回顾既往发表文献,Wang等[12]开发了一种名为PapSEEK的检测,使用宫腔刷(Tao刷)和宫颈刷(Pap刷)分别进行取样进行突变和非整倍体的检测,发现用Tao刷进行子宫内膜取样比用Pap刷进行宫颈内取样能明显提高子宫内膜癌的检出率。2022年Wang等采用宫腔刷采集子宫内膜细胞进行CDO1和ZNF454基因的DNA甲基化检测,灵敏度和特异性分别达到90.91%和86.84%,显示出良好的检测性能[13]。文献报道,与有创子宫内膜活检相比,宫腔刷进入子宫容易且相对无痛,患者接受度更高[12,14-15]。本研究结果显示,宫腔刷的灵敏度、特异性、一致性方面均优于宫颈刷。一般来说,在辅助诊断中需要良好的灵敏度以避免假阴性,在有症状的患者和无症状高危妇女中,都需要良好的特异性以避免过多有创检查,因此宫腔刷更适宜进行临床推广。
综上所述,本文通过研究DNA甲基化在子宫内膜癌辅助诊断中的作用,以及不同采样方式的效能对比,为临床疑似子宫内膜癌患者提供一种客观、无创、准确度高的检测方式。目前,该采样方法联合DNA甲基化检测的策略也正在大规模的队列研究中进行验证,在未来可望显著减少子宫内膜活检的有创性操作,有效提高患者的依从性,缓解医疗资源紧缺等问题。
