1949 年以来中国农村医疗“守门人”的变迁
2023-12-31黄小燕董晓艳
黄小燕,董晓艳
(皖南医学院 马克思主义学院,安徽 芜湖 241002)
中国农村医疗“守门人”的逐步建立是从20世纪50 年代初至今,目前,对这一问题的研究集中于20 世纪50 年代联合诊所诞生到70 年代赤脚医生的普及。[1-6]虽然也有一些20 世纪80、90 年代农村医疗状况,尤其是赤脚医生解体后经济改革语境下乡村医生行医实践和生存困境的专论[7-8],但仍未能全面揭示自20 世纪50 年代至今未曾停止过的医疗“守门人”的实践与变迁。在这一进程中,一个有待于进一步阐释的问题是如何客观地评价,这要么被高度赞扬、要么被严厉批判的赤脚医生模式。这一问题的澄清不仅能使引入赤脚医生模式的国家对其进行修正以适应本国国情,又能为当今中国的全科医生制度提供一定借鉴[9-14]。对此,一项研究报道了中国乡村医生和卫生员的数量从2000年的1 319 357 名下降到2014 年的1 058 182 名的事实,并将其原因归结为新医改实施过程中对农村医疗发展的忽视导致的人员流失。[15]事实上,新医改对农村医疗极为重要,并且从2010 年至今每年都在培养定向医学生。通过对20 世纪50 年代至今“守门人”历史变迁的讨论,可以为建立一个更完善的基层医疗“守门人”制度提供一定的宏观借鉴和参照。
一、传统与审思:赤脚医生模式的生成
20 世纪50 年代,国家为了在农村地区培养专业人才、践行农村合作医疗制度,赤脚医生这一群体应运而生,他们原本是一些掌握基础医学知识和实践技能的农民。正是基于对其角色定位的不同认知,学界对赤脚医生地位和贡献看法不一。
1.利或弊——不同观点的交锋。一些学者乐于讨论赤脚医生的非凡成就,尤其是对公共卫生的贡献,如控制突发病、传染病和地方病[16],降低婴儿死亡率[17]及延长预期寿命[18]等方面。更进一步,有学者得出赤脚医生是农村合作医疗的重要基础的结论[19],赤脚医生取得的成就远远超出了经济极端困难、医疗水平极度落后的新中国之初所能达到的水平。在这一点上,农村三级医疗卫生服务体系、合作医疗制度和赤脚医生模式被认为是解决当时农村医疗卫生问题的“三大法宝”。世界卫生组织和世界银行高度赞扬了这一“以最少的投入获得最大健康利益”的“中国模式”。[20]鉴于此,一些国家引入赤脚医生模式,但却并不成功。而另外一些学者则对这一模式进行激烈的批判,观点主要集中于:他们缺乏正规的训练并且训练标准太低;消毒不严格易引发医疗事故;管理制度不完善易引发不满。Tony Jewe 也在评价赤脚医生模式时认为,学界夸大了赤脚医生的贡献,并将当时改善人口健康取得的进步更准确地归因于多因素的综合作用,例如,粮食配给、初级教育的发展和更具体的公共卫生政策等。
2.利与弊——实事求是的评价。评价这一模式,既不应抱着不切实际的想象将其神化,也不能在缺少深入调研时片面否定。赤脚医生的出现和发展具有特定的政治、经济、社会和文化背景。如果不考虑特定背景对其评价将会孤立片面。根据搜集来自于18 名乡村医生(以前的赤脚医生)的口述资料以及文献整理,以下方面或许可以更实事求是地评价赤脚医生的地位和贡献。一方面,赤脚医生最大的意义在于通过政府的大力支持能够使农民获得基本的医疗服务,并为农村人口提供公共卫生保健,这是在1949 年以前从未实现过的。但是赤脚医生获得的有限培训和对医疗用品的限制注定他们不可能做的太多。另一方面,虽然赤脚医生早在1955 年农村合作化运动中就已出现,但直到1966—1976 年才迅速达到高潮,这与这一时期各级地方政府积极响应中央的决议、积极落实改善农村医药卫生落后现象的措施有着必然的联系。另外,集体经济体制为合作医疗和赤脚医生制度的产生奠定了经济基础,人民公社的成立更是为合作医疗和赤脚医生制度的产生奠定了组织基础。然而必须清楚地看到,赤脚医生的巨大发展背后潜藏着深层次的矛盾和冲突。20 世纪80 年代初改革伊始,市场化时期的赤脚医生队伍出现了雪崩之势,表明这一模式并不通用也无法持续。因此,尽管赤脚医生模式被视为中国卫生史上的典范,但这也导致一个可持续的农村公共卫生长效机制的进一步搁置。
二、转型与困境:乡村医生体系的构建
1.“乡村医生”的逐步兴起。20 世纪80 年代始,国家采取一系列改革措施导致赤脚医生数量急剧下降。一是变化的经济优势。由于中国从计划经济转向市场经济,医疗体系也历经从国家或集体经营和融资体制向更多私人融资转变。相应地,赤脚医生过去从生产队获得工分和现金补贴,因而通常有更好的社会和经济地位。由于集体生产被家庭联产承包责任制取代,他们不再有工分或补贴。与此同时,农民实际收入的年增长率达到15%,这使得赤脚医生在经济上的优势荡然无存,导致越来越多的人放弃医疗工作,或是务农、或做生意、或到城市寻找报酬更高的工作,这对赤脚医生群体是一个沉重的打击。二是严格的选拔标准。由于赤脚医生的培训、使用和评价缺少统一标准,卫生部下令农村所有卫生从业人员必须经过考试,合格者被授予乡村医生证书;未通过或未参加考试的一律被称为卫生员。1985 年,125 万赤脚医生中只有约一半通过考试。到1986 年,129 万赤脚医生中有64 万被授予乡村医生证书,另外,65 万未通过考试。[21]人民公社解体后,赤脚医生数量从1975 年的超过150 万降至1982 年的140 万再到1983 年的120万。[22]如图1 所示,20 世纪80 年代初乡村医生和卫生员的数量骤降。

图1 1978 年至今乡村医生和卫生员数量变化
2.“乡村医生”的生存困境。获得乡村医生资格、继续在农村从医者也面临诸多挑战。多数乡镇医院和农村诊所都被私人承包,利润成为主要目标之一。许多乡村医生不得不依靠他们提供的服务向病人收取费用。因此,他们的工作也逐渐从公共卫生和预防转变为治疗,从廉价的基本药物转变为更昂贵的药物,经常在治疗过程中进行静脉滴注,有时甚至对村民开过度处方。[23]尽管一些经验丰富的医生比过去挣得多,但这并不是所有乡村医生的普遍状况。相比之下,多数乡村医生都面临生存困境。
第一,收入结构的变化导致收入的减少。20世纪80 年代的改革促使赤脚医生数量大幅缩减以及之前的收入补偿机制彻底崩溃。继续从医者则开始自负盈亏,收入主要来源于药品加价。据统计,当时乡村医生的平均年业务收入为8 617 元,其中药品利润为6 416 元,占医疗总收入的74.5%。[24]然而,新医改实施中基本药物制度和基本公共卫生服务均等化改变了乡村医生的收入渠道。[25]2012 年的一项调查显示,乡村医生的月收入为1 130.9 元,比国家基本药物制度实施前减少了770.7 元。[26]这与新医改前后乡村医生收入结构的变化密切相关。乡村医生的收入由原来的业务收入转变为政府补贴。但遗憾的是,72.5%的乡村医生认为补贴不能满足需求,而44.8%的乡村医生由于补贴水平低、补贴标准不明确以及补贴资金不能及时到位等问题对补贴方式不够满意。[27]
第二,医疗供应的短缺导致患者的转诊。一些廉价的、久经临床验证的药物和化学制剂并没有列入基本药物清单,此外,基本药物目录不够全面、药品供应不及时以及缺货(特别是廉价药品)也使他们感到困惑,这给医生和病人带来极大的不便。对此,大多数乡村医生要么使用类似的药物代替,要么转到上级医疗机构,但这些医疗机构受利润驱使并不愿将患者再转回。2017 年1~9 月,周田镇医院将158 名患者转至上级医疗机构,但没有1 例患者被转回。[28]这种薪酬分配机制导致乡村医生的不稳定,从而导致人才流失现象严重,即便国家在大量培养农村医学定向生,这种状况也未能改变,如图1 所示。“看门人”功能的持续弱化使得农民无论什么疾病都被迫到城市医院就诊,从而导致农民看病成本飞涨。
三、变革与挑战:全科医生制度的优化
1.医疗市场化——基层医疗矛盾的凸显。医疗市场化导致基层组织的公共服务功能被削弱,覆盖面和公平性被忽视。虽然自20 世纪80 年代以来,中央政府多次将合作医疗重建作为一项重要政策,然而,这一努力收效甚微。[29]对于广大农村来说,无论医疗保健还是公共卫生,在一定时期内都没能得到足够的重视。问题的严重性可从农村卫生总费用的比重、构成和变动趋势等方面反映出来,如表1 所示,其突出问题表现为:一是农村卫生支出比重偏低;二是不合理的卫生支出比例。受利润驱动,城市医院费用飞涨,“供给者诱导需求”成为普遍现象,而一些有效但利润甚微的治疗方法被抛弃。由于医疗费用的大幅增加,本应该住院却未住院的农民数量显著增加。1998 年和2003 年,因经济困难而不能住院的农村患者比例分别为65.25%和70%,甚至不能去医院就诊的比例分别为33.3%和45.8%,[30]因病致贫成为突出的社会问题。2003年,农村因病致贫的比例为33.5%,在所有致贫原因中位居首位(劳动力短缺占27.1%,疾病伤害占33.5%,自然条件占17.1%,人为因素占8.5%,其他占13.8%)。[31]
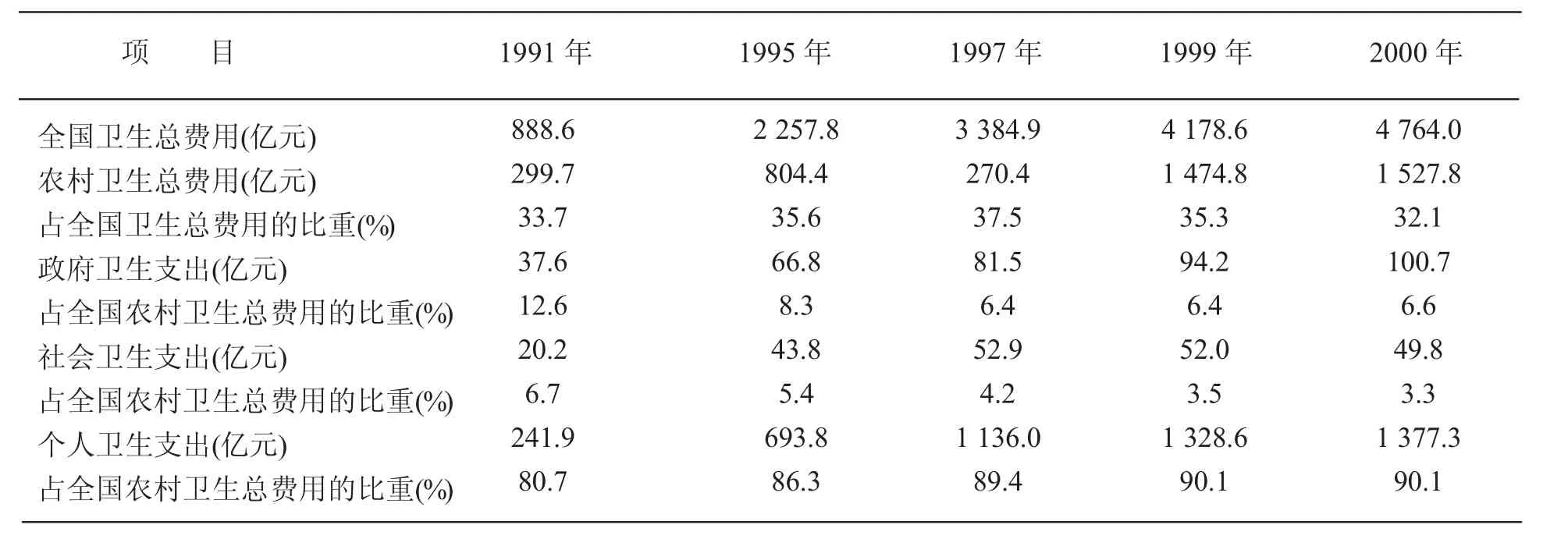
表1 1991—2000 年全国农村卫生总费用比重、构成及其变动趋势
2.矛盾最优解——“全科医生”的大力培养。解决乡村医生流失以及老龄化问题的根本路径在于政府加大对农村卫生服务体系的投入,不断完善医疗保险制度、扩大医保覆盖面。正是在这种背景下,自2010 年以来,高等医学院校开始为乡镇卫生院和乡村诊所培养定向医学生,但仍面临严峻挑战。一是全科医生数量短缺。截至2020 年底,我国已有408 820 名全科医生,每万名居民拥有2.90名全科医生,[32]总体实现了“2020 年每万名居民拥有2~3 名全科医生”这一阶段性的基层卫生人才队伍建设目标,但我国每万人全科医生数与发达国家相比仍存在较大差距。[33]二是全科医生岗位缺少吸引力。目前,全科医生的收入远低于其他非私营单位职工。2017 年的一项研究显示,乡村医生的平均收入为13 383.4 元/人,而非私营单位职工的平均收入为68 581 元/人。[34]全科医学生不愿意注册为全科医生,一些已注册的则由于工资低、社会地位低和职业前景不佳等原因而选择转行。三是全科医生缺乏首诊权。全科医生首诊权是确保分级诊疗体系形成的基础性权利,没有首诊权整个分级诊疗体系就无法形成。[35]但目前,全科医生首诊制尚未建立,病人可以越过全科医生直接到上级医院就诊,导致这些医疗机构人满为患,而全科医生的服务量却严重不足。四是缺少合理有效的双向转诊机制。全科医生的重要职责之一就是根据病情需要将患者转到上级医院,以使他们接受及时有效的治疗。上级医院在患者病情允许时则需要把病人转到基层医疗机构继续治疗,以提高卫生资源的利用率、节省医疗费用。但在绝大多数情况下,由于缺少合理有效的双向转诊机制,使得全科医生所在的基层医疗机构与上级医院之间在职责划分上不够明确,影响了正常医疗活动的开展,这不但造成有限卫生资源的浪费,而且还很可能贻误疾病诊治的最佳时期。五是对全科医生的长期误解。社会各界普遍认为,全科医生是什么科都了解一点却不精通的“万金油”医生,对他们的业务水平高度不信任。据统计,中国大约80%~90%患者的健康问题可以在基层医疗卫生机构解决,但绝大多数患者就诊的机构为二级以上医院。仅有36.6%的门诊病人和5.1%的住院病人利用了基层医疗机构。[36]多数患者宁可花费更高的成本到大医院排长队,也不愿到基层去就医。
从赤脚医生模式到全科医生制度的历史变迁,与不断变化着的政策环境是密不可分的。一项研究也提出了类似的观点,即中国医疗保健领域发生的变革是当时经济改革对卫生保健筹资和供给产生直接和间接影响的结果。[37]换句话说,一项制度安排只有在适宜的制度环境框架下才能顺利运行,制度环境一旦发生变化,必然要求运行于其中的制度安排及时做出相应的调整。赤脚医生模式是20 世纪60~70 年代中国社会特殊政治经济制度环境的产物,由于制度安排和制度环境基本上是融洽的,所以赤脚医生在这一时期迅猛发展。而到了20 世纪80~90 年代,传统农村合作医疗之所以大面积解体并且恢复重建极其困难,根本原因在于其赖以依存的制度环境发生了根本变化。[38]而目前“守门人”制度的恢复和重建则需要更加理性地考虑新时期的制度环境,例如,市场经济、城镇化、土地流转制度、社会公平、群众路线等。一言以蔽之,无论是21 世纪以来开始实施的全科医生制度和新型农村合作医疗制度的可持续发展,抑或赤脚医生模式被其他国家借鉴,都需要在制度设计上不断做出新的调整,以求制度安排和制度环境始终处于兼容状态。由此两个方向推导出,筑牢新时期基层医疗“守门人”制度的关键环节是如何使政府和市场的关系始终处于动态平衡之中。
