术前NLR、Tg水平对甲状腺乳头状癌颈部淋巴结转移的评估价值
2023-12-23孙亚楠樊鹏鹏
孙亚楠,李 娜,樊鹏鹏
漯河市中医院检验科(河南 漯河 462000)
甲状腺乳头状癌(papillary thyroid cancer,PTC)为甲状腺癌的一种,其恶性程度较低,且预后良好,但仍存在肿瘤转移风险[1]。有研究指出[2-3]PTC早期易发生颈部淋巴结转移,增加患者术后局部复发率;同时颈部淋巴结转移区域对PTC术中淋巴结清扫范围具有一定的指导意义,故术前准确评估PTC患者颈部淋巴结至关重要。目前,超声为PTC术前颈部淋巴筛查的首要方法,但其评估的敏感性及特异性均不高。既往研究指出[4]中性粒细胞计数/淋巴细胞计数(NLR)参与肺癌及腺癌疾病的发生与发展,且与肿瘤转移及复发关系密切。而甲状腺球蛋白(thyroglobulin,Tg)为特异蛋白,主要由甲状腺滤泡上皮细胞分泌而成。术前血清Tg水平可随甲状腺癌病灶转移风险的增大而升高[5]。目前临床关于术前血清NLR、Tg水平与PTC的临床病理及颈部淋巴结转移的关系报道较少。本研究探讨术前NLR、Tg水平在PTC颈部淋巴结转移评估中的应用价值,以期为PTC的治疗提供参考,现报告如下。
1 资料与方法
1.1一般资料回顾性分析2020年6月-2022年6月漯河市中医院收治的PTC患者76例的临床资料。纳入标准:①均初次进行甲状腺根治术或甲状腺癌扩大根治术治疗者;②均由同一组外科医生进行手术操作;③术后病理均证实为PTC者;④近期有急慢性感染以及合并血液系统疾病或自身免疫性疾病者;⑤临床及病理资料完整者。排除标准:①其他恶性肿瘤者;②重要脏器疾病障碍者;③甲状腺癌其他病理类型者;④PTC合并甲亢、PTC伴甲状腺腺瘤出血、近期行甲状腺穿刺等者;⑤妊娠及哺乳期妇女;⑥合并甲状腺炎者;⑦远处转移者;⑧术前口服碘制剂或甲状腺激素制剂治疗者。其中男28例,女48例,年龄24~78岁,平均(44.3±10.2)岁。
1.2研究方法
1.2.1 一般资料 收集患者临床资料,包括性别、年龄、肿瘤直径、TNM分期、多灶性、淋巴结转移、腺外侵犯等。其中颈部淋巴结:根据《分化型甲状腺癌颈侧区淋巴结清扫专家共识》[6]分为中央区与颈侧区。
1.2.2 血清NLR、Tg水平检测 所有患者术前均抽取患者早晨空腹外周静脉血3mL,高速离心分层(3000r/min,离心10min,离心半径10cm),分离血清,送至检验科。采用Mindray BC-6900血液分析仪检测患者的中性粒细胞计数(NR)及淋巴细胞计数(LYMP),NLR=中性粒细胞计数/淋巴细胞计数。采用罗氏Cobase601电化学发光仪检测患者术前Tg水平,检测的正常值为1.40~78.00ng/mL。
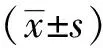
2 结果
2.1术前NLR、Tg水平与PTC临床病理的关系术前NLR、Tg水平在PTC患者性别、年龄及病灶数上,差异无统计学意义(P>0.05);但在肿瘤直径、临床分期、转移类型及腺外侵犯上差异具有统计学意义(P<0.05),见表1。Spearman相关性分析显示,术前NLR、Tg水平与PTC患者性别、年龄及病灶数等均无相关性(P>0.05),而与转移类型呈显著正相关(P<0.05),见表2。

表1 术前NLR、Tg水平与PTC临床病理的关系
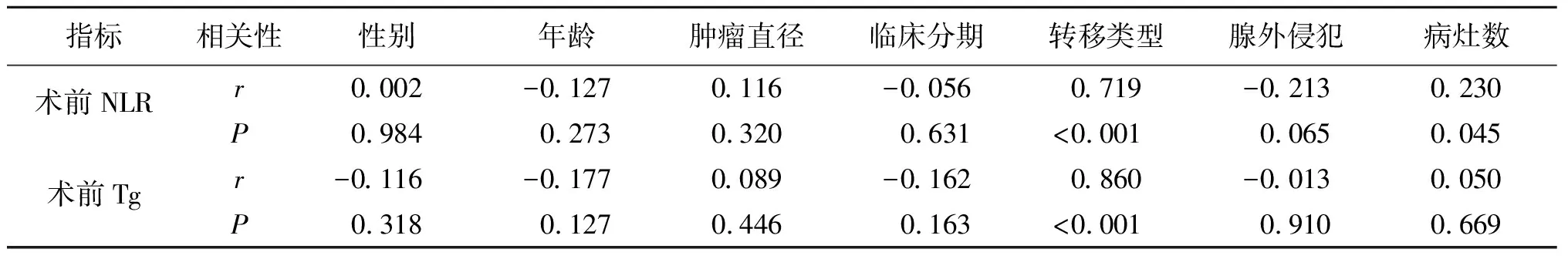
表2 术前NLR、Tg水平与PTC临床病理的相关性
2.2术前NLR、Tg水平与临床病理的多元线性回归分别以术前NLR、Tg水平为因变量,以性别、年龄、肿瘤直径、临床分期、转移类型、腺外侵犯及病灶数为自变量进行多元线性回归分析,结果显示,转移类型可对术前NLR、Tg水平产生正向影响因素;即淋巴结转移程度越高,PTC患者术前NLR、Tg水平越高(P<0.05),见表3。

表3 术前NLR、Tg水平与临床病理的多元线性回归
2.3术前NLR、Tg水平对PTC颈部淋巴结转移的评估价值ROC曲线分析显示,术前NLR、Tg水平诊断PTC颈部淋巴结转移的AUC为0.937、0.942,具有一定准确性;以ROC曲线靠左上方约登指数的最大切点作为最佳临界值(术前NLR水平为3.56,Tg水平为71.26ng/mL,该点预测敏感度、特异度:术前NLR为85.0%、87.5%,Tg水平为85.0%、94.6%,均具有一定预测价值,见表4。
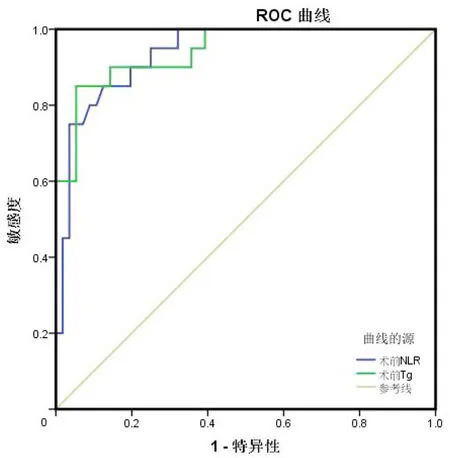
图1 术前NLR、Tg水平对PTC颈部淋巴结转移的诊断价值

表4 术前NLR、Tg水平对PTC颈部淋巴结转移的ROC曲线分析
3 讨论
近年来,PTC的发病率呈逐年上升趋势。有研究显示[7]PTC早期颈部淋巴结转移的发生率较高,即使是淋巴结阴性的PTC其中央区隐匿淋巴结转移风险仍较高,可达37%~64%。颈部超声为PTC颈部淋巴结转移有效诊断方式之一,其可对预防性淋巴结清扫提供一定参考,但敏感度及特异度不高[8-9]。故探究PTC颈部淋巴结有效评估指标较为重要。
NLR为中性粒细胞/淋巴细胞的比率,可间接体现炎症激活因子及炎症调节因子在机体中的状态。且中性粒细胞可刺激大量明胶酶分泌,进一步作用于肿瘤细胞的外基质蛋白,加快其催化及降解,从而降低细胞黏附能力,促进肿瘤细胞转移[10]。同时中性粒细胞的大量分泌,可造成存在于中性粒细胞中的氧自由基对淋巴细胞毒性产生抑制作用,降低肿瘤细胞外基质黏附功能,造成肿瘤细胞复发及转移。已有研究指出[11]直肠癌及卵巢癌中NLR水平均显著升高,且与肿瘤的转移及不良预后关系密切。本研究中,术前血清NLR水平与PTC患者的肿瘤直径、临床分期、颈部淋巴结转移及腺外侵犯均有关,且其水平随肿瘤直径的增大、临床分期的升高、颈部淋巴结转移及腺外侵犯程度的加重而升高。提示肿瘤相关中性粒细胞存在异常增殖现象。线性回归分析显示,术前血清NLR水平可对颈部淋巴结转移产生正向影响。原因为:随PTC的进展,患者体内相关中性粒细胞异常增殖,造成NLR显著升高;同时中性粒细胞可刺激大量的明胶酶及氧自由基,造成细胞外基质降解,降低细胞黏附能力,进一步造成PTC颈部淋巴结转移[12]。另ROC曲线显示,术前NLR水平诊断PTC颈部淋巴结转移的AUC为0.937,敏感度、特异度为85.0%、87.5%,具有一定准确性。该结果与赵跃等[13]研究的结果相似。提示术前NLR水平可作为PTC患者颈部淋巴结转移的有效评估指标。
Tg为大分子糖蛋白,其主要由甲状腺滤泡上皮细胞分泌而成,且大部分可经甲状腺细胞合成并释放进入甲状腺滤泡的残腔中[14]。有研究报道[15]Tg可有效激活细胞外信号调节激酶2(ERK2)及蛋白激酶(MAPK)等肿瘤新生信号通路的活化,致使大量肿瘤新生血管生成,进一步造成PTC细胞通过新生血管转移。且已有研究指出[16]术前血清Tg水平升高时,PTC转移风险提高。本研究中,术前血清Tg水平与PTC患者的颈部淋巴结转移有关,其中侧颈部淋巴结转移患者血清Tg显著高于中央区及未转移者,且相关性分析显示,血清Tg与淋巴结转移程度呈显著正相关,提示Tg水平与淋巴结转移程度有关,其原因可能与PTC肿瘤的侵袭性及癌组织破坏程度有关。另本研究中术前血清Tg水平随临床分期的提高而升高,其原因可能与PTC患者肿瘤本身分化程度及生长活跃度有关,一定程度上可评估肿瘤患者肿瘤活性。另线性回归分析显示,术前血清Tg水平可对颈部淋巴结转移产生正向影响;ROC曲线显示,术前Tg水平诊断PTC颈部淋巴结转移的AUC为0.942,敏感度、特异度为85.0%、94.6%,具有一定准确性。结果提示术前Tg水平对PTC患者颈部淋巴结转移的评估价值高。
综上所述,术前血清NLR、Tg水平异常升高均与PTC患者颈部淋巴结转移的发生密切相关,且二者对颈部淋巴结转移的价值高,可作为PTC患者颈部淋巴结转移的有效评估指标,对临床制订针对性干预方案具有一定的指导意义。本研究不足之处为研究样本较少,未对比NLR、Tg与术前颈部超声预测颈部淋巴结转移的敏感性及特异性的差异,因此研究的意义有限,今后仍有待进一步行大规模研究验证。
