ERAS理念指导对神经监测下甲状腺手术术后恶心呕吐的意义
2023-12-22张春璐
孙 琳,张春璐,夏 昕,陈 鹏*
(1.吉林大学中日联谊医院 麻醉科,吉林 长春130033;2.吉林省人民医院 麻醉科,吉林 长春130021)
术后恶心呕吐(postoperative nausea and vomiting,PONV)是麻醉术后常见的并发症,其发生率约为20%~80%,可导致患者出现疼痛加剧、脱水、电解质紊乱、睡眠障碍等不良反应,甚至出现切口裂开等症状,严重影响患者预后及康复满意度[1]。神经监测下甲状腺手术(intraoperative neuromonitoring,IONM)目前已成为甲状腺恶性肿瘤、二次及以上复杂甲状腺手术的标准术式。IONM 技术为保证术中神经监测信号的获取,麻醉诱导需要尽可能减少肌松剂使用,术中维持不能使用肌松剂[2],因此常需要使用较大剂量镇静药物和较大剂量阿片类药物进行术中维持以保证深度麻醉状态。但甲状腺手术女性患者较多、颈部切口、术后苏醒室相对集中密闭环境等原因导致术后PONV的发生率较高[3]。本文拟在加速康复外科(ERAS)理念指导下,探讨综合精准麻醉对神经监测下甲状腺手术术后恶心、呕吐的价值。
1 资料与方法
1.1 研究对象
选择2022年10月至2023年3月在吉林大学中日联谊医院行择期神经监测下甲状腺癌切除手术的患者80例,采用随机数字法分为两组:对照组(C 组)和实验组(E组)。病人纳入标准:(1)年龄 18~65岁,ASAⅠ~Ⅱ级;(2)病人无镇痛、镇静药物滥用史。排除标准:(1)严重的心脑血管病患者和严重的肝肾功能异常患者;(2)术前心电图示窦性心动过缓、Ⅱ度及以上房室传导阻滞、频发室性早搏者;(3)24 h内有恶心呕吐及使用抗恶心呕吐药物者;(4)有精神抑郁类疾病史;(5)对临床试验药物有过敏史,有过敏体质的患者;(6)糖尿病患者。本实验经医院伦理委会批准,术前告知实验内容及风险应对措施,与患者本人或授权家属签署知情同意书。
1.2 方法
术前C组常规护士及外科医生口头宣教。E组麻醉医生与外科医生、护士共同对患者进行术前访视、术前宣教,了解ERAS理念的优点,并介绍手术过程及麻醉过程,以减轻患者焦虑和紧张的情绪。介绍视觉疼痛模拟评分(VAS)使用标准。C组术前常规禁食、水8 h,E组术前6 h禁食,术前2 h给予200~400 ml含糖清饮料。入室后开放静脉,接入心电监护仪,监测平均动脉压和心率。监测脑电双频谱指数(BIS)。两组病人采用丙泊酚(2 mg/kg)、舒芬太尼(0.4 μg/kg)、顺式阿曲库铵(0.05 mg/kg)进行诱导。插管后控制呼吸,参数设置:氧气浓度为50%、潮气量6~8 ml/kg、呼吸频率 10~12 次/min,吸呼比1∶1.5~1∶2,保持呼气末二氧化碳分压在35~45 mmHg。C组麻醉维持:常规吸入7%~8%地氟烷,持续输注瑞芬太尼(0.1~0.2 mg/kg/min),按需给予丙泊酚维持。E组诱导后泵注右美托咪定(DEX)0.4 μg/kg/h,根据 BIS调整地氟醚浓度,维持 BIS 值在 40~60。根据 MAP、HR 的变化调整瑞芬太尼的泵注速度,维持MAP、HR 波动在±10%范围内。C组手术结束停用七氟烷,停止泵注瑞芬太尼。E组手术结束前 30 min停止给予右美托咪定,结束时停用地氟醚,停止泵注瑞芬太尼,切口使用罗哌卡因局部浸润麻醉。两组患者均待意识恢复、自主呼吸潮气量达标、呼吸频率达标后拔除气管导管。
1.3 监测指标
主要指标为患者术后 0~2 h(T6)、2~8 h(T7)、8~ 24 h(T8)恶心呕吐情况,并对PONV进行分级,0 级:无恶心呕吐; 1 级:轻微恶心伴腹部不适,无呕吐; 2 级:恶心呕吐明显,但无胃内容物吐出; 3 级:严重呕吐,有胃内容物呕出,需要药物控制[4]。次要指标包括:麻醉前T0、插管即刻 T1、手术开始 T2、肿瘤切除T3、术毕 T4、拔出气管导管T5 5个时点患者的平均动脉血压(MAP)、心率(HR)、血氧饱和度(SpO2)和BIS。记录术中瑞芬太尼消耗总剂量。记录VAS和其他不良事件(包括寒战、心动过缓、高血压、低血压等)。
1.4 统计学分析
数据应用统计软件SPSS 26进行分析。分类数据以例数(百分比)表示,并使用χ2检验或Fisher精确检验进行分析。连续数据表示为平均值±标准差或中位数(四分位数间),并使用t检验或Mann-WhitneyU检验进行分析。P<0.05为差异具有统计学意义。
2 结果
2.1 一般资料分析
2组患者一般资料组间比较差异无统计学意义(P>0.05),见表1。
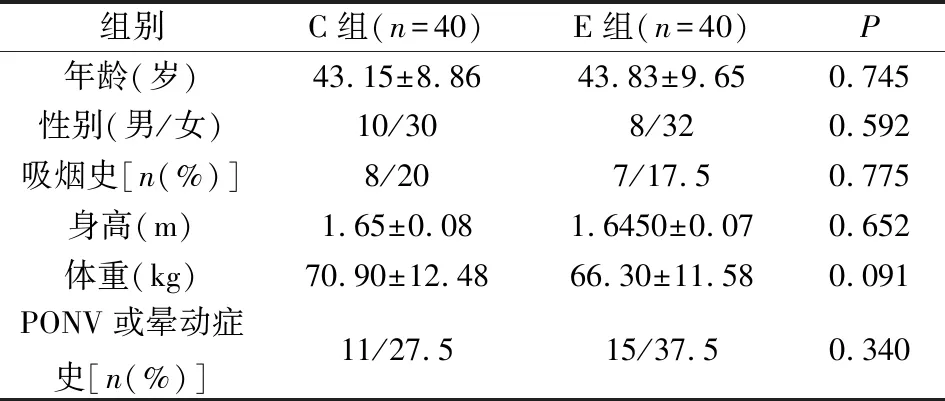
表1 一般资料分析
2.2 术中指标分析
两组患者在T0~T5时间点MAP、HR、BIS、SpO2值比较,差异无统计学意义(P>0.05)。两组患者手术时间、麻醉时间、拔管时间差异无统计学意义(P>0.05)。E组瑞芬太尼消耗量少于C组,两者之间的差异有统计学意义(P<0.05)。E组地氟醚消耗量明显少于C组,差异有统计学意义(P<0.05)。见表2。
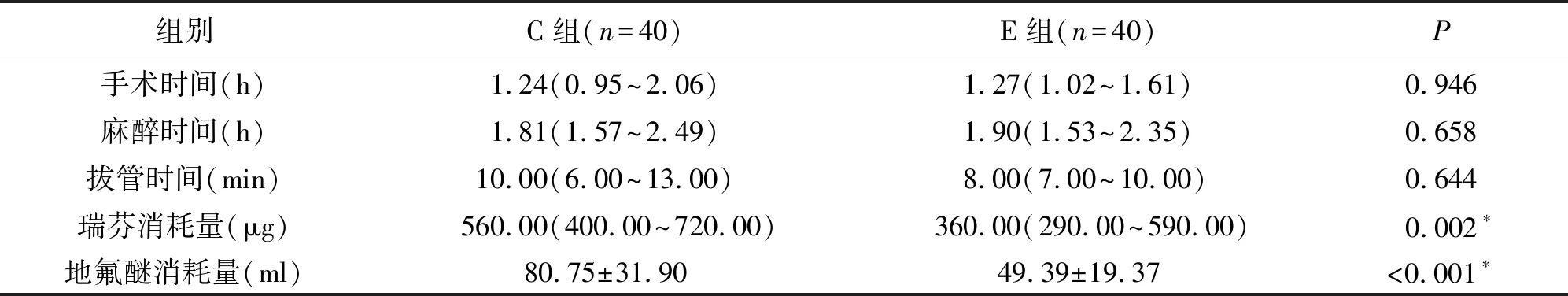
表2 术中相关指标分析
2.3 术后 VAS 疼痛评分的比较
两组患者T6、T7时刻VAS评分差异明显(P<0.05),E组患者术后2 h,术后2~8 h疼痛评分均低于对照组,见表3。

表3 T6、T7时刻VAS评分比较
2.4 术后恶心呕吐的比较
术后2 h,E组恶心呕吐程度明显低于C组(P<0.05),其余各时间点C组和E组的恶心呕吐程度差异比较无统计学意义(P>0.05),见表4。

表4 T6、T7、T8术后恶心呕吐程度比较[例(%)]
3 讨论
ERAS方案是在围手术期实施的一系列有循证医学证据的临床措施,目的是在术后减少患者的生理和心理应激,从而促进其快速恢复。ERAS策略广泛应用于胃肠外科手术、脊柱手术等,但针对甲状腺外科手术的应用十分有限[5]。随着术中神经监测技术应用,甲状腺手术技术发生了巨大的变化,但甲状腺手术后恶心呕吐的发生率仍居高不下,麻醉相关因素值得探讨。本研究应用ERAS理念,通过完善术前宣教,缩短禁水时间,改进麻醉维持方案特别是应用右美托咪定、镇静深度监测、多模式镇痛等综合方式,期望降低甲状腺手术后恶心呕吐的发生。
本研究结果发现,E组可显著降低术后早期的恶心呕吐,E组术后前2 h的恶心呕吐程度明显低于C组,且减少了术中镇静、镇痛药物的使用,减轻患者术后8 h内疼痛。
E组较C组预防术后早期PONV效果更为明显的原因考虑如下:第一,完善术前宣教,联合外科医生、麻醉医生及护士进行术前访视,使患者了解ERAS理念的优点,了解手术过程及麻醉过程,缓解患者焦虑、紧张的情绪。以往研究显示,焦虑敏感会增加PONV的风险。在非吸烟女性患者中,焦虑患者术后恶心呕吐发生的OR增加了近5倍,表明了焦虑增加了发生PONV的风险[6]。第二,术前补充含糖清饮料,有助于保持身体在理想的合成代谢状态,减少胰岛素抵抗,能降低焦虑,减少恶心和呕吐[7]。目前尚不清楚口服碳水化合物改善PONV的确切机制。未来的研究重点应集中在碳水化合物对血清素反应和胃排空变化的影响,能更好地了解恶心的调节[8]。第三,改善麻醉方式。E组患者术中维持使用了右美托咪定,右美托咪定是一种高选择性的α2肾上腺素受体激动剂,除具有良好的镇静、抗围术期交感兴奋作用之外,还可减少术后恶心呕吐的发生。术后恶心呕吐管理共识指南(第四版)[9]指出围手术期应用右美托咪定能降低PONV的风险(证据A1)。使用右美托咪定还可以明显减少阿片类药物和吸入麻醉剂的用量。E组患者采用BIS指导下精准麻醉,术中吸入麻醉剂使用保证镇静需要,镇痛不足部分由瑞芬太尼补充,这样可精准减少吸入麻醉药的用量,而吸入麻醉与镇静采用丙泊酚为主的静脉麻醉相比,其术后恶心呕吐的发生相对较高,对术后止吐药的需求也较高[10]。疼痛是发生PONV的独立危险因素,在本实验中,由于瑞芬太尼作用时间短,术后8 h内组间VAS评分差异存在统计学意义,考虑是由区域神经阻滞和右美托咪定协同镇痛作用两种机制共同导致的。阿片类药物也是PONV的独立危险因素。目前认为阿片类药物引起恶心、呕吐的关键机制是刺激催吐化学受体触发区、增加前庭敏感性和延迟胃排空[11]。本实验E组较对照组的瑞芬太尼的消耗量有明显差异,表明右美托咪定可通过其协同镇痛作用明显降低术中阿片类药物的使用量。本研究结果还显示,两组患者都没有出现明显不良反应,E组患者术中血流动力学平稳,且并未增加拔管时间,说明在此研究中采用的ERAS理念指导下的麻醉方式是安全可靠的。
综上,应用ERAS理念,围术期通过完善术前宣教,缩短禁水时间,改良麻醉维持方案尤其是多模式镇痛和右美托咪定的应用,能明显降低术后早期恶心呕吐的发生,且无不良影响。
