含ETV6基因重排的单房囊性涎腺分泌性癌1例
2023-12-20王聪聪冯倩倩钟定荣
王聪聪,赵 玲,陈 皇,冯倩倩,钟定荣*
(1.中国医学科学院北京协和医学院研究生院,北京 100006;2.中日友好医院病理科,北京 100029)
涎腺分泌性癌(secretory carcinoma of salivary gland,SCSG),是一种少见的低度恶性肿瘤,因其类似乳腺分泌性癌而得名。Skalova 等[1]于2010年首次报道。WHO(2017)第4版涎腺肿瘤分类中正式提出并独立命名为分泌性癌[2]。组织学上该肿瘤排列方式多样,可呈实性巢状、微囊状、小管样、乳头囊或滤泡状,但大囊性单房或多房生长模式罕见[3],国内报道极少。本文报道1例单房囊性生长的涎腺分泌性癌,并回顾了相关文献以提高对该病的认识。
患者男,38 岁。左侧面部疼痛2 个月。左侧颊部可触及一浅表性肿物,B 超提示:腮腺区肿物,大小约1cm×1cm。之后肿物增大。专科检查:左侧颊面部可触及一肿物,质韧,活动度可,大小约1.5cm×2cm,无压痛。CT提示:左侧咬肌前方囊实性结节,小淋巴管囊肿可能。于我院行左侧面部软组织肿物切除术,术中见肿物暗紫色,质软,包膜完整,与腮腺导管及周围软组织黏连。
病理检查:冰冻送检灰红不整形组织1 块,大小约2cm×1cm×0.4cm,切面可见一囊腔,直径约1cm,质软,全部取材。冰冻制片后,镜下可见病变呈囊性,囊内细胞乳头状增生,细胞增生较活跃,轻度异型,术中诊断为导管内乳头状肿瘤。石蜡制片后镜检,病变呈单房囊性,囊壁为纤维组织,厚薄不一,囊壁内衬单层上皮或无上皮,囊腔内可见肿瘤细胞围绕纤维血管轴心形成乳头状或筛状/微囊状结构,类似乳腺导管内乳头状肿瘤,局灶浸润囊壁,未见坏死(图1A 见封底);囊内肿瘤细胞与囊壁内衬细胞形态学相同,大小较一致、形态温和、轻度异型,圆形或多边形,胞质丰富嗜酸性,细胞核圆形或椭圆形,核仁不明显,核分裂象少见(图1B 见封底);囊壁外侧可见正常涎腺组织及胆固醇结晶裂隙,未见肿瘤。免疫组化:囊腔内肿瘤细胞及囊壁内衬上皮乳腺球蛋白(Mammaglobin)(图1C 见封底)、S-100 蛋白(图1D 见封底)、MUC4(图1E 见封底)和SOX-10 均弥漫阳性,Calponin、p63 和CK5/6 均阴性,Ki-67 阳性指数约20%,DOG-1 个别阳性(图1F 见封底)。特殊染色AB-PAS 和D-PAS 均阴性。为了明确该病的性质和分子改变,将肿瘤组织进行了二代测序分析(illumina next500,艾德生物技术有限公司),结果提示ETV6-NTRK3 基因融合(ETV6:exon5-NTRK3:exon15)(图2A 见封底),继而用荧光原位杂交方法(FISH)验证,明确该肿瘤中存在ETV6-NTRK3基因融合(图2B见封底)。
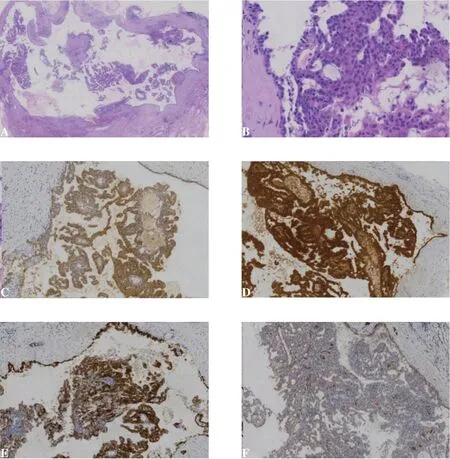
图1 分泌性癌HE染色及免疫组化染色
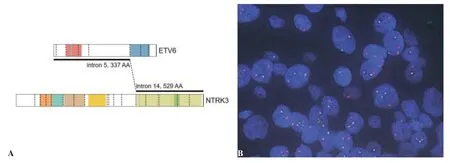
图2 分泌性癌的ETV6-NTRK3测序图及FISH验证
病理诊断:(左侧颊部)低度恶性肿瘤,结合免疫组化、特殊染色及分子检测,符合分泌性癌,切缘净。
讨论
涎腺分泌性癌是一种少见的低度恶性的上皮源性肿瘤,少数病例可以发生复发和淋巴结转移,主要发生在腮腺,儿童及成年人均可发病,但成年人更多见,男女发病率基本相同[4],男性略多于女性[5],基本上所有病例均为无痛性生长。
临床病理特征,分泌性癌肿瘤直径0.7~5.5cm,中位直径为2.1cm;肿瘤多无包膜,边界清或伴浸润性生长。肿瘤排列方式多样,可呈实性巢状、微囊状、小管样、乳头囊或滤泡状,罕见情况下以大囊性结构为主,囊壁内衬扁平至乳头状或钉突状、单层至多层增生的肿瘤细胞,即所谓的大囊性分泌性癌[6];肿瘤细胞的胞质丰富,呈淡染的嗜酸性细颗粒状或空泡状,伴腔内或胞质内黏液,缺乏嗜碱性的胞质内酶原颗粒;细胞核呈圆或椭圆形泡状核,染色质呈细颗粒状,核仁居中或不明显。个别患者可以出现显著的淋巴组织增生或胆固醇结晶沉积[7]。免疫表型上,分泌性癌乳腺球蛋白和S-100 蛋白常为弥漫强阳性,大部分病例DOG-1阴性,乳腺球蛋白被认为是分泌性癌的特征性标志物。有研究表明MUC4 在组织形态不典型和活检标本有限的病例中也有重要意义[8],可作为分泌性癌的另一特征性标志物。
分子遗传学上,其特征性的染色体易位t(12;15)(p13;q25),形成ETV6-NTRK3 融合基因,在FISH 分析中约86%的分泌性癌会出现ETV6 基因重排[9],迄今为止,尚未在分泌性癌以外的唾液腺肿瘤中检测到。随着研究的进展,也发现了分泌性癌除ETV6-NTRK3基因融合之外的其他分子谱,即ETV6 基因断裂后与非NTRK 基因融合的ETV6-X 融合[6],这说明了ETV6 基因融合伙伴的不确定性,所以当分子检测未检测到ETV6-NTRK3 融合基因时,也不能完全排除分泌性癌这一诊断。
在鉴别诊断方面,分泌性癌以往常常被误诊为腺泡细胞癌,在分泌性癌被认识前二者并未区分开来,所以在诊断分泌性癌前首先要鉴别的是腺泡细胞癌,腺泡细胞癌胞质内含有特征性的酶原颗粒,且免疫组化DOG-1 弥漫阳性、不表达S-100 蛋白和乳腺球蛋白[10],除此之外,腺泡细胞癌无ETV6-NTRK3 基因融合。其他的鉴别诊断还有黏液表皮样癌、低级别导管内癌、囊性变的Warthin 瘤或嗜酸细胞腺瘤等,均可通过免疫组化及ETV6 基因检测与分泌性癌相鉴别。
分泌性癌是目前公认的低度恶性的涎腺肿瘤,手术治疗仍是其首选的治疗方式,当出现淋巴结转移时可以辅助化疗。有研究表明,仅依靠组织形态和免疫组化诊断分泌性癌与加做分子检测诊断分泌性癌有95%的一致性[11],因此组织学仍是分泌性癌的诊断基础,大多数病例无需分子检测。但是,在遇到组织形态特殊的病例时,结合乳腺球蛋白、S-100 蛋白和MUC4 弥漫阳性及DOG-1 阴性的典型免疫组化表达及分子检测更能帮助我们得出准确的诊断。在日常工作中要加强对分泌性癌的组织学认识,提高警惕,避免造成误诊。
