急性脑出血患者脑组织中小胶质细胞/巨噬细胞极化状态与血肿周围水肿的关系
2023-12-12申学明韩秀鹏唐艳军闫长祥
申学明,韩秀鹏,何 超,唐艳军,韩 松,闫长祥
(1.安阳市人民医院神经外科,河南 安阳 455000;2.安阳市人民医院放射科,河南 安阳 455000;3.首都医科大学三博脑科医院神经外科,北京 100000)
急性脑出血是一种常见的致残性疾病,具有较高的发病率、致残率和病死率[1]。脑出血后数小时内可形成颅内血肿和血肿周围水肿,血肿形成时通过分离切割及压迫邻近组织造成的机械性损伤称为原发性损伤,目前通过微创手术清除血肿,对挽救大面积脑出血患者取得了一定效果[2],但并未解决脑出血后的继发性脑损伤。脑出血的继发性损伤与神经免疫反应密切相关,炎症反应对清除血肿至关重要,发生炎症反应时释放的大量促炎因子、趋化因子及细胞毒性物质可触发炎症级联反应,引起神经元失能及细胞死亡。同时,炎症反应可促使血管内皮细胞凋亡和脱落,导致血肿周围血脑屏障的完整性被破坏和通透性增加,形成脑水肿。因此,炎症反应是脑出血后继发性损伤的主要原因之一[3]。小胶质细胞是脑组织中的固有吞噬细胞,是脑出血后最先激活免疫反应的炎症细胞;同时,由于血脑屏障完整性的破坏,使血源性巨噬细胞浸润到损伤部位,二者发挥相似的功能,均是通过吞噬作用清除细胞碎片,并释放促炎及抗炎因子,但在细胞形态上难以区分,往往统称为小胶质细胞/巨噬细胞(microglia/macrophage,MG/MP)[4]。激活的MG/MP表现为2种极化表型,分别为促炎的M1型和抗炎的M2型[5]。有研究显示,MG/MP的极化状态可影响血肿的吸收和血肿周围水肿的形成,与脑出血的预后有一定的相关性[6]。因此,探讨MG/MP的极化状态及程度对评估脑出血患者的预后有一定意义。本研究对正常脑组织和血肿周围脑组织中炎症因子水平及M1型、M2型MG/MP极化水平进行比较,探讨急性脑出血患者脑组织中MG/MP的极化状态与血肿周围水肿的关系,以期为急性脑出血患者的病情及预后评估提供参考。
1 资料与方法
1.1 一般资料
选择2020年12月至2022年11月安阳市人民医院神经外科收治的急性基底节区脑出血患者为研究对象。病例纳入标准:(1)经影像学检查确诊;(2)均为原发性基底节区脑出血,且发病6 h以内;(3)血肿量>30 mL,由于血肿占位效应导致意识障碍恶化,符合手术指征,采用额颞成形骨瓣显微镜下脑内血肿清除术;(4)术前未使用糖皮质激素、甘油果糖或甘露醇治疗。病例排除标准:(1)入院时出现深昏迷;(2)继发性脑出血,如由于外伤、溶栓治疗、脑肿瘤、动静脉畸形、脑静脉系统血栓、血液系统疾病、颅内感染和自身免疫性疾病等导致的脑出血;(3)合并严重的心、肝、肾功能不全等疾病;(4)出血破入脑室,合并其他部位脑出血。本研究共纳入急性脑出血患者52例,男32例,女20例;年龄34~72 (59.27±13.38)岁,发病至手术时间6 h以内,血肿量31~77(49.08±19.72)mL。所有患者行额颞成形骨瓣显微镜下脑内血肿清除术,获取手术通道上未受血肿侵犯的皮质区正常脑组织和血肿周围废弃的破碎脑组织(血肿周围脑组织),分别置于不同颜色的EP管并进行编号登记,先于液氮中速冻 1 min,然后贮存于-80 ℃冰箱。本研究通过安阳市人民医院伦理委员会批准。
1.2 Western blot法检测脑组织中白细胞介素(interleukin,IL)-1β、IL-6、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、IL-10和转化生子因子-β(transforming growth factor-β,TGF-β)的蛋白表达
取正常脑组织和血肿周围脑组织,先进行蛋白样品制备及蛋白定量检测(组织细胞总蛋白抽提试剂盒购自北京普利莱基因技术有限公司),蛋白上清经十二烷基硫酸钠-聚丙烯酰胺凝胶电泳后转移至硝酸纤维素膜,50 g·L-1脱脂奶粉封闭2 h,加入一抗(IL-1β、IL-6、TNF-α、IL-10的一抗滴度为11 000,TGF-β一抗滴度为1200),4 ℃孵育过夜,用含Tween 20的Tris-HCl缓冲盐溶液洗膜;加入二抗(滴度为14 000),室温摇床上孵育2 h。根据相对分子质量大小裁取相应的条带,经X线片曝光、显影、定影后形成条带灰度图像,然后应用Image J软件进行条带吸光度分析,以目的蛋白与内参蛋白甘油醛-3-磷酸脱氢酶(glyceraldehyde-3-phosphate dehydrogenase,GAPDH)条带吸光度值的比值表示目的蛋白的相对表达量。
1.3 实时荧光定量聚合酶链反应(quantitative real-time polymerase chain reaction,qRT-PCR)检测脑组织中IL-1β、IL-6、TNF-α、IL-10和TGF-β的mRNA表达
取正常脑组织和血肿周围脑组织,采用TRIzol总RNA提取试剂盒(北京天根生化科技有限公司)提取样本RNA,然后对样品总RNA的纯度和完整性进行检测。qRT-PCR采用两步法进行,首先反转录合成cDNA,以cDNA为模板,GAPDH为内参基因,使用qRT-PCR仪(美国Bio-Rad公司)进行扩增;反应条件为:95 ℃预变性3 min;95 ℃变性15 s,60 ℃退火30 s,共40个循环。IL-1β(扩增片段长度105 bp)上游引物序列为5′-GCACGATGCACCTGTACGAT-3′,下游引物序列为 5′-CCCTGGAGGTGGAGAGCTTT-3′;IL-6(扩增片段长度104 bp)上游引物序列为5′-CCAGTACCCCCAGGAGAAGAT-3′,下游引物序列为5′-CCGTCGAGGATGTACCGAAT-3′;TNF-α(扩增片段长度96 bp) 上游引物序列为5′-TGAGGCCAAGCCCTGGTAT-3′,下游引物序列为5′-TAGTCGGGCCGATTGATCTC-3′;IL-10(扩增片段长度132 bp)上游引物序列为5′-TTATCTTGTCTCTGGGCTTGG-3′,下游引物序列为5′-GTTGGGGAATGAGGTTAGGG-3′;TGF-β(扩增片段长度113 bp)上游引物序列为5′-CAAGGGCAGCTGTCAGAACA-3′,下游引物序列为5′-GGCAAATTACCACTCGGAAGTT-3′;GAPDH(扩增片段长度95 bp)上游引物序列为5′-GATTCCACCCATGGCAAATT-3′,下游引物序列为5′-TCTCGCTCCTGGAAGATGGT-3′。采用2-△△Ct法计算目的基因的相对表达量,△Ct=目标基因Ct-内参基因Ct值(Ct 值代表每个反应管内的荧光信号达到设定阈值时所需循环数)。
1.4 免疫荧光共聚焦技术计数脑组织中M1型、M2型MG/MP细胞
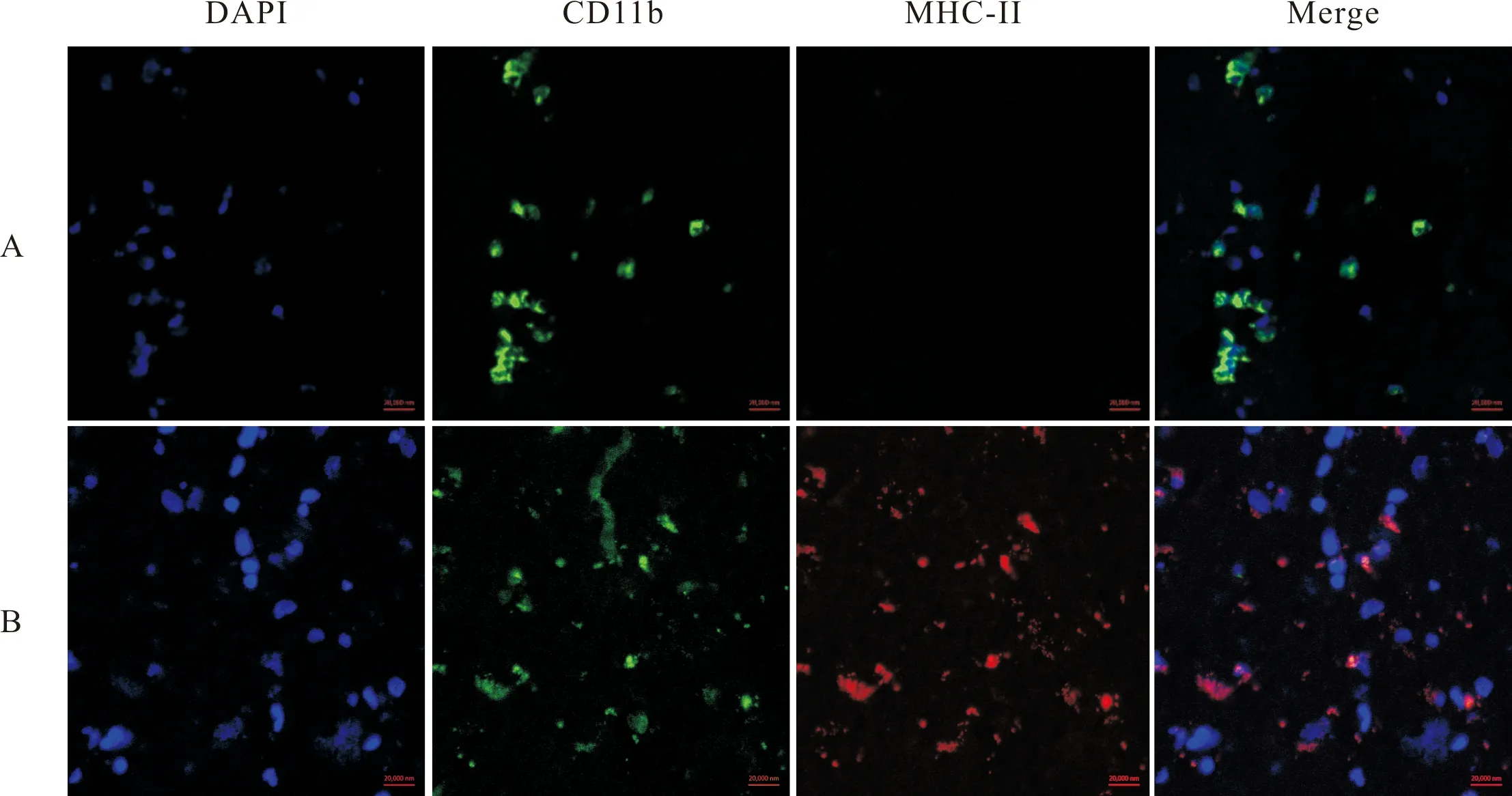
采用4′,6-二脒基-2-苯基吲哚(4′,6-diamidino-2-phenylindole,DAPI)对细胞核进行染色(阳性为蓝色),CD11b蛋白标记MG/MP(阳性为绿色),主要组织相容性复合体-Ⅱ(major histocompatibility complex-Ⅱ,MHC-Ⅱ)标记M1型MG/MP细胞(阳性为红色),CD206蛋白标记M2型MG/MP细胞(阳性为红色)。按照说明书设置免疫荧光共聚焦显微镜(德国Zeiss公司)检测程序,每个组织切片在高倍镜下选取最明显的3个区域,对每个区域的MG/MP(CD11b阳性)、M1型MG/MP(MHC-Ⅱ和CD11b双阳性)、M2型MG/MP(CD206和CD11b双阳性)细胞进行计数[7],并计算M1型MG/MP和M2型MG/MP细胞占MG/MP细胞的百分比,取均值表示M1型、M2型MG/MP细胞水平。
1.5 血肿周围水肿程度评估
收集患者手术前的CT影像资料,应用多田公式[8]计算血肿体积及包含血肿的周围水肿总病灶体积,根据血肿周围绝对水肿体积为总病灶体积减去血肿的体积,进而计算血肿周围相对水肿体积(relative-perihematomal edema,r-PHE)。r-PHE =血肿周围绝对水肿体积/血肿体积,以r-PHE来代表脑出血患者血肿周围水肿程度,数值越大说明水肿程度越严重。颅内血肿的CT值一般为60~90 Hu,脑水肿的CT值为8~22 Hu。根据r-PHE将患者分为高r-PHE组(2.0≤r-PHE<2.5)和低r-PHE组(1.5 血肿周围脑组织中IL-1β、IL-6、TNF-α蛋白相对表达量显著高于正常脑组织,差异有统计学意义(P<0.05);血肿周围脑组织与正常脑组织中IL-10、TGF-β蛋白相对表达量比较差异无统计学意义(P>0.05)。结果见图1和表1。 A:正常脑组织;B:血肿周围脑组织。 表1 急性脑出血患者血肿周围脑组织与正常脑组织中IL-1β、IL-6、TNF-α、IL-10和TGF-β蛋白相对表达量比较Tab.1 Comparision of the relative expressions of IL-1β,IL-6,TNF-α,IL-10 and TGF-β protein in brain tissue around the hematoma and normal brain tissue of patients with acute cerebral hemorrhage 血肿周围脑组织中IL-1β、IL-6、TNF-α mRNA相对表达量显著高于正常脑组织,差异有统计学意义(P<0.05);血肿周围脑组织与正常脑组织中IL-10、TGF-β mRNA相对表达量比较差异无统计学意义(P>0.05)。结果见表2。 表2 急性脑出血患者血肿周围脑组织与正常脑组织中IL-1β、IL-6、TNF-α、IL-10和TGF-β mRNA相对表达量比较Tab.2 Comparision of the relative expressions of IL-1β,IL-6,TNF-α,IL-10 and TGF-β mRNA in brain tissue around the hematoma and normal brain tissue of patients with acute cerebral hemorrhage 血肿周围脑组织中M1型MG/MP和M2型MG/MP水平均显著高于正常脑组织,差异有统计学意义(P<0.05)。结果见图2、图3和表3。 A:正常脑组织;B:血肿周围脑组织; Merge:前3张图叠加合成。 A:正常脑组织;B:血肿周围脑组织;Merge:前3张图叠加合成。 表3 急性脑出血患者血肿周围脑组织与正常脑组织中M1和M2型MG/MP水平比较Tab.3 Comparison of the levels of M1 and M2 MG/MP between the brain tissue around the hematoma and the normal brain tissue of patients with acute cerebral hemorrhage 高r-PHE组患者血肿周围脑组织中IL-1β、IL-6、TNF-α的mRNA相对表达量显著高于低 r-PHE组,差异有统计学意义(P<0.05);2组患者血肿周围脑组织中TGF-β、IL-10的mRNA相对表达量比较差异无统计学意义(P>0.05)。 表4 低r-PHE组与高r-PHE组患者血肿周围脑组织中IL-1β、IL-6、TNF-α、IL-10和TGF-β mRNA相对表达量比较Tab.4 Comparison of the relative expression levels of IL-1β,IL-6,TNF-α,IL-10 and TGF-β mRNA in brain tissue around the hematoma of patients between the low r-PHE group and the high r-PHE group 急性脑出血最常见的出血部位是基底节区,该结构损伤后常伴有严重的神经系统功能缺陷[9]。本研究选取标本的时间定在发病6 h内,与脑出血患者发病后行急诊手术的实际情况相符合,从发病转运至医院,完成影像学检查和术前准备,到手术的进行,术中取出标本往往就在这个时间段。另外,根据研究前查阅的资料发现,这个时间段对于脑出血患者来讲,脑内已发生了强烈的炎症反应,所获得的标本符合课题研究目标的要求。有研究发现,血源性巨噬细胞在出血后4.5 h已浸润至出血周围组织,协同脑内固有的小胶质细胞引起了局部复杂的免疫炎症反应[10]。 在脑损伤产生的免疫反应中,小胶质细胞和单核细胞来源的巨噬细胞很难区分,往往统称为MG/MP,可通过吞噬作用清除细胞碎片,并释放促炎及抗炎因子。生理状态下,MG/MP依靠突触通过阿米巴运动的方式频繁移动,对微环境做到不间断的监测和评估。在病理状态下微环境发生变化,MG/MP会迅速对变化的环境做出反应,这种根据刺激和环境变化采用不同表型的过程叫做极化[11]。依靠MG/MP在形态和功能上的动态性、可塑性调节,可以对不同病变和病变的不同阶段产生不同的调节作用[12]。MG/MP的极化往往形成2种表型,分别为M1型和M2型。M1型MG/MP被认为是促炎型,能产生促炎因子(IL-1β、TNF-α、IL-6)、趋化因子、一氧化氮等多种物质,能够造成神经组织的损伤,M1型MG/MP标志物包括MHC-Ⅱ、CD86、CD16和一氧化氮合酶[13]。M2型MG/MP被认为是抗炎型,产生的细胞因子TGF-β能够调节淋巴细胞的增殖、分化,上调Bcl-2和Bcl-x1的表达;产生的抗炎因子IL-4的存在可以促进抗炎因子IL-10生成,诱导免疫耐受,M2型MG/MP标志物包括CD163、CD206、Arg1、CD36等[14-15]。本研究发现,急性脑出血发生后,血肿周围脑组织中的炎症因子(IL-1β、IL-6、TNF-α)的蛋白表达水平明显升高,其对应的mRNA表达也出现了快速增加,说明迅速启动了促炎反应的基因转录,在脑出血急性期MG/MP向M1型极化增强。对于炎症因子IL-10、TGF-β的蛋白、mRNA表达水平,尽管血肿周围脑组织与正常脑组织中出现了轻微升高,但在统计学上不具有差异性,考虑脑出血发生后向M2型的极化还很弱,提示脑出血后的急性期抗炎、修复反应还不明显,抗炎反应还很弱。 血肿周围水肿被广泛用作实验性脑出血模型的预后评估指标[16]。在脑出血后的几小时内,由于血红蛋白毒性、凝血级联反应激活、补体激活和血脑屏障的破坏等因素, 在脑出血的早期就发生了明显的神经免疫炎症,而且免疫反应程度与血肿周围水肿的范围密切相关。本研究结果显示,IL-1β、IL-6、TNF-α蛋白的表达量与相对应mRNA的表达具有一致性,与术前CT检查显示的相对水肿程度进行对照发现,血肿周围相对水肿体积较大的患者血肿周围组织中促炎因子水平也较高。有研究发现,脑出血后出血区水肿程度与炎症因子的蛋白、mRNA表达水平等因素有关[17],而局部脑组织水肿情况与脑出血患者远期预后、神经功能恶化程度直接相关,可调控、阻断、降低M1型小胶质细胞的炎症因子水平、mRNA表达及转录,可能对脑出血患者的治疗带来更大益处[18]。 本研究发现,急性脑出血后血肿周围组织中促炎因子水平明显升高,提示脑出血急性期出现了明显的促炎反应,并且M1型MG/MP的极化水平与血肿周围水肿程度具有明显的一致性。 现阶段对脑出血的研究更多是在动物模型上进行的,缺乏反映患者群体的研究,基于此,作者以急性脑出血患者为研究对象,并严格按照医学伦理学的要求,对患者不产生额外损伤,通过常规脑出血手术取得组织标本进行研究,具有一定的现实意义。但本研究仍存在局限性,首先,标本的获取是在特定的手术时间,在后续的治疗中无法获得,对MG/MP持续的极化状态缺乏连续的研究。其次,患者样本量较小,且缺乏患者预后的长期随访数据,脑出血患者的脑小胶质细胞极化状态对远期预后的预测评价有待进一步研究。1.6 统计学处理

2 结果
2.1 急性脑出血患者血肿周围脑组织与正常脑组织中IL-1β、IL-6、TNF-α、IL-10和TGF-β蛋白相对表达量比较
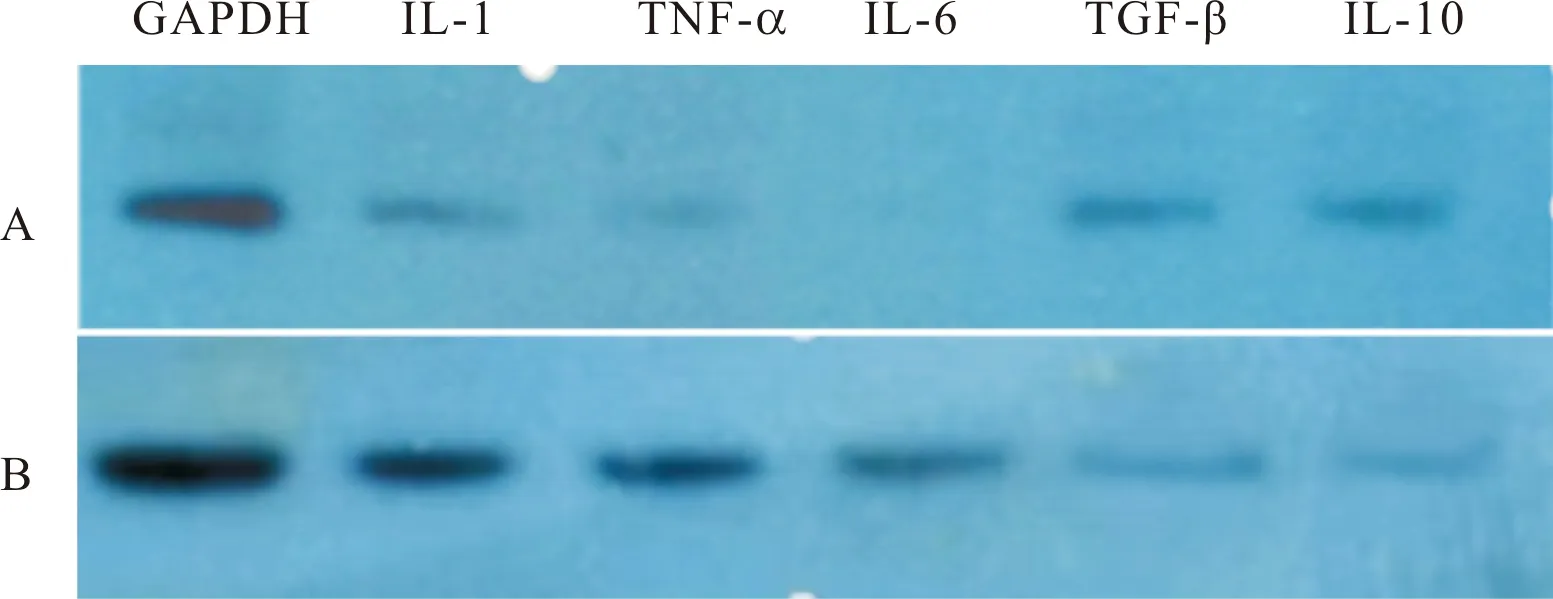
2.2 急性脑出血患者血肿周围脑组织与正常脑组织中IL-1β、IL-6、TNF-α、IL-10和TGF-β mRNA相对表达量比较
2.3 急性脑出血患者血肿周围脑组织与正常脑组织中M1和M2型MG/MP水平比较

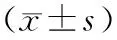
2.4 不同r-PHE患者血肿周围脑组织中IL-1β、IL-6、TNF-α、IL-10和TGF-β的mRNA相对表达量比较
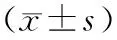
3 讨论
4 结论
